Проверка зрения
This article needs more reliable medical references for verification or relies too heavily on primary sources. (December 2021) |
| Проверка зрения | |
|---|---|
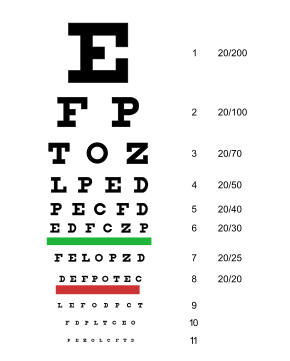 Традиционная таблица Снеллена, используемая для проверки остроты зрения | |
| МедлайнПлюс | 003434 |
| ЛОИНК | 29271-4 |
Проверка зрения , обычно известная как проверка зрения , [1] представляет собой серию тестов, проводимых для оценки зрения и способности фокусироваться на объектах и различать их. [2] Она также включает в себя другие тесты и обследования глаз . [ 2] Проверка зрения в основном проводится оптометристом , офтальмологом или ортоптистом . Специалисты в области здравоохранения часто рекомендуют всем людям проходить периодические и тщательные проверки зрения в рамках обычной первичной медицинской помощи, особенно потому, что многие заболевания глаз протекают бессимптомно . Как правило, здоровый человек, у которого в остальном нет проблем с глазами, проходит проверку зрения один раз в 20 лет и дважды в 30 лет. [2]
Офтальмологическое обследование может выявить потенциально поддающиеся лечению заболевания глаз, приводящие к слепоте, глазные проявления системных заболеваний или признаки опухолей или других аномалий мозга . [ 2]
Полное обследование глаз состоит из комплексной оценки истории болезни, за которой следуют 8 этапов: проверка остроты зрения , функции зрачка , подвижности и выравнивания экстраокулярных мышц , внутриглазного давления , конфронтационных полей зрения , внешнего осмотра, осмотра с помощью щелевой лампы и осмотра глазного дна через расширенный зрачок. [2]
Минимальное обследование глаз состоит из тестов на остроту зрения , функцию зрачка и подвижность экстраокулярных мышц , а также прямой офтальмоскопии через нерасширенный зрачок.
История болезни
Сбор истории болезни является первым и важным шагом в обследовании глаз. [2] [3] Многие заболевания глаз связаны с системным здоровьем, и многие заболевания могут иметь проявления в глазах. Некоторые системные лекарства могут иметь побочные эффекты для глаз и требовать регулярных обследований глаз. [3] Личный и семейный анамнез заболеваний глаз может помочь поставщикам услуг выявить лиц с более высоким риском, что позволит проводить раннее вмешательство.
Общие жалобы начальника
Наиболее распространенными основными жалобами при проверке зрения являются потеря зрения (временная или постоянная), нечеткое зрение , двоение в глазах , вспышки света и плавающие помутнения . [3]
Медицинские состояния
Сахарный диабет, или диабет, может привести к изменениям в глазах. У людей с диабетом может развиться ранняя катаракта и диабетическая ретинопатия в долгосрочной перспективе. [4]
Длительная гипертония может способствовать микрососудистому повреждению кровеносных сосудов сетчатки , что приводит к гипертонической ретинопатии . [5]
Злокачественная гипертензия может привести к отеку диска зрительного нерва , который является опуханием зрительного нерва. Это неотложное состояние, которое может привести к слепоте. [6]
Аутоиммунные заболевания
Аутоиммунные расстройства могут поражать глаза по-разному. [3] Чаще всего болезнь Грейвса может привести к офтальмолопатии Грейвса или тиреоидной болезни глаз (TED). [3] [7] Болезнь Шегрена проявляется как сухость глаз. [3] [8]
Использование лекарств
Гидроксихлорохин, также известный как Плаквенил, является противомалярийным препаратом, который обычно используется для лечения волчанки и ревматоидного артрита. [9] Людям, которые принимают гидроксихлорохин в течение длительного времени более 5 лет, рекомендуется ежегодно проходить комплексное обследование глаз. [10] Пациенты обычно проходят базовое обследование перед началом приема лекарств, чтобы также задокументировать их базовое состояние глаз.
Кортикотероиды могут иметь побочные эффекты для глаз. [11] Они могут повышать внутриглазное давление, что может привести к глаукоме. [11]
Личная история заболеваний глаз
Сбор личной истории заболеваний глаз дает ценную информацию для обследования глаз. [3] История травм глаза, таких как открытая травма глазного яблока, и предыдущих операций, таких как рефракционные операции, операции по удалению катаракты и процедуры минимально инвазивной хирургии глаукомы (MIGS) обычно собирается во время обследования глаз. [3]

Семейный анамнез заболеваний глаз
Часто собирается семейный анамнез глаукомы, возрастной макулярной дегенерации и других наследственных заболеваний глаз, поскольку эти заболевания имеют генетический компонент. [3]
8-точечный осмотр глаз
Острота зрения
Острота зрения — это способность глаз обнаруживать мелкие детали и является количественной мерой способности глаза видеть сфокусированное изображение на определенном расстоянии. Стандартное определение нормальной остроты зрения (зрение 20/20 или 6/6) — это способность различать пространственный рисунок, разделенный углом зрения в одну угловую минуту. Термины 20/20 и 6/6 получены из объектов стандартного размера, которые может видеть «человек с нормальным зрением» на указанном расстоянии. Например, если человек может видеть на расстоянии 20 футов объект, который обычно можно увидеть на расстоянии 20 футов, то у него зрение 20/20. Если человек может видеть на расстоянии 20 футов то, что нормальный человек может видеть на расстоянии 40 футов, то у него зрение 20/40. Другими словами, предположим, что у вас проблемы с видением объектов на расстоянии, и вы можете видеть только на расстоянии 20 футов то, что человек с нормальным зрением может видеть на расстоянии 200 футов, то у вас зрение 20/200. Терминология 6/6 используется в странах, использующих метрическую систему , и обозначает расстояние в метрах.
Часто это измеряется с помощью карты Снеллена или карты LogMAR .
Измерение остроты зрения
Острота зрения обычно измеряется с помощью таблицы Снеллена или LogMAR с освещенным фоном, чтобы дать читателю наилучшие шансы обнаружить оптотипы ( буквы или небуквенные символы). Острота зрения вдаль и острота зрения вблизи часто измеряются раздельно. Обычно измеряется один глаз за раз, сначала без коррекции (очки или пинхол), затем с коррекцией.
Лучшая скорректированная острота зрения относится к наилучшей остроте зрения, которую можно достичь с помощью корректирующих линз. Когда корректирующие линзы недоступны, часто используется точечное отверстие для имитации эффекта очков. Любое улучшение от корректирующих линз и/или точечных отверстий часто документируется для указания рефракционного потенциала человека.
Острота зрения назначается в виде дроби. Острота зрения записывается как «20/20» (или другая дробь, например, 20/40), когда все оптотипы (буквы или символы) на определенной строке таблицы проверки зрения правильно идентифицированы. Когда человек правильно идентифицирует дополнительные 2 буквы в следующих 20/30 строках, ему будет назначено 20/40+2. В качестве альтернативы, если человек правильно идентифицирует все оптотипы на 20/40 строках, кроме 2, ему будет назначено 20/40-2.
Если человек не может прочитать таблицу, острота зрения оценивается с помощью альтернативных методов, не задействующих таблицу. CF используется, когда человек может видеть и считать пальцы на определенном расстоянии. Например, CF@2 ft' означает «считать пальцы на расстоянии 2 футов». HM (движение руки) используется, когда человек может видеть только направление движения руки вблизи лица. LP (восприятие света) используется, когда человек может обнаруживать только свет, но не формы, движения или цвета. NLP (отсутствие восприятия света) назначается, когда человек не может обнаружить никакого света.
Функция зрачка

Проверка зрачковой функции включает проверку зрачков на одинаковый размер (разница в 1 мм или менее может быть нормой), правильную форму, реакцию на свет, а также прямую и согласованную аккомодацию. Эти шаги можно легко запомнить с помощью мнемонического правила PERRLA (D+C) : зрачки равные и круглые ; реакция на свет и аккомодация ( прямая и согласованная ).
Тест с качающимся фонариком также может быть желателен, если есть подозрение на неврологическое повреждение. Тест с качающимся фонариком является наиболее полезным клиническим тестом, доступным врачу общей практики для оценки аномалий зрительного нерва . Этот тест выявляет дефект афферентного зрачка , также называемый зрачком Маркуса Ганна. Он проводится в полутемной комнате. При нормальной реакции на тест с качающимся фонариком оба зрачка сужаются, когда один из них подвергается воздействию света . Когда свет перемещается от одного глаза к другому, оба глаза начинают расширяться, но снова сужаются, когда свет достигает другого глаза.
Если в левом глазу есть эфферентный дефект, левый зрачок останется расширенным независимо от того, куда падает свет, в то время как правый зрачок будет реагировать нормально. Если в левом глазу есть афферентный дефект, оба зрачка будут расширяться, когда свет падает на левый глаз, но оба будут сужаться, когда свет падает на правый глаз. Это происходит потому, что левый глаз не будет реагировать на внешний стимул (афферентный путь), но все еще может получать нервные сигналы от мозга (эфферентный путь) для сужения.
Если имеется односторонний маленький зрачок с нормальной реакцией на свет, маловероятно, что присутствует нейропатия . Однако, если это сопровождается птозом верхнего века , это может указывать на синдром Горнера .
Если зрачок маленький, неровный, плохо сужается на свет, но нормально при аккомодации , то это зрачок Аргайла Робертсона .
Экстраокулярная подвижность и выравнивание
Подвижность глаз всегда должна проверяться, особенно когда пациенты жалуются на двоение в глазах или врачи подозревают неврологическое заболевание. Во-первых, врач должен визуально оценить глаза на предмет отклонений, которые могут быть результатом косоглазия , дисфункции экстраокулярных мышц или паралича черепных нервов, иннервирующих экстраокулярные мышцы. Саккады оцениваются, когда пациент быстро перемещает свой глаз к цели справа, слева, вверху и внизу. Это тест на саккадическую дисфункцию, при которой плохая способность глаз «прыгать» с одного места на другое может повлиять на способность читать и другие навыки, при которых глазам необходимо фиксировать и следить за желаемым объектом.
Пациента просят следить за целью обоими глазами, пока она перемещается в каждом из девяти основных направлений взгляда. Исследователь отмечает скорость, плавность, диапазон и симметрию движений и наблюдает за неустойчивостью фиксации. Эти девять полей взгляда проверяют экстраокулярные мышцы: нижнюю , верхнюю , латеральную и медиальную прямые мышцы , а также верхнюю и нижнюю косые мышцы.
Внутриглазное давление

Внутриглазное давление (ВГД) можно измерить с помощью тонометрических устройств. Глаз можно рассматривать как замкнутое пространство, в котором происходит постоянная циркуляция жидкости, поддерживающая его форму и внутреннее давление. Тонометрия — это метод измерения этого давления с помощью различных инструментов. Нормальный диапазон составляет 10-21 мм рт. ст.
Конфронтационные поля зрения
Тестирование полей зрения заключается в конфронтационном полевом тестировании, при котором каждый глаз тестируется отдельно для оценки объема периферического поля.

Для проведения теста испытуемый закрывает один глаз, одновременно фиксируя взгляд на глазу экзаменатора незакрытым глазом. Затем пациента просят подсчитать количество пальцев, которые мелькают в каждом из четырех квадрантов. Этот метод предпочтительнее теста с покачиванием пальцев , который использовался исторически, поскольку он представляет собой быстрый и эффективный способ ответить на тот же вопрос: затронуто ли периферическое поле зрения?
К распространенным проблемам поля зрения относятся скотома (область сниженного зрения), гемианопсия (потеря половины поля зрения), гомонимная гемианопсия и битемпоральная гемианопсия .
Внешний осмотр
Внешний осмотр глаз состоит из осмотра век , окружающих тканей и глазной щели . Пальпация орбитального края также может быть выполнена в зависимости от имеющихся признаков и симптомов, особенно при подозрении на перелом или при наличии в анамнезе травмы головы. Общий контур и форма глаз наблюдаются и сравниваются между двумя глазами. [12] Положение век проверяется на наличие отклонений, таких как птоз, который представляет собой асимметрию между положениями век. Любая асимметрия, выделения, гной, изменения цвета и структуры вокруг века будут отмечены. [12]
Далее осматривается белая часть глаза, конъюнктива и склера . [12] Конъюнктиву и склеру можно осмотреть, попросив человека посмотреть вверх и посветив светом, оттянув верхнее или нижнее веко. Будут наблюдаться любые изменения цвета конъюнктивы или формы кровеносных сосудов. [12] Конъюнктиву, которая выстилает внутреннюю сторону век, можно осмотреть, осторожно потянув и вывернув веки. [12]
Исследование с помощью щелевой лампы
Тщательный осмотр передних структур глаза и глазных придатков часто выполняется с помощью щелевой лампы , которая представляет собой микроскоп, установленный на столе, со специальным регулируемым источником освещения. Небольшой луч света, который можно регулировать по ширине, высоте, углу падения, ориентации и цвету, пропускается через глаз. Часто этот световой луч сужается в вертикальную «щель» во время осмотра с помощью щелевой лампы. Исследователь просматривает освещенные глазные структуры через оптическую систему, которая увеличивает изображение глаза, а пациент сидит во время осмотра, а голова стабилизируется регулируемым подбородком и стержнем вокруг лба.

Щелевая лампа также позволяет осмотреть все глазные среды, от роговицы до стекловидного тела, а также увеличенное изображение век и других внешних структур, связанных с глазом. Окрашивание слезной пленки флуоресцеином перед осмотром с помощью щелевой лампы может выявить этиологию поверхности глаза, такую как ссадины роговицы или кератит, вызванный вирусом простого герпеса .
Бинокулярное исследование с помощью щелевой лампы обеспечивает стереоскопическое, объемное и увеличенное изображение структур глаза в поразительных деталях, что позволяет проводить точную анатомическую диагностику различных заболеваний глаз. В частности, оно позволяет оценить высоту подъема и углубления структур.
Также офтальмоскопия и гониоскопия могут проводиться через щелевую лампу в сочетании со специальными линзами. Эти обследования помогают увидеть определенные структуры, такие как сетчатка и зрительный нерв, которые находятся в задней части глаза, а также дренажную систему , которая контролирует внутриглазное давление, которая находится в углу, образованном между роговицей и радужной оболочкой.
К этим линзам относятся линза Гольдмана с тремя зеркалами, гониоскопическая однозеркальная линза/линза Цейсса с четырьмя зеркалами для структур угла передней камеры (глаза), а также линзы +90D, +78D и +66D, с помощью которых выполняется обследование структур сетчатки.
Исследование глазного дна

Исследование сетчатки (осмотр глазного дна) является важной частью общего обследования глаз. Расширение зрачка с помощью расширяющих глазных капель значительно улучшает обзор и позволяет провести обширное обследование периферической сетчатки. Ограниченный обзор может быть получен через нерасширенный зрачок, в этом случае наилучшие результаты достигаются при затемненной комнате, когда пациент смотрит в дальний угол. Внешний вид диска зрительного нерва и ретинальной сосудистой сети также регистрируются во время исследования глазного дна.
.jpg/440px-Retina_photo_of_a_left_eye,_patient_with_severe_Idiopathic_Cranial_Hypertension_(aka_Psuedotumor_Cerebri).jpg)
При осмотре глазного дна можно обнаружить следующие признаки: различные типы кровоизлияний в сетчатку и стекловидное тело , неоваскуляризацию , ватообразные пятна , друзы , изменения калибра или формы кровеносных сосудов сетчатки, изменения цвета и формы зрительного нерва, изменения пигментного эпителия сетчатки (ПЭС), увеальный невус и меланому , отверстия, разрывы или отслойки сетчатки .
Рефракция
В физике « рефракция » — это механизм, который искривляет путь света при его прохождении из одной среды в другую, например, когда он проходит из воздуха через части глаза. При обследовании глаз термин «рефракция» означает определение идеальной коррекции рефракционной ошибки. Рефракционная ошибка — это оптическая аномалия, при которой форма глаза не позволяет четко сфокусировать свет на сетчатке, что приводит к размытому или искаженному зрению. Примерами рефракционной ошибки являются миопия , гиперметропия , пресбиопия и астигматизм . Ошибки указываются в диоптриях в формате, аналогичном рецепту на очки . Процедура рефракции состоит из двух частей: объективной и субъективной.

Объективная рефракция
Объективная рефракция — это рефракция, полученная без получения какой-либо обратной связи от пациента с использованием ретиноскопа или авторефрактометра .
Для проведения ретиноскопии врач проецирует полоску света в зрачок. Перед глазом вспыхивает ряд линз. Глядя через ретиноскоп, врач может изучить световой рефлекс зрачка. На основе движения и ориентации этого ретинального отражения измеряется рефракционное состояние глаза.
Авторефрактор — это компьютеризированный инструмент, который направляет свет в глаз. Свет проходит через переднюю часть глаза, возвращается назад и снова вперед через переднюю часть. Информация, отраженная обратно в инструмент, дает объективное измерение рефракционной ошибки, не задавая никаких вопросов пациентам.
Субъективная рефракция
Субъективная рефракция требует ответов от пациента. Обычно пациент садится за фороптер или надевает пробную оправу и смотрит на таблицу для проверки зрения. Специалист по коррекции зрения меняет линзы и другие настройки, спрашивая пациента о том, какой набор линз обеспечивает наилучшее зрение.
Проверка зрения у детей
Проверка зрения у детей может отличаться от проверки зрения у взрослых, особенно у детей младшего возраста, которые не способны прочитать буквы в таблице Снеллена или взаимодействовать с более сложными компонентами оценки. [13]
Часто рекомендуется, чтобы дети прошли первый осмотр глаз в возрасте шести месяцев или раньше, если родитель подозревает, что с глазами что-то не так. Во всем мире программы скрининга важны для выявления детей, которым нужны очки, но которые либо не носят их, либо имеют неправильный рецепт. [14] Часто дети, у которых подозревают амблиопию, слишком малы, чтобы распознавать буквы на таблице Снеллена, что затрудняет осмотр глаз. [13]
Крайне важно выявлять заболевания глаз на ранней стадии у детей, поскольку раннее выявление и вмешательство могут спасти зрение и жизнь. Ретинобластома — редкий, но опасный для жизни рак глаза, который в основном поражает детей в возрасте до 5 лет. [15] [16] Амблиопия , часто также называемая ленивым глазом, — распространенное заболевание у детей, при котором неврологическая связь между глазом и мозгом не устанавливается полностью, что приводит к неспособности мозга обрабатывать зрительную информацию от глаза, несмотря на нормальную структуру и функцию глаза. [15] [17] Лечение амблиопии обычно включает в себя наложение повязки на здоровый глаз. Однако это вмешательство должно проводиться в критический период времени, обычно до 12 лет, в идеале до 7 или 8 лет, чтобы пораженные дети могли достичь полного зрительного потенциала во взрослой жизни. [17] Рефракционные ошибки, врожденная или ранняя детская катаракта и косоглазие могут способствовать развитию амблиопии. [17] Таким образом, крайне важно срочно лечить все эти офтальмологические заболевания в детском возрасте.
Острота зрения у младенцев и детей ясельного возраста
Информация о беременности матери, рождении ребенка и неонатальном периоде часто имеет решающее значение. [13] Конкретные детали, которые могут быть собраны, включают здоровье матери, гестационный возраст при рождении и неонатальный анамнез. [13] Осмотр начинается, как только младенец или малыш входит в комнату. Особое внимание уделяется визуальному поведению младенца, такому как отслеживание и следование за движущимися предметами или людьми, положение головы и аномальные черты лица. [13]
Острота зрения часто оценивается качественно документально на основе способности фиксировать и следить (F&F). [13] Фиксационное поведение можно далее охарактеризовать как центральное, устойчивое и поддерживаемое (CSM). [13]
У недоношенных детей, которым в неонатальном периоде ранее применялся кислород, и у которых при рождении наблюдался низкий вес, существует повышенный риск развития ретинопатии недоношенных . [18] [19] Скрининг РН часто начинается сразу же, когда дети еще находятся в больнице, и их часто тщательно наблюдают в течение первых нескольких недель или месяцев жизни, чтобы контролировать нормальное развитие кровеносных сосудов в сетчатке недоношенного ребенка. [19]
Острота зрения у детей дошкольного возраста

Для детей дошкольного возраста, в зависимости от уровня их грамотности, для оценки остроты зрения можно использовать различные типы оптотипов (например, символы LEA , таблица переворачивающейся буквы E). [13] Для детей, которые знают некоторые буквы, можно использовать таблицу HOTV, в которой есть только эти 4 буквы: H, O, T и V, чтобы уменьшить путаницу. [13] Иногда для диагностики легкой амблиопии также используется переполненный тест остроты зрения.
Красный Рефлекс
Исследование красного рефлекса, также называемое тестом Брукнера, является полезным тестом у детей для выявления смещения глаз и значительных рефракционных ошибок. Красный рефлекс можно увидеть, глядя на зрачок пациента через прямой офтальмоскоп . [13] Эта часть исследования проводится с расстояния около 1 м и обычно симметрична между двумя глазами. [13] Непрозрачность может указывать на катаракту.
Поле зрения
Тестирование поля зрения у маленьких детей часто проводится после того, как они смогут надежно фиксировать взгляд (обычно около 4 месяцев). [13] Объект предъявляется с дальней периферии и медленно перемещается в центр поля зрения, в то время как ребенок сохраняет фиксацию на центральной цели. [13] Точка, в которой периферийный объект привлекает внимание ребенка и побуждает его сместить взгляд или фиксировать взгляд, отмечает границу его поля зрения. [13]
Циклоплегическая рефракция
Маленькие дети обладают наибольшей способностью к аккомодации, но эта сильная аккомодационная способность мешает точному измерению рефракционных ошибок. [20] Аккомодация — это способность глаз приспосабливаться к различным расстояниям фокусировки. [20] Это достигается цилиарными мышцами, которые изменяют форму хрусталика глаза. [20] Поэтому для достижения наиболее точного измерения рефракционных ошибок часто проводится циклоплегическая рефракция, которая парализует цилиарную мышцу и предотвращает аккомодацию. [20] Это включает использование циклоплегических глазных капель, таких как циклопентолат и тропикамид . [13] [20] Часто эффект от лекарств может длиться от нескольких часов до суток. [13]
Ретиноскопия часто используется у детей для измерения их рефракционных ошибок. [13] Этот метод является типом объективной рефракции. Он заключается в том, что врач направляет узкий луч света в глаз, чтобы увидеть красный рефлекс сетчатки, одновременно регулируя линзы с разной мощностью перед глазом, чтобы найти нейтрализованную точку рефлекса. [13] Главное преимущество этого метода в том, что он не требует словесной обратной связи от детей и прост в сотрудничестве.
Для обучения детям необходимы следующие основные визуальные навыки:
- Зрение вблизи
- Зрение вдаль: таблица E для оценки падения, таблица C для оценки Ландольта
- Сближение глаз ( бинокулярность )
- Движение глаз
- Приспособление (навыки концентрации внимания)
- Периферическое зрение
- Координация глаз и рук
Заболевания, диагностированные во время осмотра глаз
Специализированные офтальмологические обследования
- Цветовое зрение
- Стереопсис
- Близкая точка схождения
- Кератометрия
- Циклоплегическая рефракция
- Аккомодационная система
- Система вергенции
- Оптокинетическая система
- сетка Амслера
- Гониоскопия
- Топография роговицы
- Пахиметрия роговицы
- Окулярная визуализация Шаймпфлюга
- Томография сетчатки
- Окулярная компьютерная томография
- Сканирующая лазерная поляриметрия
- Электроокулография
- Электроретинография
- Ультразвуковая биомикроскопия
- стержень Мэддокса
- Брок-стринг
- Тестирование сходимости
- Стоит 4-точечный тест
- эффект Пульфриха
Смотрите также
Ссылки
- ^ «Бесплатные проверки зрения и оптические ваучеры NHS». Национальная служба здравоохранения . 9 ноября 2020 г.
- ^ abcdef "Основы проверки зрения и зрения". Американская академия офтальмологии . 2022-03-08 . Получено 2024-11-22 .
- ^ abcdefghi Лейтман, Марк (2021). Руководство по обследованию и диагностике глаз (десятое изд.). John Wiley & Sons. стр. 1– 8. ISBN 978-1-119-62858-3.
- ^ "Диабетическая ретинопатия - EyeWiki". eyewiki.org . Получено 2024-11-22 .
- ^ "Гипертоническая ретинопатия - EyeWiki". eyewiki.org . Получено 2024-11-22 .
- ^ "Отек диска зрительного нерва - EyeWiki". eyewiki.org . Получено 2024-11-22 .
- ^ "Заболевание щитовидной железы - EyeWiki". eyewiki.org . Получено 2024-11-22 .
- ^ "Сухой глаз при синдроме Шегрена - EyeWiki". eyewiki.org . Получено 22.11.2024 .
- ^ Хьюп, Меган (2024-07-02). "StatPearls". Журнал электронных ресурсов в медицинских библиотеках . 21 (3): 147– 152. doi :10.1080/15424065.2024.2389325. ISSN 1542-4065.
- ^ "Токсичность гидроксихлорохина - EyeWiki". eyewiki.org . Получено 2024-11-22 .
- ^ ab "Стероид-индуцированная глаукома - EyeWiki". eyewiki.org . Получено 2024-11-22 .
- ^ abcde Hossenbocus, A (март 1991 г.). "Клинические методы — история, физические и лабораторные исследования. 3-е изд. KennethWalker, W DallasHall, J Willis Hurst. Butterworth, 1990. 1087 стр. £45. ISBN 0 409 90077 X". Международный журнал клинической практики . 45 (1): 69– 70. doi :10.1111/j.1742-1241.1991.tb08841.x. ISSN 1368-5031.
- ^ abcdefghijklmnopqr Американская академия офтальмологии, ред. (2016). Детская офтальмология и косоглазие . Базовый и клинический научный курс / Американская академия офтальмологии (ред. 2016-2017). Сан-Франциско, Калифорния. ISBN 978-1-61525-733-1.
{{cite book}}: CS1 maint: location missing publisher (link) - ^ Эванс, Дженнифер Р.; Морджария, Прия; Пауэлл, Кристин (15.02.2018). «Скрининг зрения на корректируемый дефицит остроты зрения у детей и подростков школьного возраста». База данных систематических обзоров Кокрейна . 2018 (2): CD005023. doi :10.1002/14651858.cd005023.pub3. ISSN 1465-1858. PMC 6491194. PMID 29446439 .
- ^ ab Fabian, Ido Didi; Sagoo, Mandeep S. (2018-06-03). «Понимание ретинобластомы: эпидемиология и генетика». Community Eye Health . 31 (101): 7. PMC 5998389. PMID 29915458 .
- ^ "Ретинобластома - EyeWiki". eyewiki.org . Получено 2024-11-22 .
- ^ abc "Амблиопия - EyeWiki". eyewiki.org . Получено 2024-11-22 .
- ^ "Ретинопатия недоношенных - EyeWiki". eyewiki.org . Получено 2024-11-22 .
- ^ ab "Ретинопатия недоношенных | Национальный институт глаз". www.nei.nih.gov . Получено 2024-11-22 .
- ^ abcde «Разница рефракции между циклоплегической ретиноскопией и нециклоплегической субъективной рефракцией у детей в возрасте от 6 до 15 лет». Журнал Медицинской ассоциации Таиланда . 103 (6): 566– 571. 2020-06-15. doi :10.35755/jmedassocthai.2020.06.11010. ISSN 2408-1981.
- ^ Эмметт Т. Каннингем; Пол Риордан-Ева (17 мая 2011 г.). Общая офтальмология Вогана и Эсбери (18-е изд.). McGraw-Hill Medical. ISBN 978-0071634205.
Внешние ссылки
 Медиа, связанные с проверкой зрения на Wikimedia Commons
Медиа, связанные с проверкой зрения на Wikimedia Commons
- Статья в Medscape о нейроофтальмологическом обследовании

