Бронхоэктатическая болезнь
| Бронхоэктатическая болезнь | |
|---|---|
 | |
| На рисунке A показано поперечное сечение легких с нормальными дыхательными путями и расширенными дыхательными путями. На рисунке B показано поперечное сечение нормальных дыхательных путей. На рисунке C показано поперечное сечение дыхательных путей с бронхоэктазами. | |
| Произношение | |
| Специальность | Пульмонология |
| Симптомы | Продуктивный кашель, одышка , боль в груди [2] [3] |
| Обычное начало | Постепенный [4] |
| Продолжительность | Долгосрочно [5] |
| Причины | Инфекции, муковисцидоз , другие генетические заболевания, идиопатические [3] [6] |
| Метод диагностики | На основании симптомов, КТ [7] |
| Дифференциальная диагностика | Хроническая обструктивная болезнь легких , Асбестоз , Трахеобронхомаляция |
| Уход | Антибиотики , бронходилататоры , трансплантация легких [3] [8] [9] |
| Частота | 1–250 на 250 000 взрослых [10] |
Бронхоэктатическая болезнь — это заболевание , при котором наблюдается постоянное расширение частей дыхательных путей легких . [5] Симптомы обычно включают хронический кашель с выделением слизи . [3] Другие симптомы включают одышку , кашель с кровью и боль в груди. [2] Также могут наблюдаться хрипы и утолщение ногтей . [2] У людей с этим заболеванием часто возникают легочные инфекции . [8]
Бронхоэктазы могут быть результатом ряда инфекционных и приобретенных причин, включая корь , [11] пневмонию , туберкулез , проблемы с иммунной системой , а также генетическое заболевание муковисцидоз . [12] [3] [13] Муковисцидоз в конечном итоге приводит к тяжелым бронхоэктазам почти во всех случаях. [14] Причина у 10–50% людей без муковисцидоза неизвестна. [3] Механизм заболевания заключается в разрушении дыхательных путей из-за чрезмерной воспалительной реакции. [3] Вовлеченные дыхательные пути ( бронхи ) увеличиваются и, таким образом, становятся менее способными очищать секреты. [3] Эти секреты увеличивают количество бактерий в легких, что приводит к закупорке дыхательных путей и дальнейшему разрушению дыхательных путей. [3] Это классифицируется как обструктивное заболевание легких , наряду с хронической обструктивной болезнью легких и астмой . [15] Диагноз подозревается на основании симптомов и подтверждается с помощью компьютерной томографии . [7] Культуры полученной слизи могут быть полезны для определения лечения у тех, у кого наблюдается острое ухудшение, и по крайней мере один раз в год. [7]
Периоды ухудшения могут возникать из-за инфекции. [8] В этих случаях рекомендуются антибиотики . [8] К распространенным антибиотикам относятся амоксициллин , эритромицин или доксициклин . [16] Антибиотики, такие как эритромицин, также могут использоваться для предотвращения ухудшения заболевания. [3] [17] Также рекомендуются методы очистки дыхательных путей, тип физиотерапии . [18] Лекарства для расширения дыхательных путей и ингаляционные стероиды могут использоваться во время внезапного ухудшения, но нет никаких исследований для определения эффективности. [3] [19] Также нет никаких исследований по использованию ингаляционных стероидов у детей. [19] Хирургическое вмешательство, хотя и проводится часто, изучено недостаточно. [20] [3] Трансплантация легких может быть вариантом для людей с очень тяжелым заболеванием. [9]
Заболевание поражает от 1 из 1000 до 1 из 250 000 взрослых. [10] Заболевание чаще встречается у женщин и увеличивается с возрастом людей. [3] Оно стало менее распространенным с 1950-х годов с появлением антибиотиков. [10] Оно более распространено среди определенных этнических групп (например, коренных народов в США). [10] Впервые оно было описано Рене Лаэннеком в 1819 году. [3] Экономические издержки в Соединенных Штатах оцениваются в 630 миллионов долларов в год. [3]
Признаки и симптомы

Симптомы бронхоэктатической болезни обычно включают кашель с частой зеленой или желтой мокротой, длящийся от нескольких месяцев до нескольких лет. [3] Другие распространенные симптомы включают затрудненное дыхание , хрипы (свистящий звук при дыхании) и боль в груди . Могут возникать обострения симптомов, эти обострения происходят чаще при запущенном или тяжелом заболевании. [21] Системные симптомы, включая лихорадку, озноб, ночную потливость, усталость и потерю веса, могут наблюдаться при бронхоэктатической болезни. [21] Бронхоэктатическая болезнь может также проявляться кашлем с кровью при отсутствии мокроты, что называется «сухой бронхоэктатической болезнью».
Обострения бронхоэктатической болезни проявляются в виде усиления кашля, увеличения объема мокроты или ее густой консистенции, длящихся не менее 48 часов, усиления одышки (удушья), ухудшения переносимости физических нагрузок, повышенной утомляемости или недомогания и развития кровохарканья. [21]
Люди часто сообщают о частых приступах «бронхита», требующих терапии повторными курсами антибиотиков. У людей с бронхоэктазами может быть неприятный запах изо рта из-за активной инфекции. При осмотре можно услышать крепитацию и экспираторные хрипы при аускультации. Утолщение ногтей является редким симптомом. [3]
Осложнения бронхоэктатической болезни включают серьезные состояния здоровья, такие как дыхательная недостаточность и ателектаз : коллапс или закрытие легкого. Дыхательная недостаточность возникает, когда из легких в кровь поступает недостаточное количество кислорода. [22] Ателектаз возникает, когда один или несколько сегментов легких коллапсируют или не надуваются должным образом. Другие легочные осложнения включают абсцесс легкого и эмпиему . Сердечно-сосудистые осложнения включают легочное сердце , при котором происходит увеличение и недостаточность правой стороны сердца в результате заболевания легких. [23]
Причины
| Категория | Причины |
|---|---|
| Аутоиммунное заболевание | Ревматоидный артрит |
| Нарушение защитных сил хозяина | Муковисцидоз |
| Постинфекционный | Бактериальная пневмония Инфекция микобактерий Вирусная инфекция |
| Врожденный | Трахеобронхомегалия |
| Гиперчувствительность | Аллергический бронхолегочный аспергиллез |
| Воспалительное заболевание кишечника | Язвенный колит |
| Злокачественность | Хронический лимфолейкоз |
| Препятствие | Опухоль |
| Другой | Пневмония Хроническая аспирация Вдыхание аммиака Радиационно -индуцированные заболевания легких |
Существует множество причин, которые могут вызывать или способствовать развитию бронхоэктатической болезни. Частота этих различных причин варьируется в зависимости от географического положения. [24] Муковисцидоз определяется как причина почти в половине случаев. [3] Бронхоэктатическая болезнь без муковисцидоза известна как не-муковисцидозная бронхоэктатическая болезнь. Исторически сложилось так, что около половины всех случаев не-муковисцидозной бронхоэктатической болезни были идиопатическими или без известной причины. [25] Однако более поздние исследования с более тщательной диагностической проверкой выявили этиологию у 60–90 % пациентов. [24] [26] [27]
Муковисцидоз
Муковисцидоз является наиболее распространенным опасным для жизни аутосомно-рецессивным заболеванием в Соединенных Штатах и Европе. [28] Это генетическое заболевание , которое поражает легкие , а также поджелудочную железу , печень , почки и кишечник . [29] Оно вызвано мутациями в белке CFTR , хлоридном канале, экспрессируемом в эпителиальных клетках. [28] Заболевание легких возникает в результате закупорки дыхательных путей из-за накопления слизи, снижения мукоцилиарного клиренса и возникающего в результате воспаления . [30] На более поздних стадиях происходят изменения в структуре легких, такие как бронхоэктазы.
Обструкция дыхательных путей
Обструкция дыхательных путей может быть вызвана либо внутрипросветной массой, такой как опухоль , либо инородным телом . [31] Наличие обструкции дыхательных путей приводит к циклу воспаления. [3] Важно определить наличие обструкции, поскольку хирургическая резекция часто бывает излечивающей, если причиной является обструкция. [32] У взрослых аспирация инородного тела часто связана с измененным состоянием сознания. Инородным телом часто является непережеванная пища или часть зуба или коронки . [33] Бронхоэктазы, возникающие в результате аспирации инородного тела, обычно возникают в правом легком в нижней доле или задних сегментах верхней доли. [34]
Инфекции легких
Ряд бактериальных, микобактериальных и вирусных инфекций легких связаны с развитием бронхоэктатической болезни. Бактериальные инфекции, обычно связанные с бронхоэктатической болезнью, включают P. aeruginosa , H. influenzae и S. pneumoniae . [3] Грамотрицательные бактерии чаще вовлечены, чем грамположительные . [3] История микобактериальных инфекций, таких как туберкулез, может привести к повреждению дыхательных путей, что предрасполагает к бактериальной колонизации. [35] Тяжелые вирусные инфекции в детстве также могут привести к бронхоэктатической болезни через аналогичный механизм. [36] Было обнаружено, что нетуберкулезные микобактериальные инфекции, такие как комплекс Mycobacterium avium, являются причиной у некоторых пациентов. [37] Недавние исследования также показали, что инфекции Nocardia связаны с бронхоэктатической болезнью. [38]
Нарушение защитных сил хозяина
Нарушения защитных сил хозяина, которые приводят к бронхоэктатической болезни, могут быть врожденными, например, при первичной цилиарной дискинезии , или приобретенными, например, при длительном применении иммунодепрессантов . [39] Кроме того, эти нарушения могут быть локализованы в легких или системными по всему организму. При этих состояниях иммунодефицита наблюдается ослабленная или отсутствующая реакция иммунной системы на тяжелые инфекции, которые неоднократно поражают легкие и в конечном итоге приводят к повреждению бронхиальной стенки. [40] ВИЧ/СПИД является примером приобретенного иммунодефицита, который может привести к развитию бронхоэктатической болезни. [41]
Аспергиллез
Аллергический бронхолегочный аспергиллез (АБЛА) — воспалительное заболевание, вызванное гиперчувствительностью к грибку Aspergillus fumigatus . [42] Его подозревают у пациентов с длительным анамнезом астмы и симптомами бронхоэктатической болезни, такими как продуктивный слизисто-гнойный кашель. [43] Визуализация часто показывает периферические и центральные бронхоэктатические заболевания дыхательных путей, что необычно для пациентов с бронхоэктатической болезнью, вызванной другими заболеваниями. [44]
Аутоиммунные заболевания
Несколько аутоиммунных заболеваний связаны с бронхоэктазами. В частности, у людей с ревматоидным артритом и синдромом Шегрена наблюдаются повышенные показатели бронхоэктазов. [45] [46] При этих заболеваниях симптомы бронхоэктазов обычно проявляются на поздних стадиях течения болезни. [47] Другие аутоиммунные заболевания, такие как язвенный колит и болезнь Крона, также связаны с бронхоэктазами. [48] Кроме того, реакция «трансплантат против хозяина» у пациентов, перенесших трансплантацию стволовых клеток, также может привести к бронхоэктазам. [39]
Повреждение легких
Бронхоэктазы могут быть вызваны: вдыханием аммиака и других токсичных газов, [49] хронической легочной аспирацией желудочной кислоты из - за рефлюкса в пищевод , [50] или грыжей пищеводного отверстия диафрагмы . [50]
Врожденный
Бронхоэктазы могут быть результатом врожденных нарушений, которые влияют на подвижность ресничек или транспорт ионов . [51] Распространенной генетической причиной является кистозный фиброз , который влияет на транспорт ионов хлора . [28] Другой генетической причиной является первичная цилиарная дискинезия , редкое заболевание, которое приводит к неподвижности ресничек и может привести к situs inversus . [52] Когда situs inversus сопровождается хроническим синуситом и бронхоэктазами, это известно как синдром Картагенера . [53] Другие редкие генетические причины включают синдром Янга [54] и синдром Уильямса-Кэмпбелла . [55] Трахеобронхомегалия , или синдром Морнье-Куна, является редким заболеванием, характеризующимся значительным трахеобронхиальным расширением и рецидивирующими инфекциями нижних дыхательных путей . [56] Было обнаружено, что люди с дефицитом альфа-1-антитрипсина особенно подвержены бронхоэктазам из-за потери ингибирования фермента эластазы , который расщепляет эластин . [57] Это снижает способность альвеол возвращаться к нормальной форме во время выдоха. [58]
курение сигарет
Причинная роль табачного дыма в бронхоэктазах не была продемонстрирована. [39] Тем не менее, курение табака может ухудшить функцию легких и ускорить прогрессирование уже имеющегося заболевания. [59] [60]
Патофизиология

Для развития бронхоэктатической болезни необходимы два фактора: первоначальное повреждение легкого (например, из-за инфекции, аутоиммунного разрушения легочной ткани или другого разрушения легочной ткани (как это наблюдается при гастроэзофагеальной рефлюксной болезни или аспирационных синдромах )), что приводит к нарушению мукоцилиарного клиренса , обструкции или дефекту защиты хозяина. [21] [3] Это запускает иммунный ответ хозяина со стороны нейтрофилов (эластазы), активных форм кислорода и воспалительных цитокинов, что приводит к прогрессирующему разрушению нормальной архитектуры легких. В частности, поражаются эластичные волокна бронхов . [ 13 ] Результатом является постоянное аномальное расширение и разрушение стенок крупных бронхов и бронхиол. [61]
Считается, что нарушенная функция нейтрофилов играет роль в патогенезе бронхоэктатической болезни. Нейтрофильные внеклеточные ловушки (НЭЛ), которые представляют собой внеклеточные волокна, секретируемые нейтрофилами, которые используются для захвата и уничтожения патогенов, гиперактивны при бронхоэктатической болезни. Повышенная активность НЭЛ связана с более тяжелыми бронхоэктатическими заболеваниями. [21] Нейтрофильная эластаза, которая является внеклеточным белком, секретируемым нейтрофилами для уничтожения патогенов, а также тканей хозяина, также гиперактивна во многих случаях бронхоэктатической болезни. [21] Повышенная активность нейтрофильной эластазы также связана с худшими исходами и более тяжелым заболеванием при бронхоэктатической болезни. [21] Первоначальное повреждение легких при бронхоэктатической болезни приводит к нарушению мукоцилиарного клиренса дыхательных путей легких, что приводит к слизистому стазу. [21] Этот слизистый стаз приводит к бактериальной колонизации при бронхоэктатической болезни, что приводит к активации нейтрофилов. [21] Эта активация нейтрофилов приводит к дальнейшему разрушению тканей и искажению дыхательных путей нейтрофилами в дополнение к прямому разрушению тканей патогенными бактериями. [21] Таким образом, искаженные, поврежденные дыхательные пути легких имеют нарушенный мукоцилиарный клиренс, что приводит к слизистому стазу и бактериальной колонизации, что приводит к дальнейшей активации нейтрофилов и, таким образом, подпитывает самоподдерживающийся «порочный цикл» воспаления при бронхоэктатической болезни. [21] Эта теория «порочного цикла» является общепринятым объяснением патогенеза бронхоэктатической болезни. [39]
Эндобронхиальный туберкулез обычно приводит к бронхоэктазам, либо из-за бронхиального стеноза , либо из-за вторичной тракции из-за фиброза. [34] Тракционная бронхоэктазия обычно поражает периферические бронхи (которые лишены хрящевой поддержки) в областях фиброза конечной стадии. [62]
Диагноз
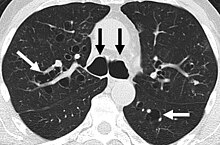
Целями диагностической оценки бронхоэктатической болезни являются рентгенологическое подтверждение диагноза, выявление потенциальных излечимых причин и функциональная оценка пациента. Комплексная оценка состоит из рентгенографической визуализации, лабораторных исследований и тестирования функции легких . [63]
Лабораторные тесты, которые обычно являются частью первоначальной оценки, включают в себя общий анализ крови , посев мокроты на бактерии, микобактерии и грибки , тестирование на муковисцидоз и уровни иммуноглобулинов . [64] Дополнительные тесты, которые иногда показаны, включают тестирование на определенные генетические нарушения . [61]
Тестирование функции легких используется для оценки и мониторинга функциональных нарушений, вызванных бронхоэктазами. Эти тесты могут включать спирометрию и тесты на ходьбу. [39] Обструктивное нарушение функции легких является наиболее распространенным обнаружением, но рестриктивное нарушение функции легких может наблюдаться при запущенном заболевании. Гибкая бронхоскопия может быть проведена, когда исследования мокроты отрицательны и подозревается очаговое обструктивное поражение. [31]
Рентгенограмма грудной клетки ненормальна у большинства пациентов с бронхоэктазами. Компьютерная томография рекомендуется для подтверждения диагноза, а также используется для описания распределения и оценки тяжести заболевания. Рентгенологические данные включают расширение дыхательных путей, утолщение бронхиальной стенки и ателектаз . [65] Существует три типа бронхоэктазов, которые можно увидеть на КТ, а именно цилиндрические, варикозные и кистозные бронхоэктазы. [66]
- Бронхоэктазы преимущественно в средней доле правого легкого.
- Бронхоэктазы, вторичные по отношению к большой карциноидной опухоли (не показано), которая полностью перекрывала бронх проксимально. Присутствует расширение дыхательных путей.
Профилактика
Для профилактики бронхоэктатической болезни необходимо предотвратить инфекции легких и повреждения легких, которые могут ее вызвать. [22] Дети должны быть вакцинированы против кори , коклюша , пневмонии и других острых респираторных инфекций детского возраста. Кроме того, родители должны быть бдительны, чтобы не допустить вдыхания детьми предметов, таких как кусочки пищи или мелкие игрушки, которые могут застрять в мелких дыхательных путях. [22] Всем пациентам с бронхоэктатической болезнью следует избегать курения и других токсичных паров и газов, чтобы снизить развитие инфекций (таких как бронхит ) и дальнейших осложнений. [67]
Лечение для замедления прогрессирования этого хронического заболевания включает поддержание чистоты бронхиальных дыхательных путей и ослабление секреции с помощью различных форм очистки дыхательных путей . Агрессивное лечение бронхиальных инфекций антибиотиками для предотвращения разрушительного цикла инфекции, повреждения бронхов и бронхиол и дальнейшего инфицирования также является стандартным лечением. Обычно рекомендуется регулярная вакцинация против пневмонии , гриппа и коклюша . Здоровый индекс массы тела и регулярные визиты к врачу могут оказать благотворное влияние на профилактику прогрессирования бронхоэктатической болезни. Наличие гипоксемии , гиперкапнии , уровня одышки и рентгенографической степени может значительно повлиять на уровень смертности от этого заболевания. [68]
Управление
Рекомендуется комплексный подход к лечению бронхоэктатической болезни. [69] Важно установить, присутствует ли основная модифицируемая причина, такая как дефицит иммуноглобулина или дефицит альфа-1-антитрипсина . [69] Следующие шаги включают контроль инфекций и бронхиальной секреции, устранение обструкции дыхательных путей, удаление пораженных участков легкого хирургическим путем и профилактику осложнений . [70]
Очистка дыхательных путей
Целью терапии очищения дыхательных путей является ослабление секреции и прерывание цикла воспаления и инфекции. [71] Методы очищения дыхательных путей улучшают затрудненное дыхание, кашель и помогают пациентам откашливать мокроту и слизистые пробки . [72] Очищение дыхательных путей обычно использует ингаляционный агент ( гипертонический солевой раствор ) с физиотерапией грудной клетки , такой как высокочастотная осцилляция грудной клетки . [3] Существует множество методов и устройств очищения дыхательных путей. Выбор метода или устройства основан на частоте и вязкости мокроты, комфорте пациента, стоимости и способности пациента использовать метод или устройство с минимальным вмешательством в их образ жизни. [73] Методика активного цикла дыхания (ACBT), которая может использоваться с устройством флаттера или без него, полезна при лечении людей с бронхоэктазами. [74] Муколитические средства, такие как дорназа альфа, не рекомендуются для людей с бронхоэктазами, не связанными с муковисцидозом. [3] Маннитол — гиперосмолярный препарат, который, как полагают, увлажняет секрецию дыхательных путей, однако клинические испытания с его применением не продемонстрировали его эффективности. [73]
Противовоспалительные средства
Два наиболее часто используемых класса противовоспалительных препаратов — это макролиды и кортикостероиды . [3]
Несмотря на то, что макролиды также являются антибиотиками, они оказывают иммуномодулирующее действие на воспалительную реакцию хозяина без системного подавления иммунной системы. [3] Эти эффекты включают изменение выработки слизи, ингибирование выработки биопленки и подавление воспалительных медиаторов . [39] Три крупных многоцентровых рандомизированных исследования показали снижение частоты обострений и улучшение кашля и одышки при использовании терапии макролидами. [64] Влияние побочных эффектов макролидов, таких как желудочно-кишечные симптомы , гепатотоксичность и повышенная устойчивость к противомикробным препаратам, требует постоянного обзора и изучения. [17]
Терапия ингаляционными кортикостероидами может уменьшить выработку мокроты и уменьшить сужение дыхательных путей в течение определенного периода времени, помогая предотвратить прогрессирование бронхоэктатической болезни. [19] Длительное использование высоких доз ингаляционных кортикостероидов может привести к неблагоприятным последствиям, таким как катаракта и остеопороз . [3] Не рекомендуется для рутинного использования у детей. [75] Одним из часто используемых методов лечения является беклометазона дипропионат . [76]
Антибиотики
_tablets.jpg/440px-Zithromax_(Azithromycin)_tablets.jpg)
Антибиотики используются при бронхоэктазах для искоренения P. aeruginosa или MRSA , для подавления бремени хронической бактериальной колонизации и для лечения обострений. [3] Использование ежедневного перорального лечения немакролидными антибиотиками изучалось в небольших сериях случаев, но не в рандомизированных исследованиях. [64] Роль ингаляционных антибиотиков при бронхоэктазах, не связанных с муковисцидозом, недавно изменилась с двумя рекомендациями общества и систематическим обзором, предлагающими терапевтическое испытание ингаляционных антибиотиков у пациентов с тремя или более обострениями в год и P. aeruginosa в их мокроте. [77] [78] Варианты ингаляционных антибиотиков включают аэрозольный тобрамицин , ингаляционный ципрофлоксацин , аэрозольный азтреонам и аэрозольный колистин . [39] Однако при лечении ингаляционными антибиотиками, такими как ципрофлоксацин, возникает проблема, связанная с необходимостью оставаться в нужной области инфицированных легочных тканей в течение достаточного времени для обеспечения оптимального лечения. [79] Чтобы бороться с этим и продлить время, которое антибиотик проводит в легочной ткани, текущие исследования перешли к разработке ингаляционных наноструктурированных липидных носителей для антибиотиков. [79]
Бронходилататоры
Некоторые клинические испытания показали пользу ингаляционных бронходилататоров у некоторых людей с бронхоэктазами. [3] У людей с подтвержденной обратимостью бронходилататоров по данным спирометрии использование ингаляционных бронходилататоров привело к улучшению одышки, кашля и качества жизни без увеличения побочных эффектов. [63] Однако в целом отсутствуют данные, позволяющие рекомендовать использование бронходилататоров у всех пациентов с бронхоэктазами. [80]
Операция
Основная роль хирургии в лечении бронхоэктатической болезни заключается в удалении сегментов легкого при локализованном заболевании или в контроле массивного кровохарканья . [39] Кроме того, хирургия используется для устранения обструкции дыхательных путей, которая способствует бронхоэктатической болезни. Цели консервативны и направлены на контроль конкретных проявлений болезни, а не на излечение или устранение всех областей бронхоэктатической болезни. [81] Серии хирургических случаев показали низкий уровень операционной смертности (менее 2%) и улучшение симптомов у большинства пациентов, отобранных для хирургического вмешательства. [82] Однако рандомизированных клинических испытаний, оценивающих эффективность хирургии при бронхоэктатической болезни, не проводилось. [81]
Клинические испытания
Результаты клинического исследования фазы 2 были опубликованы в 2018 году. [83] В плацебо-контролируемом двойном слепом исследовании, проведенном с участием 256 пациентов по всему миру, у пациентов, получавших Бренсокатиб, отмечалось более длительное время до первого обострения, а также снижение частоты ежегодных обострений. [83]
Прогноз
Для прогнозирования тяжести заболевания и исходов при бронхоэктатической болезни использовались две клинические шкалы: индекс тяжести бронхоэктатической болезни и шкала FACED. Шкала FACED использует ОФВ-1 (объем форсированного выдоха за 1 секунду), возраст пораженного человека, наличие хронической инфекции, степень заболевания (количество пораженных долей легких) и рейтинг шкалы одышки ( шкала одышки MRC ) для прогнозирования клинических исходов при бронхоэктатической болезни. Индекс тяжести бронхоэктатической болезни использует те же критерии, что и шкала FACED, а также включает критерии, связанные с количеством госпитализаций, ежегодными обострениями, колонизацией другими организмами и ИМТ (индексом массы тела) менее 18,5. Снижение ОФВ-1, увеличение возраста, наличие хронической инфекции (особенно синегнойной ), большая степень поражения легких, высокие показатели по шкале клинической одышки, увеличение числа госпитализаций, большое количество ежегодных обострений и ИМТ менее 18,5 приводят к более высоким показателям по обеим клиническим шкалам и связаны с плохим прогнозом при бронхоэктатической болезни, включая повышенную смертность. [21]
Эпидемиология
Распространенность и заболеваемость бронхоэктазами неясны, поскольку симптомы варьируются. [84] Заболевание поражает от 1 на 1000 до 1 на 250 000 взрослых. [10] Заболевание чаще встречается у женщин и пожилых людей. [3] В когортном исследовании Medicare в Соединенных Штатах, состоящем из взрослых в возрасте 65 лет и старше, распространенность бронхоэктазов составила 701 на 100 000 человек. [85] Подобный уровень распространенности бронхоэктазов был зарегистрирован в других странах, включая Китай, Германию, Великобританию, Испанию и Сингапур. [21] Люди с двойным диагнозом ХОБЛ и бронхоэктазов с большей вероятностью являются курильщиками сигарет и с большей вероятностью будут госпитализированы по сравнению с людьми с бронхоэктазами без ХОБЛ. [85] Оно стало менее распространенным с 1950-х годов с появлением антибиотиков. [10] Оно более распространено среди определенных этнических групп, таких как коренные народы . [10]
По оценкам, в Соединенных Штатах бронхоэктазами страдают от 350 000 до 500 000 взрослых. [86] В частности, у детей коренного населения Австралии , Аляски , Канады и Новой Зеландии показатели значительно выше, чем у других групп населения. [87] В целом, наблюдается нехватка данных относительно эпидемиологии бронхоэктазов в Азии , Африке и Южной Америке . [87]
Распространенность и заболеваемость бронхоэктазами значительно возросли в 21 веке. В когортном анализе Medicare, состоящем из взрослых в возрасте 65 лет и старше в Соединенных Штатах, ежегодные показатели диагностики увеличивались на 8,7% каждый год в период с 2000 по 2007 год. [3] [88] Этот большой рост диагностики бронхоэктазов может быть обусловлен более широким признанием заболевания (включая более широкое использование КТ ) или может быть обусловлен увеличением основных причин бронхоэктазов. [21]
История
Рене Лаэннек , человек, который изобрел стетоскоп , использовал свое изобретение, чтобы впервые обнаружить бронхоэктазы в 1819 году. [89]
Болезнь была исследована более подробно сэром Уильямом Ослером , одним из четырех профессоров-основателей больницы Джона Хопкинса , в конце 1800-х годов. Подозревается, что сам Ослер умер от осложнений недиагностированной бронхоэктатической болезни. В его биографиях упоминается, что у него были частые тяжелые инфекции грудной клетки в течение многих лет. [90]
Термин «бронхоэктатическая болезнь» происходит от греческих слов bronkhia (что означает «дыхательные пути») и ektasis ( что означает «расширение»). [91]
Общество и культура
Джудит Дарем из австралийской группы The Seekers умерла от бронхоэктатической болезни 5 августа 2022 года в возрасте 79 лет. [92]
Ссылки
- ^ "Бронхоэктазы | Определение бронхоэктазов по Lexico". Словари Lexico | Английский язык . Архивировано из оригинала 9 ноября 2019 г.
- ^ abc «Каковы признаки и симптомы бронхоэктатической болезни?». NHLBI . 2 июня 2014 г. Архивировано из оригинала 23 августа 2016 г. Получено 10 августа 2016 г.
- ^ abcdefghijklmnopqrstu vwxyz aa ab ac ad ae McShane, PJ; Naureckas, ET; Tino, G; Strek, ME (15 сентября 2013 г.). «Бронхоэктазы, не связанные с кистозным фиброзом». Американский журнал респираторной и интенсивной медицины . 188 (6): 647–56 . doi :10.1164/rccm.201303-0411CI. PMID 23898922.
- ^ Maguire, G (ноябрь 2012 г.). «Бронхоэктазы – руководство для первичной медико-санитарной помощи». Australian Family Physician . 41 (11): 842–50 . PMID 23145413.
- ^ ab "Что такое бронхоэктатическая болезнь?". NHLBI . 2 июня 2014 г. Архивировано из оригинала 10 августа 2016 г. Получено 10 августа 2016 г.
- ^ Bird, K; Memon, J (январь 2019). «Бронхоэктазы». StatPearls [Интернет] . PMID 28613561. NBK430810.
- ^ abc "Стандарты качества для клинически значимого бронхоэктаза у взрослых". British Thoracic Society. Июль 2012. Архивировано из оригинала 7 июля 2017. Получено 29 апреля 2017 .
- ^ abcd "Как лечат бронхоэктазы?". NHLBI . 2 июня 2014 г. Архивировано из оригинала 28 июля 2016 г. Получено 10 августа 2016 г.
- ^ ab Corris, PA (июнь 2013 г.). «Трансплантация легких при муковисцидозе и бронхоэктазах». Семинары по респираторной и интенсивной терапии . 34 (3): 297– 304. doi :10.1055/s-0033-1348469. PMID 23821505. S2CID 32614762.
- ^ abcdefg Коттен, Венсан; Кордье, Жан-Франсуа; Ришельди, Лука (2015). Орфанные заболевания легких: клиническое руководство по редким заболеваниям легких. Springer. стр. 30. ISBN 9781447124016. Архивировано из оригинала 2016-08-21.
- ^ «Голос Дарема остаётся чистым, несмотря на удары». Sydney Morning Herald . 22 апреля 2010 г. Архивировано из оригинала 9 августа 2022 г. Получено 9 августа 2022 г.
- ^ Хосе, Р. Дж.; Браун, Дж. С. (2014). «Бронхоэктазы». British Journal of Hospital Medicine . 75 (Suppl 10:C146–51): C146 – C151 . doi :10.12968/hmed.2014.75.Sup10.C146. PMID 25289486.
- ^ ab Nicki R. Colledge; Brian R. Walker; Stuart H. Ralston, ред. (2010). Принципы и практика медицины Дэвидсона . иллюстрировано Робертом Бриттоном (21-е изд.). Эдинбург: Churchill Livingstone/Elsevier. ISBN 978-0-7020-3085-7.
- ^ Брант, Уильям Э.; Хелмс, Клайд А., ред. (2006). Основы диагностической радиологии (3-е изд.). Филадельфия: Lippincott Williams & Wilkins. стр. 518. ISBN 9780781761352. Архивировано из оригинала 2017-09-06.
- ^ Майкл Филбин; Лиза М. Ли; Шаффер, Брайан Л. (2003). Blueprints pathophysiology II: lung, acetylocean, and rheumatology: notes & cases (1-е изд.). Молден, Массачусетс: Blackwell Pub. стр. 12. ISBN 9781405103510. Архивировано из оригинала 2017-09-06.
- ^ Брент, Эндрю; Дэвидсон, Роберт; Сил, Анна (2014). Оксфордский справочник по тропической медицине. OUP Oxford. стр. 223. ISBN 9780191503078. Архивировано из оригинала 2016-08-21.
- ^ ab Wu, Qibiao; Shen, Weixing; Cheng, Haibo; Zhou, Xiqiao (апрель 2014 г.). «Длительное применение макролидов при немуковисцидозных бронхоэктазах: систематический обзор и метаанализ». Респирология . 19 (3): 321– 9. doi : 10.1111/resp.12233 . PMID 24417869. S2CID 2567740.
- ^ Ли, AL; Бердж, AT; Холланд, AE (23 ноября 2015 г.). «Методы очистки дыхательных путей при бронхоэктазах». База данных систематических обзоров Кокрейна . 2015 (11): CD008351. doi : 10.1002/14651858.CD008351.pub3. PMC 7175838. PMID 26591003.
- ^ abc Капур, Нитин; Петски, Хелен Л.; Белл, Скотт; Колбе, Джон; Чанг, Энн Б. (16 мая 2018 г.). «Ингаляционные кортикостероиды при бронхоэктазах». База данных систематических обзоров Кокрейна . 2018 (5): CD000996. doi :10.1002/14651858.CD000996.pub3. PMC 6494510. PMID 29766487 .
- ^ Corless, JA; Warburton, CJ (2000). «Хирургия против нехирургического лечения бронхоэктатической болезни». База данных систематических обзоров Cochrane . 2000 (4): CD002180. doi :10.1002/14651858.CD002180. PMC 8407459. PMID 11034745. S2CID 72965871 .
- ^ abcdefghijklmn О'Доннелл, Энн Э. (11 августа 2022 г.). «Бронхоэктазы — клинический обзор». New England Journal of Medicine . 387 (6): 533– 545. doi : 10.1056/NEJMra2202819. PMID 35947710. S2CID 251495311.
- ^ abc "Бронхоэктазы". Национальный институт сердца, легких и крови (NHLBI) . Национальная медицинская библиотека США. 24 марта 2022 г.
 В данной статье использован текст из этого источника, находящегося в общественном достоянии .
В данной статье использован текст из этого источника, находящегося в общественном достоянии . - ^ Бронхоэктатическая болезнь: основы практики, предыстория, патофизиология в eMedicine
- ^ ab McShane, Pamela J.; Naureckas, Edward T.; Strek, Mary E. (июль 2012 г.). «Бронхоэктазы у представителей разных слоев населения США: влияние этнической принадлежности на этиологию и культуру мокроты». Chest . 142 (1): 159– 167. doi :10.1378/chest.11-1024. PMID 22267679.
- ^ Гао, Юн-Хуа; Гуань, Вэй-Цзе; Лю, Шао-Ся; Ван, Лей; Кюи, Хуан-Хуан; Чен, Ронг-Чанг; Чжан, Го-Цзюнь (ноябрь 2016 г.). «Этиология бронхоэктазов у взрослых: систематический обзор литературы». Респирология . 21 (8): 1376–83 . doi : 10.1111/соответственно 12832 . ПМИД 27321896.
- ^ Лонни, Сара; Чалмерс, Джеймс Д.; Гоеминн, Питер К.; Макдоннелл, Мелисса Дж.; Димаку, Катерина; Де Сойза, Энтони; Полверино, Ева; Ван де Керкхове, Шарлотта; Резерфорд, Роберт; Дэвисон, Джон; Розалес, Эдмундо (декабрь 2015 г.). «Этиология немуковисцидозных бронхоэктазов у взрослых и их связь с тяжестью заболевания». Анналы Американского торакального общества . 12 (12): 1764–70 . doi :10.1513/AnnalsATS.201507-472OC. PMC 5467084. PMID 26431397 .
- ^ Брауэр, Келли С.; Дель Веккио, Майкл Т.; Аронофф, Стивен К. (2014-12-10). «Этиология немуковисцидозных бронхоэктазов у детей: систематический обзор 989 субъектов». BMC Pediatrics . 14 : 4. doi : 10.1186/s12887-014-0299-y . PMC 4275950. PMID 25492164 .
- ^ abc Rowe, Steven M.; Miller, Stacey; Sorscher, Eric J. (2005-05-12). «Кистозный фиброз». New England Journal of Medicine . 352 (19): 1992–2001 . doi :10.1056/NEJMra043184. PMID 15888700.
- ^ О'Салливан, Брайан П.; Фридман, Стивен Д. (30.05.2009). «Кистозный фиброз». Lancet . 373 (9678): 1891– 1904. doi :10.1016/S0140-6736(09)60327-5. PMID 19403164. S2CID 46011502.
- ^ Элборн, Дж. Стюарт (19 ноября 2016 г.). «Кистозный фиброз». Lancet . 388 (10059): 2519– 31. doi :10.1016/S0140-6736(16)00576-6. PMID 27140670. S2CID 20948144.
- ^ ab Kwon, KY; Myers, JL; Swensen, SJ; Colby, TV (март 1995). "Синдром средней доли: клинико-патологическое исследование 21 пациента". Human Pathology . 26 (3): 302– 7. doi : 10.1016/0046-8177(95)90062-4 . PMID 7890282.
- ^ Прифтис, Костас Н.; Мермири, Деспина; Пападопулу, Афина; Антракопулос, Майкл Б.; Ваос, Джордж; Николаиду, Поликсени (октябрь 2005 г.). «Роль своевременного вмешательства при синдроме средней доли у детей». Грудь . 128 (4): 2504– 10. дои :10.1378/сундук.128.4.2504. PMID 16236916. S2CID 5902678.
- ^ Рафанан, AL; Мехта, AC (июнь 2001 г.). «Удаление инородного тела из дыхательных путей у взрослых. Что нового?». Clinics in Chest Medicine . 22 (2): 319– 330. doi :10.1016/s0272-5231(05)70046-0. PMID 11444115.
- ^ ab Аспирационный пневмонит и пневмония: обзор аспирационной пневмонии, предрасполагающие условия для аспирационной пневмонии, патофизиология аспирационной пневмонии на eMedicine
- ^ Kwak, Hyun Jung; Moon, Ji-Yong; Choi, Yo Won; Kim, Tae Hyung; Sohn, Jang Won; Yoon, Ho Joo; Shin, Dong Ho; Park, Sung Soo; Kim, Sang-Heon (декабрь 2010 г.). «Высокая распространенность бронхоэктазов у взрослых: анализ результатов КТ в программе скрининга здоровья». Журнал экспериментальной медицины Tohoku . 222 (4): 237– 242. doi : 10.1620/tjem.222.237 . PMID 21127394.
- ^ Ким, CK; Чунг, CY; Ким, JS; Ким, WS; Парк, Y.; Кох, YY (февраль 2000 г.). «Поздние аномальные результаты компьютерной томографии высокого разрешения после микоплазменной пневмонии». Педиатрия . 105 (2): 372– 8. doi :10.1542/peds.105.2.372. PMID 10654958. S2CID 25928060.
- ^ Димаку, Катерина; Триантафиллиду, Кристина; Тумбис, Михаил; Цикрицаки, Кириаки; Малагари, Катерина; Бакакос, Петрос (июль 2016 г.). «Бронхоэктазы, не связанные с муковисцидозом: этиологический подход, клинический, радиологический, микробиологический и функциональный профиль у 277 пациентов». Респираторная медицина . 116 : 1–7 . doi : 10.1016/j.rmed.2016.05.001 . PMID 27296814.
- ^ Вудворт, Майкл Х.; Саулло, Дженнифер Л.; Лантос, Пол М.; Кокс, Гэри М.; Стаут, Джейсон Э. (март 2017 г.). «Увеличение заболеваемости нокардией, связанной с бронхоэктазами в центре третичной медицинской помощи». Анналы Американского торакального общества . 14 (3): 347– 354. doi :10.1513/AnnalsATS.201611-907OC. PMID 28231023. S2CID 11712217.
- ^ abcdefgh Чалмерс, Джеймс Д.; Чанг, Энн Б.; Чотирмалл, Санджай Х.; Дхар, Раджа; МакШейн, Памела Дж. (15 ноября 2018 г.). «Бронхоэктатическая болезнь». Обзоры природы. Праймеры по болезням . 4 (1): 45. дои : 10.1038/s41572-018-0042-3. PMID 30442957. S2CID 231984729.
- ^ Рук, Минеке; Постма, Диркье С.; ван дер Ягт, Эрик Дж.; ван Миннен, Сеес А.; ван дер Хайде, Яап Дж. Хоман; Плог, Рутгер Дж.; ван Сон, Виллем Дж. (27 января 2006 г.). «Микофенолата мофетил и бронхоэктатическая болезнь у пациентов, перенесших трансплантацию почки: возможная связь». Трансплантация . 81 (2): 287–9 . doi : 10.1097/01.tp.0000188638.28003.96 . PMID 16436974. S2CID 36043580.
- ^ Аттиа, Энджи Ф.; Миллер, Роберт Ф.; Ферран, Рашида А. (февраль 2017 г.). «Бронхоэктазы и другие хронические заболевания легких у подростков, живущих с ВИЧ». Current Opinion in Infectious Diseases . 30 (1): 21– 30. doi :10.1097/QCO.00000000000000325. PMC 5408733. PMID 27753690 .
- ^ Гринбергер, Пол А.; Буш, Роберт К.; Демейн, Джеффри Г.; Луонг, Эмбер; Славин, Рэймонд Г.; Кнутсен, Алан П. (ноябрь 2014 г.). «Аллергический бронхолегочный аспергиллез». Журнал аллергии и клинической иммунологии. На практике . 2 (6): 703– 8. doi :10.1016/j.jaip.2014.08.007. PMC 4306287. PMID 25439360 .
- ^ Де Сойза, Энтони; Алиберти, Стефано (2017-01-01). «Бронхоэктазы и аспергиллез: как они связаны?». Медицинская микология . 55 (1): 69–81 . doi : 10.1093/mmy/myw109 . PMID 27794529.
- ^ Агарвал, Р.; Чакрабарти, А.; Шах, А.; Гупта, Д.; Мейс, Дж. Ф.; Гулерия, Р.; Мосс, Р.; Деннинг, Д. В.; АБЛА, осложняющий астму. Рабочая группа ISHAM (август 2013 г.). «Аллергический бронхолегочный аспергиллез: обзор литературы и предложение новых диагностических и классификационных критериев». Клиническая и экспериментальная аллергия . 43 (8): 850–873 . doi :10.1111/cea.12141. PMID 23889240. S2CID 24077597.
- ^ Вильчинска, Мария М.; Кондлифф, Элисон М.; МакКеон, Дамиан Дж. (апрель 2013 г.). «Сосуществование бронхоэктазов и ревматоидного артрита: пересмотр». Респираторная терапия . 58 (4): 694–701 . doi : 10.4187/respcare.01857 . PMID 22782500.
- ^ Soto-Cardenas, M.-J.; Perez-De-Lis, M.; Bove, A.; Navarro, C.; Brito-Zeron, P.; Diaz-Lagares, C.; Gandia, M.; Akasbi, M.; Siso, A.; Ballester, E.; Torres, A. (сентябрь 2010 г.). «Бронхоэктазы при первичном синдроме Шегрена: распространенность и клиническое значение». Клиническая и экспериментальная ревматология . 28 (5): 647–653 . PMID 20883638.
- ^ Chatzidionisyou, Aikaterini; Catrina, Anca I. (январь 2016 г.). «Легкое при ревматоидном артрите, причина или следствие?». Current Opinion in Rheumatology . 28 (1): 76– 82. doi :10.1097/BOR.00000000000000238. PMID 26599384. S2CID 24189458.
- ^ Блэк, Хью; Мендоса, Марк; Мурин, Сьюзан (февраль 2007 г.). «Торакальные проявления воспалительного заболевания кишечника». Chest . 131 (2): 524– 532. doi :10.1378/chest.06-1074. PMID 17296657.
- ^ Magis-Escurra , Cecile; Reijers, Monique He (2015-02-25). «Бронхоэктазы». BMJ Clinical Evidence . 2015. PMC 4356176. PMID 25715965 .
- ^ ab Li, AM; Sonnappa, S.; Lex, C.; Wong, E.; Zacharasiewicz, A.; Bush, A.; Jaffe, A. (июль 2005 г.). «Бронхоэктазы, не связанные с муковисцидозом: приводит ли знание этиологии к изменениям в лечении?». The European Respiratory Journal . 26 (1): 8– 14. doi : 10.1183/09031936.05.00127704 . PMID 15994383.
- ^ Nicki R. Colledge; Brian R. Walker; Stuart H. Ralston, ред. (2010). Принципы и практика медицины Дэвидсона . иллюстрировано Робертом Бриттоном (21-е изд.). Эдинбург: Churchill Livingstone/Elsevier. ISBN 978-0-7020-3085-7.
- ^ Goutaki, Myrofora; Meier, Anna Bettina; Halbeisen, Florian S.; Lucas, Jane S.; Dell, Sharon D.; Maurer, Elisabeth; Casaulta, Carmen; Jurca, Maja; Spycher, Ben D.; Kuehni, Claudia E. (октябрь 2016 г.). «Клинические проявления первичной цилиарной дискинезии: систематический обзор и метаанализ». The European Respiratory Journal . 48 (4): 1081– 95. doi : 10.1183/13993003.00736-2016 . PMID 27492829.
- ^ Мишра, Маянк; Кумар, Нареш; Джайсвал, Ашиш; Верма, Аджай К.; Кант, Сурья (октябрь 2012 г.). «Синдром Картагенера: серия случаев». Легкие Индия . 29 (4): 366–9 . doi : 10.4103/0970-2113.102831 . ПМК 3519024 . ПМИД 23243352.
- ^ Хендри, У. Ф.; А'Херн, Р. П.; Коул, П. Дж. (18–25 декабря 1993 г.). «Был ли синдром Янга вызван воздействием ртути в детстве?». BMJ (Clinical Research Ed.) . 307 (6919): 1579– 82. doi :10.1136/bmj.307.6919.1579. PMC 1697782. PMID 8292944 .
- ^ WILLIAMS H, CAMPBELL P (апрель 1960). «Генерализованная бронхоэктатическая болезнь, связанная с дефицитом хряща в бронхиальном дереве». Arch. Dis. Child . 35 (180): 182– 91. doi :10.1136/adc.35.180.182. PMC 2012546 . PMID 13844857.
- ^ Celik, Burcin; Bilgin, Salih; Yuksel, Canan (2011). «Синдром Мунье-Куна: редкая причина расширения бронхов». Журнал Техасского института сердца . 38 (2): 194– 6. PMC 3066798. PMID 21494536 .
- ^ Парр, Дэвид Г.; Гест, Питер Г.; Рейнольдс, Джон Х.; Доусон, Ли Дж.; Стокли, Роберт А. (2007-12-15). «Распространенность и влияние бронхоэктазов при дефиците альфа1-антитрипсина». Американский журнал респираторной и интенсивной медицины . 176 (12): 1215– 21. doi :10.1164/rccm.200703-489OC. PMID 17872489.
- ^ Shin MS, Ho KJ (1993). «Бронхоэктазы у пациентов с дефицитом альфа-1-антитрипсина. Редкое явление?». Chest . 104 (5): 1384– 86. doi :10.1378/chest.104.5.1384. PMID 8222792. S2CID 72998738.
- ^ Мартинес-Гарсия, Мигель Анхель; Солер-Каталунья, Хуан Хосе; Донат Санс, Иоланда; Каталан Серра, Пабло; Аграмунт Лерма, Маркос; Баллестин Висенте, Хавьер; Перпинья-Тордера, Мигель (ноябрь 2011 г.). «Факторы, связанные с бронхоэктазами у пациентов с ХОБЛ». Грудь . 140 (5): 1130–7 . дои :10.1378/сундук.10-1758. ПМИД 21546440.
- ^ Goeminne, PC; Nawrot, TS; Ruttens, D.; Seys, S.; Dupont, LJ (февраль 2014 г.). «Смертность при немуковисцидозных бронхоэктазах: проспективный когортный анализ». Respiratory Medicine . 108 (2): 287–296 . doi : 10.1016/j.rmed.2013.12.015 . hdl : 1942/16765 . PMID 24445062.
- ^ ab "Бронхоэктазы". Библиотека медицинских концепций Lecturio . Получено 5 июля 2021 г.
- ^ Визуализация бронхоэктатической болезни в eMedicine
- ^ ab Pasteur, MC; Bilton, D.; Hill, AT; Группа рекомендаций Британского торакального общества по бронхиэктазам, не связанным с муковисцидозом (июль 2010 г.). "Руководство Британского торакального общества по бронхиэктазам, не связанным с муковисцидозом". Thorax . 65 (Suppl 1): i1–58. doi : 10.1136/thx.2010.136119 . PMID 20627931.
- ^ abc Полверино, Ева; Гоминн, Питер К.; Макдоннелл, Мелисса Дж.; Алиберти, Стефано; Маршалл, Сара Э.; Лебингер, Майкл Р.; Меррис, Марлен; Кантон, Рафаэль; Торрес, Антони; Димакова, Катерина; Де Сойза, Энтони (сентябрь 2017 г.). «Руководство Европейского респираторного общества по лечению бронхоэктазов у взрослых». Европейский респираторный журнал . 50 (3): 1700629. doi : 10.1183/13993003.00629-2017 . ПМИД 28889110.
- ^ McShane, PJ; Naureckas, ET; Tino, G; Strek, ME (15 сентября 2013 г.). «Бронхоэктазы, не связанные с кистозным фиброзом». Американский журнал респираторной и интенсивной медицины . 188 (6): 647–56 . doi :10.1164/rccm.201303-0411CI. PMID 23898922.
- ^ Миллирон, Бетани; Генри, Трэвис С.; Вирарагхаван, Шрихари; Литтл, Брент П. (июль 2015 г.). «Бронхоэктазы: механизмы и подсказки визуализации ассоциированных распространенных и необычных заболеваний». RadioGraphics . 35 (4): 1011– 1030. doi :10.1148/rg.2015140214. ISSN 0271-5333. PMID 26024063.
- ^ Crofton J (1966). «Диагностика и лечение бронхоэктатической болезни: I. Диагностика». Br Med J . 1 (5489): 721–3 contd. doi :10.1136/bmj.1.5489.721. PMC 1844268 . PMID 5909486.
- ^ Онен ЗП, Эрис Гулбай Б, Сен Э, Аккоджа Йылдыз О, Сарьял С, Аджикан Т, Карабийикоглу Г (2007). «Анализ факторов, связанных со смертностью у пациентов с бронхоэктазами». Respir. Med . 101 (7): 1390–97 . doi : 10.1016/j.rmed.2007.02.002 . PMID 17374480.
- ^ ab Chalmers, James D.; Aliberti, Stefano; Blasi, Francesco (май 2015 г.). «Лечение бронхоэктазов у взрослых». The European Respiratory Journal . 45 (5): 1446– 62. doi : 10.1183/09031936.00119114 . PMID 25792635.
- ^ Хосе, Р. Дж.; Браун, Дж. С. (октябрь 2014 г.). «Бронхоэктазы». British Journal of Hospital Medicine . 75 (Suppl 10): C146-51. doi :10.12968/hmed.2014.75.Sup10.C146. PMID 25289486.
- ^ Flude, Lizzie J.; Agent, Penny; Bilton, Diana (июнь 2012 г.). «Методы физиотерапии грудной клетки при бронхоэктазах». Clinics in Chest Medicine . 33 (2): 351– 361. doi :10.1016/j.ccm.2012.02.009. PMID 22640850.
- ^ Хилл, Адам Т.; Баркер, Алан Ф.; Болсер, Дональд К.; Дэвенпорт, Пол; Айрленд, Белинда; Чанг, Энн Б.; Маццоне, Стюарт Б.; МакГарви, Лоркан (апрель 2018 г.). «Лечение кашля, вызванного бронхиэктазами, не связанными с муковисцидозом, и связанными с муковисцидозом, с помощью нефармакологического очищения дыхательных путей: отчет экспертной группы CHEST». Chest . 153 (4): 986– 993. doi :10.1016/j.chest.2018.01.014. PMC 6689075 . PMID 29355548.
- ^ ab McIlwaine, Maggie; Bradley, Judy; Elborn, J. Stuart; Moran, Fidelma (январь 2017 г.). «Персонализация очистки дыхательных путей при хронических заболеваниях легких». European Respiratory Review . 26 (143): 160086. doi : 10.1183/16000617.0086-2016 . PMC 9488523. PMID 28223396 .
- ^ Athawale, Vrushali; Lalwani, Lajwanti; Mishra, Gyanshankar (2020). «Сравнение техники активного цикла дыхания (ACBT) с техникой активного цикла дыхания с флаттером при бронхоэктазах». National Journal of Medical Research . 10 (4): 178– 180. doi :10.6084/M9.FIGSHARE.13727290. Архивировано из оригинала 2021-09-05 . Получено 2021-09-05 .
- ^ Хилл, Адам Т.; Пастер, Марк; Корнфорд, Чарльз; Уэлхэм, Салли; Билтон, Диана (1 января 2011 г.). «Краткое изложение рекомендаций Британского торакального общества по лечению бронхиэктазов, не связанных с кистозным фиброзом». Журнал первичной медицинской помощи . 20 (2): 135–40 . doi :10.4104/pcrj.2011.00007. PMC 6549837. PMID 21336465 .
- ^ Elborn JS, Johnston B, Allen F, Clarke J, McGarry J, Varghese G (1992). «Ингаляционные стероиды у пациентов с бронхоэктазами». Respir Med . 86 (2): 121– 4. doi :10.1016/S0954-6111(06)80227-1. PMID 1615177.
- ^ Чанг, Энн Б.; Белл, Скотт К.; Торзилло, Пол Дж.; Кинг, Пол Т.; Магуайр, Грэм П.; Бирнс, Кэтрин А.; Холланд, Энн Э.; О'Мара, Питер; Гримвуд, Кит; расширенная группа голосования (19.01.2015). «Хроническое гнойное заболевание легких и бронхоэктазы у детей и взрослых в рекомендациях Австралийского и Новозеландского торакального общества Австралии и Новой Зеландии». Медицинский журнал Австралии . 202 (1): 21– 23. doi : 10.5694/mja14.00287 . hdl : 10072/132638 . PMID 25588439.
- ^ Бродт, Алессандра Монтейро; Стоволд, Элизабет; Чжан, Линьцзе (август 2014 г.). «Ингаляционные антибиотики при стабильной немуковисцидозной бронхоэктазии: систематический обзор». Европейский респираторный журнал . 44 (2): 382–393 . doi : 10.1183/09031936.00018414 . PMID 24925920.
- ^ аб Альмуршеди, Алануд С.; Альджунайдель, Хесса А.; Альквадейб, Бушра; Альдосари, Басма Н.; Альфагих, Иман М.; Алмаршиди, Сальма С.; Эльтахир, Эрам К.Д.; Мохамуд, Амани З. (25 марта 2021 г.). «Разработка ингаляционных наноструктурированных липидных носителей ципрофлоксацина для лечения некистозного фиброза бронхоэктазов». Международный журнал наномедицины . 16 : 2405–2417 . doi : 10.2147/IJN.S286896 . ПМК 8012696 . ПМИД 33814907.
- ^ Goyal, Vikas; Chang, Anne B. (2014-06-10). «Комбинированные ингаляционные кортикостероиды и длительно действующие бета2-агонисты для детей и взрослых с бронхоэктазами». База данных систематических обзоров Cochrane . 2017 (6): CD010327. doi :10.1002/14651858.CD010327.pub2. PMC 6483496. PMID 24913725.
- ^ ab Agasthian, T.; Deschamps, C.; Trastek, VF; Allen, MS; Pairolero, PC (октябрь 1996 г.). «Хирургическое лечение бронхоэктазов». Анналы торакальной хирургии . 62 (4): 976–978 , обсуждение 979–980. doi : 10.1016/0003-4975(96)00469-9 . PMID 8823075.
- ^ Чжан, Пэн; Цзян, Гэнин; Дин, Цзяань; Чжоу, Сяо; Гао, Вэнь (июль 2010 г.). «Хирургическое лечение бронхоэктатической болезни: ретроспективный анализ 790 пациентов». Анналы торакальной хирургии . 90 (1): 246–250 . doi :10.1016/j.athoracsur.2010.03.064. PMID 20609785.
- ^ ab Chalmers JD, Haworth CS, Metersky ML, Loebinger MR, Blasi F, Sibila O, O'Donnell AE, Sullivan EJ, Mange KC, Fernandez C, Zou J, Daley CL, WILLOW Investigators (сентябрь 2020 г.). «Испытание фазы 2 ингибитора DPP-1 бренсокатиб при бронхоэктазах». The New England Journal of Medicine . 383 (22): 2127– 37. doi : 10.1056/NEJMoa2021713 . PMID 32897034. S2CID 221540296.
- ^ "Бронхоэктазы, Глава 4, Дин Э. Шрауфнагель (ред.)". Дыхание в Америке: болезни, прогресс и надежда . Американское торакальное общество. 2010. Архивировано из оригинала 2017-04-15 . Получено 2017-04-30 .
- ^ ab Henkle, Emily; Chan, Benjamin; Curtis, Jeffrey R.; Aksamit, Timothy R.; Daley, Charles L.; Winthrop, Kevin L. (1 декабря 2018 г.). «Характеристики и история использования медицинской помощи пациентами с бронхоэктазами у участников программы Medicare в США с планами рецептурных препаратов, 2006–2014 гг.». Chest . 154 (6): 1311– 1320. doi :10.1016/j.chest.2018.07.014. PMID 30055168. S2CID 51864771.
- ^ Weycker, Derek; Hansen, Gary L.; Seifer, Frederic D. (ноябрь 2017 г.). «Распространенность и заболеваемость немуковисцидозными бронхоэктазами среди взрослых в США в 2013 г.». Chronic Respiratory Disease . 14 (4): 377– 384. doi :10.1177/1479972317709649. PMC 5729734. PMID 28555504 .
- ^ ab Чандрасекаран, Равишанкар; Мак Аогайн, Майкл; Чалмерс, Джеймс Д.; Элборн, Стюарт Дж.; Чотирмолл, Санджай Х. (2018-05-22). «Географические различия в этиологии, эпидемиологии и микробиологии бронхоэктатической болезни». BMC Pulmonary Medicine . 18 (1): 83. doi : 10.1186/s12890-018-0638-0 . PMC 5964678. PMID 29788932.
- ^ Seitz, Amy E.; Olivier, Kenneth N.; Adjemian, Jennifer; Holland, Steven M.; Prevots, D. Rebecca (1 августа 2012 г.). «Тенденции в бронхоэктазах среди получателей Medicare в Соединенных Штатах с 2000 по 2007 г.». Chest . 142 (2): 432– 439. doi :10.1378/chest.11-2209. ISSN 0012-3692. PMC 3425339 . PMID 22302301.
- ^ Роген, А (2006). «Рене Теофиль Гиацинт Лаэннек (1781–1826): Человек за стетоскопом». Клин Мед Рес . 4 (3): 230–35 . doi :10.3121/cmr.4.3.230. ПМК 1570491 . ПМИД 17048358.
- ^ Неправильно О (2003). «Ослер и мой отец». JR Soc Med . 96 (6): 462– 64. doi :10.1177/014107680309600914. PMC 539606. PMID 12949207 .
- ^ "Бронхоэктазы | Определение бронхоэктазов по Lexico". Словари Lexico | Английский язык . Архивировано из оригинала 9 ноября 2019 г. Получено 21 ноября 2019 г.
- ^ Грэм, Джексон (2022-08-06). "Джудит Дарем, солистка The Seekers, умерла в возрасте 79 лет". WAtoday . Получено 2023-08-10 .
.jpg/440px-Bronchiectasis_(3705143327).jpg)


