Корь
| Корь | |
|---|---|
| Другие имена | Морбилли, корь, красная корь, английская корь [1] [2] |
 | |
| У ребенка на четвертом дне болезни проявилась коревая сыпь | |
| Специальность | Инфекционные заболевания |
| Симптомы | Лихорадка, кашель, насморк, воспаленные глаза, сыпь [3] [4] |
| Осложнения | Пневмония , судороги , энцефалит , подострый склерозирующий панэнцефалит , иммуносупрессия , потеря слуха, слепота [5] [6] |
| Обычное начало | 10–12 дней после воздействия [7] [8] |
| Продолжительность | 7–10 дней [7] [8] |
| Причины | Вирус кори [3] |
| Профилактика | Вакцина против кори [7] |
| Уход | Поддерживающая терапия [7] |
| Частота | 20 миллионов в год [3] |
| Летальные исходы | 140 000+ (2018) [9] [10] |
Корь (вероятно, от среднеголландского или средневерхненемецкого masel(e) («пятно, кровяной волдырь ») [11] — высококонтагиозное инфекционное заболевание , вызываемое вирусом кори , которое можно предотвратить с помощью вакцины . [3] [5] [12] [13] [14] Симптомы обычно развиваются через 10–12 дней после контакта с инфицированным человеком и длятся 7–10 дней. [7] [8] Первоначальные симптомы обычно включают лихорадку , часто превышающую 40 °C (104 °F), кашель, насморк и воспаленные глаза . [3] [4] Небольшие белые пятна, известные как пятна Коплика, могут образовываться во рту через два или три дня после начала симптомов. [4] Красная плоская сыпь, которая обычно начинается на лице, а затем распространяется на остальное тело, обычно начинается через три-пять дней после начала симптомов. [4] Распространенные осложнения включают диарею (в 8% случаев), инфекцию среднего уха (7%) и пневмонию (6%). [5] Они происходят отчасти из-за иммуносупрессии , вызванной корью . [6] Реже могут возникать судороги , слепота или воспаление мозга . [5] [7] Другие названия включают морбилли , рубеола , красная корь и английская корь . [1] [2] И краснуха , также известная как немецкая корь , и розеола являются разными заболеваниями, вызываемыми неродственными вирусами. [15]
Корь — это воздушно-капельное заболевание , которое легко передается от одного человека к другому через кашель и чихание инфицированных людей. [7] Оно также может передаваться через прямой контакт с выделениями из рта или носа . [16] Оно чрезвычайно заразно: девять из десяти человек, не имеющих иммунитета и живущих в одном помещении с инфицированным человеком, будут инфицированы. [5] Кроме того, оценки репродуктивного числа кори выходят за рамки часто упоминаемого диапазона от 12 до 18. [17] NIH цитирует эту статью 2017 года, в которой говорится: «[a] обзор в 2017 году выявил возможные значения R 0 кори от 3,7 до 203,3». [18] Люди заразны для других в течение четырех дней до и четырех дней после начала сыпи. [5] Хотя это заболевание часто считается детской болезнью, оно может поражать людей любого возраста. [19] Большинство людей не болеют этой болезнью более одного раза. [7] Тестирование на вирус кори в предполагаемых случаях важно для усилий общественного здравоохранения. [5] Известно, что корь не встречается у других животных. [16]
После инфицирования человека специфическое лечение недоступно [16] , хотя поддерживающая терапия может улучшить результаты. [7] Такая терапия может включать пероральный регидратационный раствор (слегка сладкие и соленые жидкости), здоровую пищу и лекарства для контроля температуры. [7] [8] Антибиотики следует назначать, если возникают вторичные бактериальные инфекции, такие как ушные инфекции или пневмония. [7] [16] Детям также рекомендуется прием добавок витамина А. [16] Среди случаев, зарегистрированных в США в период с 1985 по 1992 год, смерть наступила всего в 0,2% случаев [5] , но может составлять до 10% у людей с недоеданием . [7] Большинство тех, кто умирает от инфекции, моложе пяти лет. [16]
Вакцина против кори эффективна в профилактике заболевания, исключительно безопасна и часто вводится в сочетании с другими вакцинами. [7] [20] Вакцинация привела к снижению смертности от кори на 80% в период с 2000 по 2017 год, при этом около 85% детей во всем мире получили свою первую дозу по состоянию на 2017 год. [16] Корью заболевают около 20 миллионов человек в год, [3] в основном в развивающихся районах Африки и Азии. [7] Это одна из основных причин смерти от заболеваний, которые можно предотвратить с помощью вакцинации. [21] [22] В 1980 году от кори умерло 2,6 миллиона человек, [7] а в 1990 году от этой болезни умерло 545 000 человек; к 2014 году глобальные программы вакцинации сократили количество смертей от кори до 73 000. [23] [24] Несмотря на эти тенденции, показатели заболеваемости и смертности возросли с 2017 по 2019 год из-за снижения иммунизации. [25] [26] [27]
Признаки и симптомы

Симптомы обычно проявляются через 10–14 дней после заражения. [28] [29] Классические симптомы включают четырехдневную лихорадку (четыре D) и три C — кашель , насморк (насморк, лихорадка, чихание) и конъюнктивит (красные глаза) — вместе с макулопапулезной сыпью . [30] Лихорадка является обычным явлением и обычно длится около недели; лихорадка, наблюдаемая при кори, часто достигает 40 °C (104 °F). [31]
Пятна Коплика, видимые внутри рта, являются диагностическим признаком кори, но являются временными и поэтому редко встречаются. [30] Пятна Коплика — это небольшие белые пятна, которые обычно видны на внутренней стороне щек напротив коренных зубов. [29] Они выглядят как «крупинки соли на красноватом фоне». [32] Распознавание этих пятен до того, как человек достигнет максимальной степени заразности, может помочь снизить распространение заболевания. [33]
Характерная коревая сыпь классически описывается как генерализованная красная макулопапулезная сыпь, которая начинается через несколько дней после начала лихорадки. Она начинается на задней стороне ушей и через несколько часов распространяется на голову и шею, прежде чем распространиться на большую часть тела. Коревая сыпь появляется через два-четыре дня после первых симптомов и длится до восьми дней. Говорят, что сыпь «окрашивается», меняя цвет с красного на темно-коричневый, прежде чем исчезнуть. [34] В целом, корь обычно проходит примерно через три недели. [31]
Люди, которые были вакцинированы против кори, но имеют неполный защитный иммунитет, могут заболеть формой модифицированной кори. [35] Модифицированная корь характеризуется длительным инкубационным периодом , более легкими и менее характерными симптомами (редкая и дискретная сыпь короткой продолжительности). [35]
- Филиппинский ребенок, больной корью
- Пятна Коплика на третий день перед извержением
- Пятна Коплика в день появления коревой сыпи
Осложнения
Осложнения кори встречаются относительно часто, от легких, таких как диарея , до серьезных, таких как пневмония (прямая вирусная пневмония или вторичная бактериальная пневмония ), ларинготрахеобронхит (круп) (прямой вирусный ларинготрахеобронхит или вторичный бактериальный бронхит), средний отит , [36] острое воспаление мозга , [37] изъязвление роговицы (ведущее к рубцеванию роговицы ), [38] и примерно у 1 из 600 непривитых младенцев в возрасте до 15 месяцев, а реже у детей старшего возраста и взрослых - подострый склерозирующий панэнцефалит , который прогрессирует и в конечном итоге приводит к летальному исходу. [39]
Кроме того, корь может подавлять иммунную систему на протяжении недель или месяцев, и это может способствовать бактериальным суперинфекциям, таким как средний отит и бактериальная пневмония. [6] [40] [41] [42] [43] Через два месяца после выздоровления наблюдается снижение количества антител против других бактерий и вирусов на 11–73%. [44]
Уровень смертности в 1920-х годах составлял около 30% для коревой пневмонии. [45] Люди, которые подвергаются высокому риску осложнений, это младенцы и дети в возрасте до 5 лет; [19] взрослые в возрасте старше 20 лет; [19] беременные женщины; [19] люди с ослабленной иммунной системой, например, из-за лейкемии , ВИЧ-инфекции или врожденного иммунодефицита; [19] [46] и те, кто недоедает [19] или имеет дефицит витамина А. [19] [47] Осложнения обычно более серьезны у взрослых. [ 48] В период с 1987 по 2000 год уровень летальности в Соединенных Штатах составлял три смерти на 1000 случаев, связанных с корью, или 0,3%. [49] В слаборазвитых странах с высоким уровнем недоедания и плохим здравоохранением уровень летальности достигал 28%. [49] У лиц с ослабленным иммунитетом (например, больных СПИДом ) уровень смертности составляет приблизительно 30%. [50]
Даже у ранее здоровых детей корь может вызвать серьезное заболевание, требующее госпитализации. [46] Один из каждых 1000 случаев кори переходит в острый энцефалит , который часто приводит к необратимому повреждению мозга. [46] От одного до трех из каждых 1000 детей, инфицированных корью, умрут от респираторных и неврологических осложнений. [46]
Причина

Корь вызывается вирусом кори , одноцепочечным, отрицательно-полярным , РНК- содержащим вирусом рода Morbillivirus семейства Paramyxoviridae . [51]
Вирус очень заразен и распространяется при кашле и чихании через близкий личный контакт или прямой контакт с выделениями. [52] Корь является самым заразным из известных вирусов. [20] Он остается заразным до двух часов в этом воздушном пространстве или на близлежащих поверхностях. [28] [52] Корь настолько заразна, что если один человек ею заболел, 90% неиммунных людей, которые находятся с ним в тесном контакте (например, члены семьи), также заразятся. [28] [53] Люди являются единственными естественными хозяевами вируса, и никаких других животных- резервуаров не известно, хотя считается, что горные гориллы восприимчивы к этому заболеванию. [28] [54] Факторы риска заражения вирусом кори включают иммунодефицит, вызванный ВИЧ/СПИДом , [55] иммуносупрессию после трансплантации органа или стволовых клеток , [56] алкилирующие агенты или терапию кортикостероидами , независимо от статуса иммунизации; [19] поездки в регионы, где корь встречается часто, или контакты с путешественниками из таких регионов; [19] и потеря пассивных, унаследованных антител до возраста плановой иммунизации. [57]
Патофизиология


Как только вирус кори попадает на слизистую оболочку , он заражает эпителиальные клетки трахеи или бронхов. [59] [60] Вирус кори использует белок на своей поверхности, называемый гемагглютинином (белок H), для связывания с целевым рецептором на клетке-хозяине, которым может быть CD46 , который экспрессируется на всех ядросодержащих клетках человека, CD150 , также известный как сигнальная молекула активации лимфоцитов или SLAM, которая находится на иммунных клетках, таких как В- или Т-клетки, и антигенпрезентирующие клетки, или нектин-4 , молекула клеточной адгезии. [59] [61] После связывания белок слияния или F помогает вирусу слиться с мембраной и в конечном итоге попасть внутрь клетки. [59]
Поскольку вирус представляет собой одноцепочечный вирус РНК с отрицательным смыслом , он включает фермент РНК-зависимую РНК-полимеразу (RdRp), которая используется для транскрипции его генома в цепь мРНК с положительным смыслом. [59]
После попадания в клетку он готов к трансляции в вирусные белки, заворачивается в липидную оболочку клетки и выводится из клетки как новообразованный вирус. [62] В течение нескольких дней вирус кори распространяется по местным тканям, подхватывается дендритными клетками и альвеолярными макрофагами и переносится из этой местной ткани в легкие в местные лимфатические узлы. [59] [60] Оттуда он продолжает распространяться, в конечном итоге попадая в кровь и распространяясь на большее количество легочной ткани, а также на другие органы, такие как кишечник и мозг. [28] [59] Считается, что функциональное нарушение инфицированных вирусом кори дендритных клеток способствует иммуносупрессии, вызванной корью. [6]
Диагноз
Обычно клиническая диагностика начинается с появления лихорадки и недомогания примерно через 10 дней после контакта с вирусом кори, за которыми следует появление кашля , насморка и конъюнктивита , которые ухудшаются в течение 4 дней с момента появления. [63] Наблюдение за пятнами Коплика также является диагностическим. [33] Другие возможные состояния, которые могут привести к этим симптомам, включают парвовирус , лихорадку денге , болезнь Кавасаки и скарлатину . [64] Однако настоятельно рекомендуется лабораторное подтверждение. [65]
Лабораторные испытания
Лабораторная диагностика кори может быть проведена с подтверждением положительных антител IgM к кори или обнаружением РНК вируса кори в образцах из горла, носа или мочи с помощью анализа полимеразной цепной реакции с обратной транскрипцией . [64] [66] Этот метод особенно полезен для подтверждения случаев, когда результаты антител IgM неубедительны. [64] У людей, которые не могут сдать кровь , можно собрать слюну для проведения специфического для кори теста IgA . [66] Тесты слюны, используемые для диагностики кори, включают сбор образца слюны и тестирование на наличие антител к кори. [67] [68] Этот метод не идеален, так как слюна содержит много других жидкостей и белков, которые могут затруднить сбор образцов и обнаружение антител к кори. [67] [68] Слюна также содержит в 800 раз меньше антител, чем образцы крови, что дополнительно затрудняет тестирование слюны. Положительный контакт с другими людьми, о которых известно, что они больны корью, добавляет доказательств в пользу диагноза. [67]
Профилактика

Матери, имеющие иммунитет к кори, передают антитела своим детям, пока они еще находятся в утробе матери, особенно если иммунитет у матери появился в результате инфекции, а не вакцинации. [28] [57] Такие антитела обычно дают новорожденным некоторый иммунитет против кори, но эти антитела постепенно теряются в течение первых девяти месяцев жизни. [29] [57] Младенцы в возрасте до одного года, у которых исчезли материнские антитела против кори, становятся восприимчивыми к заражению вирусом кори. [57]
В развитых странах детям рекомендуется делать прививку от кори в возрасте 12 месяцев, как правило, в рамках трехкомпонентной вакцины MMR (корь, свинка и краснуха ). Вакцина обычно не вводится до этого возраста, поскольку такие младенцы неадекватно реагируют на вакцину из-за незрелой иммунной системы. [57] Вторая доза вакцины обычно вводится детям в возрасте от четырех до пяти лет для повышения уровня иммунитета. Вакцины от кори были сделаны более чем миллиарду человек. [20] Уровень вакцинации был достаточно высок, чтобы сделать корь относительно редкой. Побочные реакции на вакцинацию редки, при этом наиболее распространенными являются лихорадка и боль в месте инъекции. Опасные для жизни побочные реакции возникают менее чем у одного на миллион вакцинаций (<0,0001%). [69]
В развивающихся странах, где корь является распространенным заболеванием , Всемирная организация здравоохранения (ВОЗ) рекомендует вводить две дозы вакцины в возрасте шести и девяти месяцев. Вакцину следует вводить независимо от того, инфицирован ли ребенок ВИЧ или нет. [70] Вакцина менее эффективна для ВИЧ-инфицированных младенцев, чем для населения в целом, но раннее лечение антиретровирусными препаратами может повысить ее эффективность. [71] Программы вакцинации против кори часто используются для предоставления других мер по охране здоровья детей, таких как противомоскитные сетки для защиты от малярии , противопаразитарные препараты и добавки витамина А, и таким образом способствуют снижению детской смертности от других причин. [72]
Консультативный комитет по практике иммунизации (ACIP) рекомендует всем взрослым международным путешественникам, у которых нет положительных доказательств предыдущего иммунитета к кори, получить две дозы вакцины MMR перед поездкой, хотя рождение до 1957 года является предположительным доказательством иммунитета. [73] Те, кто родился в Соединенных Штатах до 1957 года, вероятно, были естественным образом инфицированы вирусом кори и, как правило, не должны считаться восприимчивыми. [28] [74]
Были сделаны ложные заявления о связи между вакциной против кори и аутизмом ; это неверное беспокойство снизило уровень вакцинации и увеличило количество случаев кори, когда уровень иммунизации стал слишком низким для поддержания коллективного иммунитета . [19] Кроме того, были сделаны ложные заявления о том, что заражение корью защищает от рака. [20]
Введение вакцины MMR может предотвратить корь после контакта с вирусом (постконтактная профилактика). [75] Руководящие принципы постконтактной профилактики специфичны для юрисдикции и населения. [75] Пассивная иммунизация против кори путем внутримышечной инъекции антител может быть эффективной до седьмого дня после контакта. [76] По сравнению с отсутствием лечения риск заражения корью снижается на 83%, а риск смерти от кори снижается на 76%. [76] Однако эффективность пассивной иммунизации по сравнению с активной вакциной против кори не ясна. [76]
Вакцина MMR эффективна в 95% случаев для профилактики кори после одной дозы, если вакцина введена ребенку в возрасте 12 месяцев или старше; если введена вторая доза вакцины MMR, она обеспечит иммунитет у 99% детей. [77]
Нет никаких доказательств того, что вирус вакцины против кори может передаваться другим лицам. [78]
Уход
Специфического противовирусного лечения при развитии кори не существует . [52] Вместо этого лекарства, как правило, направлены на лечение суперинфекций, поддержание хорошей гидратации с помощью достаточного количества жидкости и облегчение боли. [52] Некоторым группам, таким как маленькие дети и лица с тяжелым недоеданием, также назначают витамин А , который действует как иммуномодулятор , усиливающий реакцию антител на корь и снижающий риск серьезных осложнений. [52] [79] [80]
Лекарства
Лечение поддерживающее , с ибупрофеном или парацетамолом (ацетаминофеном) для снижения температуры и боли и, при необходимости, быстродействующими препаратами для расширения дыхательных путей при кашле. [81] Что касается аспирина , некоторые исследования предполагают связь между детьми, которые принимают аспирин, и развитием синдрома Рейе . [82] [83]
Использование витамина А во время лечения рекомендуется для снижения риска слепоты; [80] однако, он не предотвращает и не излечивает заболевание. [84] Систематический обзор испытаний его использования не обнаружил снижения общей смертности, но было показано, что две дозы (200 000 МЕ ) витамина А снижают смертность от кори у детей младше двух лет. [79] [85] Неясно, влияет ли добавление цинка у детей с корью на результаты, поскольку это недостаточно изучено. [86] Нет адекватных исследований относительно того, эффективны ли китайские лекарственные травы. [87]
Прогноз
Большинство людей переносят корь, хотя в некоторых случаях могут возникнуть осложнения. Примерно 1 из 4 человек будет госпитализирован, а 1–2 из 1000 умрут. Осложнения более вероятны у детей в возрасте до 5 лет и взрослых старше 20 лет. [88] Пневмония является наиболее распространенным смертельным осложнением коревой инфекции и составляет 56–86% смертей, связанных с корью. [89]
Возможные последствия заражения вирусом кори включают ларинготрахеобронхит , нейросенсорную потерю слуха [51] и — примерно в 1 из 10 000 — 1 из 300 000 случаев [90] — панэнцефалит , который обычно заканчивается летальным исходом. [91] Острый коревой энцефалит — еще один серьезный риск заражения вирусом кори. Обычно он возникает через два дня или одну неделю после появления сыпи кори и начинается с очень высокой температуры, сильной головной боли, судорог и измененного мышления. Человек с коревым энцефалитом может впасть в кому , и может наступить смерть или повреждение мозга. [92]
У людей, переболевших корью, редко бывает симптоматическая повторная инфекция. [93]
Вирус кори может истощать ранее приобретенную иммунную память , убивая клетки, которые вырабатывают антитела, и таким образом ослаблять иммунную систему, что может привести к смерти от других заболеваний. [42] [43] [44] Подавление иммунной системы корью длится около двух лет и было эпидемиологически связано с 90% детских смертей в странах третьего мира , и исторически могло стать причиной гораздо большего количества смертей в Соединенных Штатах, Великобритании и Дании, чем было вызвано непосредственно корью. [94] Хотя вакцина против кори содержит ослабленный штамм, она не истощает иммунную память. [43]
Эпидемиология


Корь чрезвычайно заразна, и ее дальнейшее распространение в сообществе зависит от генерации восприимчивых хозяев путем рождения детей. В сообществах, которые генерируют недостаточно новых хозяев, болезнь вымрет. Эта концепция была впервые признана в отношении кори Бартлеттом в 1957 году, который назвал минимальное число, поддерживающее корь, критическим размером сообщества (КРС). [95] Анализ вспышек в островных сообществах показал, что ККР для кори составляет около 250 000. [96] Для достижения коллективного иммунитета более 95% сообщества должны быть вакцинированы из-за легкости, с которой корь передается от человека к человеку. [31]
В 2011 году ВОЗ подсчитала, что корь стала причиной 158 000 смертей. Это меньше, чем 630 000 смертей в 1990 году. [97] По состоянию на 2018 год корь остается основной причиной смертей, предотвращаемых вакцинацией, в мире. [21] [98] В развитых странах уровень смертности ниже, например, в Англии и Уэльсе с 2007 по 2017 год смерть наступала в двух-трех случаях из 10 000. [99] У детей в Соединенных Штатах умирает от одного до трех случаев из каждых 1000 (0,1–0,2%). [100] В группах населения с высоким уровнем недоедания и отсутствием адекватного здравоохранения смертность может достигать 10%. [7] [101] В случаях с осложнениями этот показатель может возрасти до 20–30%. [ необходима медицинская ссылка ] В 2012 году число смертей от кори было на 78% ниже, чем в 2000 году, из-за повышения уровня иммунизации среди государств-членов ООН . [31]
| ВОЗ-Регион | 1980 | 1990 | 2000 | 2010 | 2020 |
|---|---|---|---|---|---|
| Африканский регион | 1,240,993 | 481,204 | 520,102 | 199,174 | 115,369 |
| Регион Америки | 257,790 | 218,579 | 1,754 | 247 | 9,996 |
| Восточно-Средиземноморский регион | 341,624 | 59,058 | 38,592 | 10,072 | 6,769 |
| Европейский регион | 492,660 | 185,818 | 37,421 | 30,625 | 10,945 |
| Регион Юго-Восточной Азии | 199,535 | 224,925 | 78,558 | 54,228 | 9,389 |
| Западно-Тихоокеанский регион | 1,319,640 | 155,490 | 177,052 | 49,460 | 6,605 |
| Во всем мире | 3,852,242 | 1,325,074 | 853,479 | 343,806 | 159,073 |
Даже в странах, где была введена вакцинация, показатели могут оставаться высокими. Корь является основной причиной детской смертности, которую можно предотвратить с помощью вакцинации. Во всем мире уровень смертности был значительно снижен благодаря кампании по вакцинации, проводимой партнерами по Инициативе по борьбе с корью : Американским Красным Крестом , CDC США , Фондом Организации Объединенных Наций , ЮНИСЕФ и ВОЗ. Во всем мире заболеваемость корью снизилась на 60% с предполагаемых 873 000 смертей в 1999 году до 345 000 в 2005 году. [103] Оценки за 2008 год указывают на то, что количество смертей снизилось еще больше до 164 000 во всем мире, причем 77% оставшихся случаев смерти от кори в 2008 году произошли в регионе Юго-Восточной Азии. [104] В 2018 году во всем мире было зарегистрировано 142 300 случаев смерти, связанных с корью, из которых большинство случаев было зарегистрировано в регионах Африки и Восточного Средиземноморья. Эти оценки были немного выше, чем в 2017 году, когда во всем мире было зарегистрировано 124 000 случаев смерти от кори. [105]
В 2000 году ВОЗ создала Глобальную лабораторную сеть по кори и краснухе (GMRLN) для обеспечения лабораторного надзора за корью, краснухой и синдромом врожденной краснухи . [106] Данные за 2016–2018 годы показывают, что наиболее часто выявляемые генотипы вируса кори снижаются, что позволяет предположить, что повышение глобального иммунитета населения привело к уменьшению числа цепочек передачи. [106]
Случаи, зарегистрированные в первые три месяца 2019 года, были на 300% выше, чем в первые три месяца 2018 года, со вспышками во всех регионах мира, даже в странах с высоким общим охватом вакцинацией, где она распространилась среди скоплений непривитых людей. [107] Число зарегистрированных случаев по состоянию на середину ноября превысило 413 000 во всем мире, а еще 250 000 случаев в ДРК (согласно сообщениям их национальной системы), что аналогично тенденциям роста числа случаев заражения, зарегистрированным в первые месяцы 2019 года, по сравнению с 2018 годом. [105] В 2019 году общее число случаев во всем мире возросло до 869 770. Число случаев, зарегистрированных в 2020 году, ниже по сравнению с 2019 годом. [108] По данным ВОЗ, пандемия COVID-19 затруднила проведение кампаний по вакцинации по крайней мере в 68 странах, в том числе в странах, где наблюдались вспышки, что привело к повышенному риску дополнительных случаев. [108] [109]
По оценкам, в 2022 году во всем мире от кори умерло 136 000 человек, в основном среди непривитых или недостаточно привитых детей в возрасте до 5 лет. [110]
В феврале 2024 года Всемирная организация здравоохранения заявила, что более половины мира подвержены риску вспышки кори из-за сбоев, связанных с пандемией COVID-19 в этом месяце. Все регионы мира сообщили о таких вспышках, за исключением Америки , хотя они все еще могут стать очагами в будущем. Показатели смертности во время вспышек, как правило, выше в более бедных странах, но страны со средним уровнем дохода также сильно пострадали, по данным ВОЗ. [111]
Европа

В Англии и Уэльсе, хотя случаи смерти от кори были редки, в среднем они составляли около 500 в год в 1940-х годах. Смертность снизилась с улучшением медицинской помощи в 1950-х годах, но заболеваемость не снижалась до тех пор, пока не была введена вакцинация в конце 1960-х годов. Более широкий охват был достигнут в 1980-х годах с вакциной от кори, эпидемического паротита и краснухи , MMR . [112]
В 2013–2014 годах было зарегистрировано почти 10 000 случаев в 30 европейских странах. Большинство случаев произошло среди невакцинированных лиц, и более 90% случаев произошли в Германии, Италии, Нидерландах, Румынии и Великобритании. [31] В период с октября 2014 года по март 2015 года вспышка кори в столице Германии Берлине привела к не менее чем 782 случаям. [113] В 2017 году число случаев в Европе продолжало расти до 21 315 случаев с 35 смертельными исходами. [114] По предварительным данным за 2018 год, число зарегистрированных случаев в регионе увеличилось в 3 раза до 82 596 в 47 странах с 72 смертельными исходами; наибольшее количество случаев было зарегистрировано в Украине (53 218), причем самые высокие показатели заболеваемости были в Украине (1209 случаев на миллион), Сербии (579), Грузии (564) и Албании (500). [115] [116] В предыдущем году (2017) предполагаемый охват вакцинацией против кори в регионе составил 95% для первой дозы и 90% для второй дозы, причем последний показатель является самым высоким предполагаемым охватом второй дозой. [116]
В 2019 году Великобритания, Албания, Чешская Республика и Греция утратили свой статус стран, свободных от кори, из-за продолжающегося и длительного распространения заболевания в этих странах. [117] За первые 6 месяцев 2019 года в Европе было зарегистрировано 90 000 случаев. [117]
Америка
В результате широкомасштабной вакцинации в 2016 году было объявлено об искоренении заболевания в Америке . [118] Однако в 2017, [119] 2018, 2019, [120] и 2020 годах [121] в этом регионе вновь были зарегистрированы случаи заболевания.
Соединенные Штаты
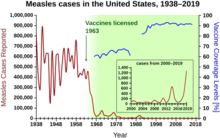
В Соединенных Штатах корью болели около 3000 человек на миллион в 1960-х годах, до того как появилась вакцина. Благодаря последовательной и повсеместной вакцинации детей этот показатель снизился до 13 случаев на миллион к 1980-м годам и примерно до 1 случая на миллион к 2000 году. [122]
В 1991 году вспышка кори в Филадельфии была сосредоточена в конгрегации Faith Tabernacle, церкви исцеления верой, которая активно отговаривала прихожан от вакцинации своих детей. Более 1400 человек были инфицированы корью, а девять детей умерли. [123]
До иммунизации в Соединенных Штатах ежегодно регистрировалось от трех до четырех миллионов случаев. [5] Соединенные Штаты были объявлены свободными от циркулирующей кори в 2000 году, с 911 случаями с 2001 по 2011 год. В 2014 году CDC заявил, что эндемичные корь, краснуха и синдром врожденной краснухи не вернулись в Соединенные Штаты. [124] Однако отдельные вспышки кори продолжаются из-за случаев, завезенных из-за границы, из которых более половины являются результатом невакцинированных жителей США, которые заражаются за границей и заражают других по возвращении в Соединенные Штаты. [124] CDC продолжает рекомендовать вакцинацию против кори всему населению для предотвращения подобных вспышек. [125]
В 2014 году вспышка началась в Огайо, когда двое невакцинированных мужчин- амишей , у которых была бессимптомная корь, вернулись в Соединенные Штаты после миссионерской работы на Филиппинах. [126] Их возвращение в сообщество с низким уровнем вакцинации привело к вспышке, которая выросла и охватила в общей сложности 383 случая в девяти округах. [126] Из 383 случаев 340 (89%) произошли у невакцинированных лиц. [126]
С 4 января по 2 апреля 2015 года в CDC было зарегистрировано 159 случаев кори. Из этих 159 случаев 111 (70%) были определены как произошедшие в результате более раннего контакта в конце декабря 2014 года. Считалось, что эта вспышка возникла в тематическом парке Диснейленд в Калифорнии. Вспышка в Диснейленде была признана ответственной за заражение 147 человек в семи штатах США, а также в Мексике и Канаде, большинство из которых были либо невакцинированы, либо имели неизвестный статус вакцинации. [127] Из всех случаев 48% были невакцинированы, а 38% не были уверены в своем статусе вакцинации. [128] Первоначальное воздействие вируса так и не было идентифицировано. [129]
В 2015 году в штате Вашингтон женщина из США умерла от пневмонии , вызванной корью. Это был первый случай смерти от кори в США с 2003 года. [130] Женщина была вакцинирована от кори и принимала иммунодепрессанты от другого заболевания. Лекарства подавили иммунитет женщины к кори, и женщина заразилась корью; у нее не появилось сыпи, но она заболела пневмонией, что привело к ее смерти. [131] [132]
В июне 2017 года Лаборатория по контролю за здоровьем и окружающей средой штата Мэн подтвердила случай кори в округе Франклин. Этот случай стал первым случаем кори за 20 лет для штата Мэн. [133] В 2018 году один случай произошел в Портленде, штат Орегон, при этом заразились 500 человек; у 40 из них не было иммунитета к вирусу, и по состоянию на 2 июля 2018 года они находились под наблюдением окружных медицинских работников. [134] В 2018 году на всей территории Соединенных Штатов было зарегистрировано 273 случая кори, [135] включая вспышку в Бруклине , где было зарегистрировано более 200 случаев с октября 2018 года по февраль 2019 года. Вспышка была связана с плотностью населения ортодоксальной еврейской общины, при этом первоначальное заражение произошло от невакцинированного ребенка, который заразился корью во время посещения Израиля. [136] [137]
В 2019 году произошел всплеск кори, который, как правило, был связан с тем, что родители решили не вакцинировать своих детей, поскольку большинство зарегистрированных случаев произошло среди людей в возрасте 19 лет и моложе. [138] [139] [140] [141] [142] Случаи заболевания впервые были зарегистрированы в штате Вашингтон в январе, при этом вспышка составила не менее 58 подтвержденных случаев, большинство из которых было зафиксировано в округе Кларк , где наблюдается более высокий уровень освобождения от вакцинации по сравнению с остальной частью штата; по данным штата, почти каждый четвертый воспитанник детского сада в Кларке не получил прививок. [136] Это привело к тому, что губернатор штата Вашингтон Джей Инсли объявил чрезвычайное положение, а конгресс штата внес законопроект, запрещающий освобождение от вакцинации по личным или философским причинам. [143] В апреле 2019 года мэр Нью-Йорка Билл де Блазио объявил чрезвычайную ситуацию в области общественного здравоохранения из-за «огромного всплеска» случаев кори , где в 2018 году было зарегистрировано 285 случаев, сосредоточенных в ортодоксальных еврейских районах Бруклина, в то время как в 2017 году было всего два случая. В соседнем округе Рокленд было зарегистрировано 168 случаев . [144] Другие вспышки охватили округа Санта-Крус и округ Бьютт в Калифорнии, а также штаты Нью-Джерси и Мичиган. [142] По состоянию на апрель 2019 года [обновлять]было зарегистрировано 695 случаев кори в 22 штатах. [120] Это самое большое количество случаев кори с момента объявления ее искорененной в 2000 году. [120] С 1 января по 31 декабря 2019 года было подтверждено 1282 отдельных случая кори в 31 штате. [121] Это самое большое количество случаев, зарегистрированных в США с 1992 года. [121] Из 1282 случаев 128 человек, заболевших корью, были госпитализированы, а 61 человек сообщили об осложнениях, включая пневмонию и энцефалит. [121]
После окончания вспышки 2019 года число зарегистрированных случаев снизилось до уровня, предшествовавшего вспышке: 13 случаев в 2020 году, 49 случаев в 2021 году и 121 случай в 2022 году. [145]
Бразилия
Распространение кори в Бразилии было прервано в 2016 году, последний известный случай был зафиксирован двенадцатью месяцами ранее. [146] Этот последний случай был зафиксирован в штате Сеара . [147]
Бразилия получила сертификат ликвидации кори от Панамериканской организации здравоохранения в 2016 году, но Министерство здравоохранения заявило, что страна изо всех сил пыталась сохранить этот сертификат, поскольку в 2018 году уже были выявлены две вспышки, одна в штате Амазонас и еще одна в Рорайме , в дополнение к случаям в других штатах ( Рио-де-Жанейро , Риу-Гранди-ду-Сул , Пара , Сан-Паулу и Рондония ), что в общей сложности составило 1053 подтвержденных случая по состоянию на 1 августа 2018 года. [148] [149] В этих вспышках, как и в большинстве других случаев, заражение было связано с импортом вируса, особенно из Венесуэлы. [148] Это было подтверждено генотипом идентифицированного вируса (D8), который является тем же самым, что циркулирует в Венесуэле. [149]
Юго-Восточная Азия
Во время эпидемии кори во Вьетнаме весной 2014 года по состоянию на 19 апреля было зарегистрировано около 8500 случаев кори, 114 из которых закончились летальным исходом; [150] по состоянию на 30 мая было зарегистрировано 21 639 предполагаемых случаев кори, 142 из которых закончились летальным исходом. [151] В самоуправляемой зоне Нага в отдаленном северном регионе Мьянмы по меньшей мере 40 детей умерли во время вспышки кори в августе 2016 года, которая, вероятно, была вызвана отсутствием вакцинации в районе со слабой инфраструктурой здравоохранения. [152] [153] После вспышки кори на Филиппинах в 2019 году в стране было зарегистрировано 23 563 случая кори, 338 из которых закончились летальным исходом. [154] Вспышка кори также произошла среди малазийской подгруппы оранг-асли народа батек в штате Келантан в мае 2019 года, в результате чего погибло 15 человек из племени. [155] [156] В 2024 году вспышка кори была объявлена в регионе Бангсаморо на Филиппинах, где было зарегистрировано не менее 592 случаев заболевания и 3 случая смерти. [157]
Южный Тихий океан
Вспышка кори в Новой Зеландии насчитывает 2193 подтвержденных случая и два смертельных исхода. Вспышка кори в Тонга насчитывает 612 случаев кори.
Самоа
Вспышка кори в Самоа в конце 2019 года привела к более чем 5700 случаям кори и 83 смертельным исходам из населения Самоа в 200 000 человек. Более трех процентов населения были инфицированы, и чрезвычайное положение было объявлено с 17 ноября по 7 декабря. Кампания по вакцинации подняла уровень вакцинации против кори с 31 до 34% в 2018 году до примерно 94% от имеющего право на вакцинацию населения в декабре 2019 года. [158]
Африка
Демократическая Республика Конго и Мадагаскар сообщили о самом высоком числе случаев в 2019 году. Однако в Мадагаскаре число случаев снизилось в результате общенациональных кампаний по чрезвычайной вакцинации против кори. По состоянию на август 2019 года вспышки наблюдались в Анголе, Камеруне, Чаде, Нигерии, Южном Судане и Судане. [159]
Мадагаскар
Вспышка кори в 2018 году привела к более чем 115 000 случаев заболевания и более чем 1200 смертей. [160]
Демократическая Республика Конго
Вспышка кори , унесшая почти 5000 жизней и 250 000 случаев заражения, произошла в 2019 году после того, как болезнь распространилась на все провинции страны. [161] Большинство смертей произошло среди детей в возрасте до пяти лет. [162] Всемирная организация здравоохранения (ВОЗ) сообщила об этом как о крупнейшей и самой быстроразвивающейся эпидемии в мире. [163]
История

Корь имеет зоонозное происхождение, развившись из чумы крупного рогатого скота , которая заражает крупный рогатый скот. [164] Предшественник кори начал вызывать инфекции у людей еще в 4 веке до н. э. [165] [166] или даже после 500 года н. э. [164] Предполагается, что Антонинова чума 165–180 годов н. э. была корью, но фактическая причина этой чумы неизвестна, и более вероятной причиной является оспа. [167] Первое систематическое описание кори и ее отличие от оспы и ветрянки приписывают персидскому врачу Мухаммаду ибн Закарии ар-Рази (860–932), который опубликовал «Книгу оспы и кори» . [168] Во времена книги Рази считается, что вспышки были все еще ограниченными и что вирус не был полностью адаптирован к людям. Где-то между 1100 и 1200 годами нашей эры вирус кори полностью отделился от вируса чумы крупного рогатого скота, став отдельным вирусом, поражающим людей. [164] Это согласуется с наблюдением, что для поддержания эпидемии кори требуется восприимчивое население численностью более 500 000 человек, что имело место в исторические времена после роста средневековых европейских городов. [96]

Корь является эндемичным заболеванием , то есть она постоянно присутствует в обществе, и у многих людей развивается устойчивость. В популяциях, не подверженных воздействию кори, воздействие новой болезни может быть разрушительным. В 1529 году вспышка кори на Кубе убила две трети тех коренных жителей, которые ранее пережили оспу. Два года спустя корь стала причиной смерти половины населения Гондураса , и она опустошила Мексику , Центральную Америку и цивилизацию инков . [170]
По оценкам, в период с 1855 по 2005 год корь унесла жизни около 200 миллионов человек во всем мире. [171]
Вспышка кори 1846 года на Фарерских островах была необычной, поскольку была хорошо изучена. [172] Корь не наблюдалась на островах в течение 60 лет, поэтому почти ни у кого из жителей не было приобретенного иммунитета. [172] Три четверти жителей заболели, и более 100 (1–2%) умерли от нее до того, как эпидемия стихла. [172] Петер Людвиг Панум наблюдал вспышку и определил, что корь распространялась через прямой контакт заразных людей с людьми, которые никогда не болели корью. [172]
Корь убила 20 процентов населения Гавайев в 1850-х годах. [173] В 1875 году корь убила более 40 000 фиджийцев , примерно треть населения. [174] В 19 веке эта болезнь убила более половины населения Больших Андаманских островов . [175] [ необходим лучший источник ] Считается, что от кори ежегодно умирало от семи до восьми миллионов детей до того, как была введена вакцина. [31]
В 1914 году статистик Prudential Insurance Company подсчитал на основе исследования 22 стран, что 1% всех смертей в умеренной зоне были вызваны корью. Он также заметил, что 1–6% случаев кори заканчивались летальным исходом, разница зависела от возраста (0–3 года были наихудшими), социальных условий (например, переполненные многоквартирные дома) и уже существующих заболеваний. [176]
В 1954 году вирус, вызывающий заболевание, был выделен у 13-летнего мальчика из США, Дэвида Эдмонстона, и адаптирован и размножен на культуре тканей куриного эмбриона . [177] Всемирная организация здравоохранения признает восемь кладов , названных A, B, C, D, E, F, G и H. Двадцать три штамма вируса кори были идентифицированы и обозначены в пределах этих кладов. [178] Во время работы в Merck Морис Хиллеман разработал первую успешную вакцину. [179] Лицензированные вакцины для профилактики заболевания стали доступны в 1963 году. [ 180] Улучшенная вакцина против кори стала доступна в 1968 году. [181] Корь как эндемическое заболевание была ликвидирована в США в 2000 году, но продолжает повторно завозиться международными путешественниками. [182] В 2019 году в Соединенных Штатах было зарегистрировано не менее 1241 случая кори, распределенных по 31 штату, причем более трех четвертей из них — в Нью-Йорке. [183]
Общество и культура
Немецкий антипрививочный активист и отрицатель ВИЧ/СПИДа [184] Стефан Ланка в 2011 году на своем сайте бросил вызов, предложив сумму в 100 000 евро тому, кто сможет научно доказать, что корь вызывается вирусом, и определить диаметр вируса. [185] Он утверждал, что болезнь является психосоматической и что вируса кори не существует. Когда немецкий врач Дэвид Барденс предоставил ему неопровержимые научные доказательства из различных медицинских исследований , Ланка не принял выводы, вынудив Барденса подать апелляцию в суд. Первоначальное судебное разбирательство закончилось постановлением о том, что Ланка должен выплатить премию. [113] [186] Однако в апелляции Ланка в конечном итоге не был обязан выплачивать премию, поскольку представленные доказательства не соответствовали его точным требованиям. [187] Дело получило широкую международную огласку, что побудило многих прокомментировать его, включая невролога , известного скептика и сторонника научной медицины Стивена Новеллу , который назвал Ланку «чудаком». [188]
Поскольку вспышки легко происходят среди недостаточно вакцинированного населения, болезнь рассматривается как проверка достаточности вакцинации среди населения. [189] Вспышки кори растут в Соединенных Штатах, особенно в сообществах с более низким уровнем вакцинации. [121] Различное распределение вакцины на одной территории по возрасту или социальному классу может определять различные общие представления об эффективности вакцинации. [190] Ее часто завозят в регион путешественники из других стран, и она, как правило, распространяется на тех, кто не получил вакцинацию от кори. [121]
Альтернативные названия
Другие названия включают корь, рубеола, красная корь и английская корь. [1] [2]
Исследовать
В мае 2015 года журнал Science опубликовал отчет, в котором исследователи обнаружили, что заражение корью может привести к повышению риска смертности от других заболеваний у населения на два-три года. [94] Результаты дополнительных исследований, показывающие, что вирус кори может убивать клетки, вырабатывающие антитела, были опубликованы в ноябре 2019 года. [43]
Специфическое лекарственное средство для лечения кори, ERDRP-0519 , показало [ когда? ] многообещающие результаты в исследованиях на животных, но еще [ когда? ] не было испытано на людях. [191] [192]
Ссылки
- ^ abc Milner DA (2015). Диагностическая патология: инфекционные заболевания E-Book. Elsevier Health Sciences. стр. 24. ISBN 978-0-323-40037-4. Архивировано из оригинала 8 сентября 2017 года.
- ^ abc Stanley J (2002). Основы иммунологии и серологии. Cengage Learning. стр. 323. ISBN 978-0-7668-1064-8. Архивировано из оригинала 8 сентября 2017 года.
- ^ abcdef Caserta, MT, ed. (сентябрь 2013 г.). "Корь". Merck Manual Professional . Merck Sharp & Dohme Corp. Архивировано из оригинала 23 марта 2014 г. Получено 23 марта 2014 г.
- ^ abcd "Признаки и симптомы кори (краснухи)". Центры по контролю и профилактике заболеваний . 3 ноября 2014 г. Архивировано из оригинала 2 февраля 2015 г. Получено 5 февраля 2015 г.
- ^ abcdefghi Atkinson W (2011). Эпидемиология и профилактика заболеваний, предупреждаемых вакцинами (12-е изд.). Фонд общественного здравоохранения. С. 301–23. ISBN 978-0-9832631-3-5. Архивировано из оригинала 7 февраля 2015 . Получено 5 февраля 2015 .
- ^ abcd Rota PA, Moss WJ, Takeda M, de Swart RL, Thompson KM, Goodson JL (июль 2016 г.). «Корь». Nature Reviews. Disease Primers . 2 : 16049. doi : 10.1038/nrdp.2016.49 . PMID 27411684.
- ^ abcdefghijklmnop "Информационный бюллетень о кори № 286". Всемирная организация здравоохранения . Ноябрь 2014 г. Архивировано из оригинала 3 февраля 2015 г. Получено 4 февраля 2015 г.
- ^ abcd Bope ET, Kellerman RD (2014). Conn's Current Therapy 2015. Elsevier Health Sciences. стр. 153. ISBN 978-0-323-31956-0. Архивировано из оригинала 8 сентября 2017 года.
- ↑ Совместный пресс-релиз (5 декабря 2019 г.). «Более 140 000 человек умирают от кори, поскольку число случаев заболевания растет по всему миру». who.int . Архивировано из оригинала 6 августа 2020 г. Получено 4 сентября 2020 г.
- ^ "Глобальные вспышки кори". cdc.gov . 17 августа 2020 г. Архивировано из оригинала 7 сентября 2020 г. Получено 4 сентября 2020 г.
- ^ Дуглас Харпер (nd). "measles (n.)". Онлайн-словарь этимологии . Получено 14 сентября 2024 г.
- ^ Guerra FM, Bolotin S, Lim G, Heffernan J, Deeks SL, Li Y, et al. (декабрь 2017 г.). "The basic playback number (R0) of measles: a systemic review" . The Lancet Infectious Diseases . 17 (12): e420–e428. doi :10.1016/S1473-3099(17)30307-9. PMID 28757186. Архивировано из оригинала 10 апреля 2020 г. . Получено 29 января 2022 г. .
- ^ "Корь (красная корь, рубеола)". Департамент здравоохранения Саскачевана . Архивировано из оригинала 10 февраля 2015 года . Получено 10 февраля 2015 года .
- ^ "Корь". www.who.int . Получено 16 мая 2024 г. .
- ^ Marx JA (2010). Неотложная медицина Розена: концепции и клиническая практика (7-е изд.). Филадельфия: Mosby/Elsevier. стр. 1541. ISBN 978-0-323-05472-0. Архивировано из оригинала 8 сентября 2017 года.
- ^ abcdefg "Информационный листок о кори". Всемирная организация здравоохранения . Архивировано из оригинала 1 июня 2019 года . Получено 20 мая 2019 года .
- ^ Guerra FM, Bolotin S, Lim G, Heffernan J, Deeks SL, Li Y, et al. (декабрь 2017 г.). «Базовое репродуктивное число (R0) кори: систематический обзор». The Lancet. Инфекционные заболевания . 17 (12): e420–e428. doi :10.1016/S1473-3099(17)30307-9. ISSN 1474-4457. PMID 28757186. Архивировано из оригинала 30 марта 2023 г. . Получено 7 декабря 2020 г. .
- ^ Delamater PL, Street EJ, Leslie TF, Yang YT, Jacobsen KH (2019). «Сложность базового числа репродукции (R0)». Новые инфекционные заболевания . 25 (1). Веб-сайт NIH: 1–4. doi : 10.3201/eid2501.171901. PMC 6302597. PMID 30560777. [
a] обзор в 2017 году определил возможные значения R0 для кори в размере 3,7–203,3
- ^ abcdefghij Selina SP, Chen MD (6 июня 2019 г.). Корь (отчет). Medscape. Архивировано из оригинала 25 сентября 2011 г.
- ^ abcd Рассел С.Дж., Бабович-Вуксанович Д., Бексон А., Каттанео Р., Дингли Д., Диспенциери А. и др. (сентябрь 2019 г.). «Онколитическая коревая виротерапия и противодействие вакцинации против кори». Труды клиники Мэйо . 94 (9): 1834–39. doi :10.1016/j.mayocp.2019.05.006. ПМК 6800178 . ПМИД 31235278.
- ^ ab Kabra SK, Lodha R (август 2013 г.). «Антибиотики для профилактики осложнений у детей с корью». База данных систематических обзоров Cochrane . 2013 (8): CD001477. doi :10.1002/14651858.CD001477.pub4. PMC 7055587. PMID 23943263 .
- ^ «Несмотря на наличие безопасной, эффективной и недорогой вакцины на протяжении более 40 лет, корь остается основной причиной детской смертности, которую можно предотвратить с помощью вакцин» (PDF) . Архивировано (PDF) из оригинала 12 декабря 2019 г. . Получено 16 февраля 2019 г. .
- ^ Сотрудники GBD 2015 Mortality and Causes of Death (октябрь 2016 г.). «Глобальная, региональная и национальная ожидаемая продолжительность жизни, смертность от всех причин и смертность по конкретным причинам для 249 причин смерти, 1980–2015 гг.: систематический анализ для исследования глобального бремени болезней 2015 г.». Lancet . 388 (10053): 1459–1544. doi :10.1016/S0140-6736(16)31012-1. PMC 5388903 . PMID 27733281.
- ^ GBD 2013 Mortality Causes of Death Collaborators (январь 2015 г.). «Глобальная, региональная и национальная возрастно-половая специфическая смертность от всех причин и причинно-специфических причин по 240 причинам смерти, 1990-2013 гг.: систематический анализ для исследования глобального бремени болезней 2013 г.». Lancet . 385 (9963): 117–71. doi :10.1016/S0140-6736(14)61682-2. PMC 4340604 . PMID 25530442.
- ^ "Случаи кори резко возросли во всем мире из-за пробелов в охвате вакцинацией". Всемирная организация здравоохранения (ВОЗ) . 29 ноября 2018 г. Архивировано из оригинала 24 декабря 2018 г. Получено 21 декабря 2018 г.
- ^ "Случаи кори в США выросли почти на 20 процентов в начале апреля, сообщает CDC". Reuters . 16 апреля 2019 г. Архивировано из оригинала 15 апреля 2019 г. Получено 16 апреля 2019 г.
- ^ "Корь – Европейский регион". Всемирная организация здравоохранения (ВОЗ) . Архивировано из оригинала 8 мая 2019 года . Получено 8 мая 2019 года .
- ^ abcdefg "Pinkbook Measles Epidemiology of Vaccine Preventable Diseases". Центры по контролю и профилактике заболеваний . 15 ноября 2016 г. Архивировано из оригинала 7 февраля 2015 г. Получено 6 мая 2018 г.
- ^ abc "Корь". Merck Manuals Professional Edition . Январь 2018. Архивировано из оригинала 16 мая 2018. Получено 6 мая 2018 .
- ^ ab Biesbroeck L, Sidbury R (ноябрь 2013 г.). «Вирусные экзантемы: обновление». Dermatologic Therapy . 26 (6): 433–8. doi : 10.1111/dth.12107 . PMID 24552405. S2CID 10496269.
- ^ abcdef Ludlow M, McQuaid S, Milner D, de Swart RL, Duprex WP (январь 2015 г.). «Патологические последствия системной инфекции вируса кори». Журнал патологии . 235 (2): 253–65. doi : 10.1002/path.4457 . PMID 25294240.
- ^ Steichen O, Dautheville S (март 2009). "Пятна Коплика при ранней кори". CMAJ . 180 (5): 583. doi :10.1503/cmaj.080724. PMC 2645467 . PMID 19255085.
- ^ ab Baxby D (июль 1997 г.). «Диагностика инвазии кори по исследованию экзантемы, появляющейся на слизистой оболочке щекГенри Коплик, доктор медицины Воспроизведено из Arch. Paed. 13, 918-922 (1886)». Обзоры в Medical Virology . 7 (2): 71–74. doi :10.1002/(SICI)1099-1654(199707)7:2<71::AID-RMV185>3.0.CO;2-S. PMID 10398471. S2CID 42670134.
- ^ "Симптомы кори". Национальная служба здравоохранения (NHS). 26 января 2010 г. Архивировано из оригинала 31 января 2011 г.
{{cite web}}: CS1 maint: неподходящий URL ( ссылка ) - ^ ab Hamborsky, Jennifer, Kroger, Andrew, Wolfe, Charles, ред. (2015). Эпидемиология и профилактика заболеваний, предупреждаемых вакцинами (13-е изд.). Атланта, Джорджия: Центры по контролю и профилактике заболеваний. стр. 211. ISBN 978-0-9904491-1-9. OCLC 915815516.
- ^ Гардинер У. Т. (2007). «Средний отит при кори». Журнал ларингологии и отологии . 39 (11): 614–17. doi :10.1017/S0022215100026712. S2CID 71376401.
- ^ Фишер DL, Дефрес S, Соломон T (март 2015 г.). «Коревой энцефалит». QJM . 108 (3): 177–82. doi : 10.1093/qjmed/hcu113 . PMID 24865261.
- ^ Semba RD, Bloem MW (март 2004). «Слепота при кори». Survey of Ophthalmology . 49 (2): 243–55. doi :10.1016/j.survophthal.2003.12.005. PMID 14998696.
- ^ Anlar B (2013). «Подострый склерозирующий панэнцефалит и хронический вирусный энцефалит». Детская неврология, часть II . Справочник по клинической неврологии. Том 112. С. 1183–89. doi :10.1016/B978-0-444-52910-7.00039-8. ISBN 978-0-444-52910-7. PMID 23622327.
- ^ Гупта П., Менон ПС., Рамджи С., Лодха Р., Ракеш (2015). Учебник педиатрии ПГ: Том 2: Инфекции и системные расстройства. JP Medical Ltd. стр. 1158. ISBN 978-93-5152-955-2. Архивировано из оригинала 2 мая 2023 . Получено 22 августа 2020 .
- ^ Гриффин Д. Э. (июль 2010 г.). «Подавление иммунных реакций, вызванное вирусом кори». Immunological Reviews . 236 : 176–89. doi : 10.1111/j.1600-065X.2010.00925.x. PMC 2908915. PMID 20636817 .
- ^ ab Griffin AH (18 мая 2019 г.). «Корь и иммунная амнезия». asm.org . Американское общество микробиологии. Архивировано из оригинала 18 января 2020 г. . Получено 18 января 2020 г. .
- ^ abcd Mina MJ, Kula T, Leng Y, Li M, de Vries RD, Knip M и др. (1 ноября 2019 г.). «Инфекция вируса кори снижает уровень уже существующих антител, обеспечивающих защиту от других патогенов». Science . 366 (6465): 599–606. Bibcode :2019Sci...366..599M. doi : 10.1126/science.aay6485 . hdl :10138/307628. ISSN 0036-8075. PMC 8590458 . PMID 31672891. Архивировано из оригинала 5 августа 2020 г. . Получено 1 ноября 2019 г. .
- ^ ab Guglielmi G (31 октября 2019 г.). «Корь стирает иммунную «память» о других заболеваниях». Nature . doi :10.1038/d41586-019-03324-7. PMID 33122832. S2CID 208489179. Архивировано из оригинала 2 ноября 2019 г. . Получено 3 ноября 2019 г. .
- ^ Эллисон Дж. Б. (февраль 1931 г.). «Пневмония при кори». Архив детских болезней . 6 (31): 37–52. doi :10.1136/adc.6.31.37. PMC 1975146. PMID 21031836 .
- ^ abcd "Корь". Центры по контролю и профилактике заболеваний . Архивировано из оригинала 23 октября 2016 года . Получено 22 октября 2016 года .
- ^ Национальные институты здравоохранения, Офис диетических добавок (2013). «Витамин А». Министерство здравоохранения и социальных служб США. Архивировано из оригинала 11 марта 2015 г. Получено 11 марта 2015 г.
- ^ Sabella C (март 2010 г.). «Корь: не просто детская сыпь». Cleveland Clinic Journal of Medicine . 77 (3): 207–13. doi : 10.3949/ccjm.77a.09123 . PMID 20200172. S2CID 4743168.
- ^ ab Perry RT, Halsey NA (май 2004 г.). «Клиническое значение кори: обзор». Журнал инфекционных заболеваний . 189 Suppl 1 (S1): S4-16. doi : 10.1086/377712 . PMID 15106083.
- ^ Sension MG, Quinn TC, Markowitz LE, Linnan MJ, Jones TS, Francis HL и др. (декабрь 1988 г.). «Корь у госпитализированных африканских детей с вирусом иммунодефицита человека». Американский журнал детских болезней . 142 (12): 1271–2. doi :10.1001/archpedi.1988.02150120025021. PMID 3195521.
- ^ ab Cohen BE, Durstenfeld A, Roehm PC (июль 2014 г.). «Вирусные причины потери слуха: обзор для специалистов по слуху». Trends in Hearing . 18 : 2331216514541361. doi : 10.1177/2331216514541361. PMC 4222184. PMID 25080364 .
- ^ abcde "Корь". Центры по контролю и профилактике заболеваний . 2 апреля 2018 г. Архивировано из оригинала 23 октября 2016 г. Получено 6 мая 2018 г.
- ^ Banerjee E, Griffith J, Kenyon C, Christianson B, Strain A, Martin K и др. (2020). «Сдерживание вспышки кори в Миннесоте, 2017: методы и проблемы». Perspect Public Health . 140 (3): 162–171. doi :10.1177/1757913919871072. PMID 31480896. S2CID 201829328. Архивировано из оригинала 2 мая 2023 г.
- ^ Спелман Л.Х., Джиларди К.В., Лукасик-Браум М., Кинани Дж.Ф., Ньиракарагире Э., Лоуэнстайн Л.Дж. и др. (2013). «Респираторное заболевание горных горилл (Gorilla beringei beringei) в Руанде, 1990–2010 гг.: вспышки, клиническое течение и медицинское лечение». Джей Зоо Уайлдл Мед . 44 (4): 1027–35. дои : 10.1638/2013-0014R.1. PMID 24450064. Архивировано из оригинала 2 мая 2023 года.
- ^ Gowda VK, Sukanya V (ноябрь 2012 г.). «Синдром приобретенного иммунодефицита с подострым склерозирующим панэнцефалитом». Детская неврология . 47 (5): 379–81. doi :10.1016/j.pediatrneurol.2012.06.020. PMID 23044024.
- ^ Waggoner JJ, Soda EA, Deresinski S (октябрь 2013 г.). «Редкие и возникающие вирусные инфекции у реципиентов трансплантатов». Clinical Infectious Diseases . 57 (8): 1182–8. doi : 10.1093/cid/cit456 . PMC 7107977 . PMID 23839998.
- ^ abcde Leuridan E, Sabbe M, Van Damme P (сентябрь 2012 г.). «Вспышка кори в Европе: восприимчивость младенцев, слишком маленьких для иммунизации». Вакцина . 30 (41): 5905–13. doi :10.1016/j.vaccine.2012.07.035. PMID 22841972.
- ^ Ewing Jr EP (1972). «Эта микрофотография образца легочной ткани показывает гистопатологические изменения, обнаруженные в случае коревой пневмонии. В этот снимок включены многочисленные лейкоциты и многоядерная гигантская клетка. Нормальная альвеолярная цитоархитектура была уничтожена». CDC, Библиотека изображений общественного здравоохранения . Правительство США. 859. Архивировано из оригинала 10 декабря 2023 г. Получено 16 января 2024 г.
- ^ abcdef Moss WJ, Griffin DE (январь 2012 г.). «Корь». Lancet . 379 (9811): 153–64. doi :10.1016/S0140-6736(10)62352-5. PMID 21855993. S2CID 208794084.
- ^ ab Учебник микробиологии и иммунологии. Elsevier India. 2009. стр. 535. ISBN 978-81-312-2163-1. Архивировано из оригинала 2 мая 2023 . Получено 22 августа 2020 .
- ^ Kaslow RA, Stanberry LR, Le Duc JW (2014). Вирусные инфекции человека: эпидемиология и контроль. Springer. стр. 540. ISBN 978-1-4899-7448-8. Архивировано из оригинала 2 мая 2023 . Получено 22 августа 2020 .
- ^ Механизмы микробных заболеваний Шехтера. Lippincott Williams & Wilkins. 2012. стр. 357. ISBN 978-0-7817-8744-4. Архивировано из оригинала 2 мая 2023 . Получено 22 августа 2020 .
- ^ Rainwater-Lovett K, Moss WJ (2018), Jameson JL, Fauci AS, Kasper DL, Hauser SL (ред.), "Корь (краснуха)", Harrison's Principles of Internal Medicine (20-е изд.), Нью-Йорк, штат Нью-Йорк: McGraw-Hill Education , получено 7 декабря 2020 г.
- ^ abc "Руководство по надзору | Корь | Заболевания, предупреждаемые вакцинами | CDC". www.cdc.gov . 23 мая 2019 г. Архивировано из оригинала 4 августа 2020 г. Получено 25 ноября 2019 г.
- ^ "Корь". Центры по контролю и профилактике заболеваний . 2 апреля 2018 г. Архивировано из оригинала 23 октября 2016 г. Получено 8 мая 2018 г.
- ^ ab Фридман М, Хадари И, Гольдштейн В, Саров И (октябрь 1983 г.). «Вирусспецифические секреторные антитела IgA как средство быстрой диагностики коревой и эпидемической инфекции». Израильский журнал медицинских наук . 19 (10): 881–4. PMID 6662670.
- ^ abc Dimech W, Mulders MN (июль 2016 г.). «Обзор тестирования, используемого в исследованиях серопревалентности кори и краснухи». Вакцина . 34 (35): 4119–4122. doi :10.1016/j.vaccine.2016.06.006. PMID 27340096.
- ^ ab Simon JK, Ramirez K, Cuberos L, Campbell JD, Viret JF, Muñoz A, et al. (март 2011 г.). «Реакции IgA слизистой оболочки у здоровых взрослых добровольцев после интраназальной доставки спрея живой ослабленной коревой вакцины». Clinical and Vaccine Immunology . 18 (3): 355–361. doi :10.1128/CVI.00354-10. PMC 3067370 . PMID 21228137.
- ^ Галиндо Б.М., Консепсьон Д., Галиндо М.А., Перес А., Саис Дж. (январь 2012 г.). «Нежелательные явления, связанные с вакцинацией, у кубинских детей, 1999–2008 гг.». Обзор МЕДИКК . 14 (1): 38–43. дои : 10.37757/MR2012V14.N1.8 . PMID 22334111. Архивировано из оригинала 24 февраля 2012 года.
- ^ Helfand RF, Witte D, Fowlkes A, Garcia P, Yang C, Fudzulani R и др. (ноябрь 2008 г.). «Оценка иммунного ответа на двухдозовую схему вакцинации от кори, вводимую в возрасте 6 и 9 месяцев ВИЧ-инфицированным и ВИЧ-неинфицированным детям в Малави». Журнал инфекционных заболеваний . 198 (10): 1457–65. doi : 10.1086/592756 . PMID 18828743.
- ^ Олдаковска А, Марчиньска М (2008). «[Вакцинация против кори ВИЧ-инфицированным детям]». Medicyna Wieku Rozwojowego . 12 (2, часть 2): 675–80. ПМИД 19418943.
- ^ "Глобальная цель по сокращению смертности от кори среди детей достигнута" (пресс-релиз). ЮНИСЕФ. 2007. Архивировано из оригинала 4 февраля 2015 года . Получено 11 марта 2015 года .
- ^ McLean HQ, Fiebelkorn AP, Temte JL, Wallace GS (июнь 2013 г.). «Профилактика кори, краснухи, синдрома врожденной краснухи и эпидемического паротита, 2013 г.: сводные рекомендации Консультативного комитета по практике иммунизации (ACIP)» (PDF) . MMWR. Рекомендации и отчеты . 62 (RR-04): 2, 19. PMID 23760231. Архивировано (PDF) из оригинала 13 апреля 2020 г.
- ^ «Профилактика кори: Рекомендации Консультативного комитета по практике иммунизации (ACIP)». cdc.gov . 29 декабря 1989 г. Архивировано из оригинала 15 мая 2012 г. Получено 13 ноября 2020 г.
- ^ ab Di Pietrantonj C, Rivetti A, Marchione P, Debalini MG, Demicheli V (22 ноября 2021 г.). «Вакцины от кори, эпидемического паротита, краснухи и ветряной оспы у детей». База данных систематических обзоров Cochrane . 2021 (11): CD004407. doi :10.1002/14651858.CD004407.pub5. ISSN 1469-493X. PMC 8607336. PMID 34806766 .
- ^ abc Young MK, Nimmo GR, Cripps AW, Jones MA (1 апреля 2014 г.). "Пассивная иммунизация после контакта для профилактики кори". База данных систематических обзоров Cochrane . 2014 (4): CD010056. doi :10.1002/14651858.cd010056.pub2. hdl : 10072/65474 . ISSN 1465-1858. PMC 11055624. PMID 24687262 .
- ^ Bester JC (1 декабря 2016 г.). «Корь и вакцинация против кори: обзор». JAMA Pediatrics . 170 (12): 1209–1215. doi :10.1001/jamapediatrics.2016.1787. ISSN 2168-6203. PMID 27695849. Архивировано из оригинала 23 марта 2022 г. Получено 7 декабря 2020 г.
- ^ Гринвуд КП, Хафиз Р., Уэр РС, Ламберт СБ (17 мая 2016 г.). «Систематический обзор передачи вируса вакцины от кори от человека к человеку». Вакцина . 34 (23): 2531–2536. doi :10.1016/j.vaccine.2016.03.092. ISSN 1873-2518. PMID 27083423. Архивировано из оригинала 20 октября 2021 г. Получено 5 января 2021 г.
- ^ ab Bester JC (1 декабря 2016 г.). «Корь и вакцинация против кори». JAMA Pediatrics . 170 (12): 1209–1215. doi :10.1001/jamapediatrics.2016.1787. PMID 27695849.
- ^ ab Всемирная организация здравоохранения (апрель 2017 г.). «Вакцины против кори: позиционный документ ВОЗ – апрель 2017 г.». Weekly Epidemiological Record . 92 (17): 205–27. hdl : 10665/255377 . PMID 28459148.
- ^ Резаи SR. "Корь: Продолжение". Emergency Physicians Monthly . Архивировано из оригинала 7 июня 2019 года . Получено 7 июня 2019 года .
- ^ Schrör K (2007). "Аспирин и синдром Рейе: обзор доказательств". Pediatric Drugs . 9 (3): 195–204. doi :10.2165/00148581-200709030-00008. PMID 17523700. S2CID 58727745.
Предположение об определенной причинно-следственной связи между приемом аспирина и синдромом Рейе у детей не подкреплено достаточными фактами. Очевидно, что ни одно лекарственное лечение не обходится без побочных эффектов. Таким образом, всегда необходимо сбалансированное мнение о том, оправдано ли лечение определенным препаратом с точки зрения соотношения польза/риск. Аспирин не является исключением.
- ^ Синдром Рея в NINDS «Эпидемиологические данные указывают на то, что аспирин (салицилат) является основным предотвратимым фактором риска синдрома Рея. Механизм, посредством которого аспирин и другие салицилаты вызывают синдром Рея, до конца не изучен».
- ^ «Часто задаваемые вопросы о кори». Департамент здравоохранения штата Вашингтон. Архивировано из оригинала 5 августа 2019 г. Получено 10 февраля 2019 г. [
Витамин А] не может предотвратить или вылечить корь
- ^ Huiming Y, Chaomin W, Meng M (октябрь 2005 г.). Yang H (ред.). «Витамин А для лечения кори у детей». База данных систематических обзоров Cochrane . 2005 (4): CD001479. doi :10.1002/14651858.CD001479.pub3. PMC 7076287. PMID 16235283 .
- ^ Awotiwon AA, Oduwole O, Sinha A, Okwundu CI (июнь 2017 г.). «Добавки цинка для лечения кори у детей». База данных систематических обзоров Cochrane . 2017 (6): CD011177. doi : 10.1002 /14651858.CD011177.pub3. PMC 6481361. PMID 28631310.
- ^ Chen S, Wu T, Kong X, Yuan H (9 ноября 2011 г.). «Китайские лекарственные травы от кори». База данных систематических обзоров Кокрейна . 2011 (11): CD005531. doi :10.1002/14651858.CD005531.pub4. ISSN 1469-493X. PMC 7265114. PMID 22071825 .
- ^ "Осложнения кори". Центры по контролю и профилактике заболеваний . 25 февраля 2019 г. Архивировано из оригинала 19 ноября 2019 г. Получено 14 мая 2019 г.
- ^ Di Pietrantonj C, Rivetti A, Marchione P, Debalini MG, Demicheli V (22 ноября 2021 г.). «Вакцины против кори, эпидемического паротита, краснухи и ветряной оспы у детей». База данных систематических обзоров Cochrane . 2021 (11): CD004407. doi :10.1002/14651858.CD004407.pub5. ISSN 1469-493X. PMC 8607336. PMID 34806766 .
- ^ Noyce RS, Richardson CD (сентябрь 2012 г.). «Нектин 4 — рецептор эпителиальных клеток для вируса кори». Trends in Microbiology . 20 (9): 429–39. doi :10.1016/j.tim.2012.05.006. PMID 22721863.
- ^ Подострый склерозирующий панэнцефалит в NINDS.
- ^ 14-193b. в Профессиональном издании Руководства по диагностике и терапии Merck
- ^ Центры по контролю и профилактике заболеваний (CDC) (май 1982 г.). «Рекомендация Консультативного комитета по практике иммунизации (ACIP). Профилактика кори». MMWR. Еженедельный отчет о заболеваемости и смертности . 31 (17): 217–24, 229–31. PMID 6804783. Архивировано из оригинала 23 февраля 2021 г. Получено 10 мая 2019 г.
- ^ ab Mina MJ, Metcalf CJ, de Swart RL, Osterhaus AD, Grenfell BT (май 2015 г.). «Длительная иммуномодуляция, вызванная корью, увеличивает общую смертность от детских инфекционных заболеваний». Science . 348 (6235): 694–9. Bibcode :2015Sci...348..694M. doi : 10.1126/science.aaa3662 . PMC 4823017 . PMID 25954009. Архивировано из оригинала 10 мая 2015 г. Получено 7 июня 2015 г.
- ^ Бартлетт М. (1957). «Периодичность кори и размер сообщества». JR Stat. Soc . Ser. A (120): 48–70.
- ^ ab Black FL (июль 1966 г.). «Эндемичность кори в островных популяциях: критический размер сообщества и его эволюционное значение». Журнал теоретической биологии . 11 (2): 207–11. Bibcode : 1966JThBi..11..207B. doi : 10.1016/0022-5193(66)90161-5. PMID 5965486.
- ^ Lozano R, Naghavi M, Foreman K, Lim S, Shibuya K, Aboyans V, et al. (декабрь 2012 г.). «Глобальная и региональная смертность от 235 причин смерти для 20 возрастных групп в 1990 и 2010 годах: систематический анализ для исследования глобального бремени болезней 2010 года». Lancet . 380 (9859): 2095–128. doi :10.1016/S0140-6736(12)61728-0. hdl : 10536/DRO/DU:30050819 . PMC 10790329 . PMID 23245604. S2CID 1541253. Архивировано из оригинала 19 мая 2020 г. . Получено 14 марта 2020 г.
- ^ "Данные и статистика по кори" (PDF) . Архивировано (PDF) из оригинала 10 августа 2019 г. . Получено 15 августа 2019 г. .
- ^ "Уведомления о кори и смертях в Англии и Уэльсе: с 1940 по 2017 год". GOV.UK. Архивировано из оригинала 25 июля 2019 года . Получено 1 октября 2019 года .
- ^ "Осложнения кори". Центры по контролю и профилактике заболеваний . 3 ноября 2014 г. Архивировано из оригинала 3 января 2015 г. Получено 7 ноября 2014 г.
- ^ "Pinkbook | Корь | Эпидемиология заболеваний, предупреждаемых вакцинацией | CDC". www.cdc.gov . 25 сентября 2019 г. Архивировано из оригинала 7 февраля 2015 г. Получено 12 декабря 2019 г.
- ^ "GHO | По категории | Корь - Зарегистрированные случаи по регионам ВОЗ". ВОЗ . Получено 6 октября 2023 г. .
- ^ "Совместный пресс-релиз ЮНИСЕФ". Архивировано из оригинала 4 февраля 2015 года.
- ^ Всемирная организация здравоохранения (декабрь 2009 г.). «Глобальное снижение смертности от кори в 2000–2008 гг. и риск повторного возникновения кори». Weekly Epidemiological Record . 84 (49): 509–16. hdl : 10665/241466 . PMID 19960624.
- ^ ab "Более 140 000 человек умирают от кори, поскольку число случаев заболевания растет во всем мире". Всемирная организация здравоохранения (ВОЗ) (пресс-релиз). 5 декабря 2019 г. Архивировано из оригинала 6 августа 2020 г. Получено 12 декабря 2019 г.
- ^ ab Brown KE, Rota PA, Goodson JL, Williams D, Abernathy E, Takeda M и др. (5 июля 2019 г.). «Генетическая характеристика вирусов кори и краснухи, обнаруженных в ходе глобального надзора за ликвидацией кори и краснухи, 2016–2018 гг.». MMWR. Еженедельный отчет о заболеваемости и смертности . 68 (26): 587–591. doi :10.15585/mmwr.mm6826a3. PMC 6613570. PMID 31269012 .
- ^ "Новые данные по надзору за корью за 2019 год" (пресс-релиз). Всемирная организация здравоохранения (ВОЗ). 15 апреля 2019 г. Архивировано из оригинала 3 июня 2019 г. Получено 4 июня 2019 г.
- ^ ab Patel MK, Goodson JL, Alexander JP, Kretsinger K, Sodha SV, Steulet C, et al. (13 ноября 2020 г.). «Progress Toward Regional Measles Elimination — Worldwide, 2000–2019». MMWR. Morbidity and Mortality Weekly Report . 69 (45): 1700–1705. doi :10.15585/mmwr.mm6945a6. ISSN 0149-2195. PMC 7660667. PMID 33180759. Архивировано из оригинала 19 марта 2023 г. Получено 7 декабря 2020 г.
- ^ «По меньшей мере 80 миллионов детей в возрасте до одного года подвержены риску таких заболеваний, как дифтерия, корь и полиомиелит, поскольку COVID-19 нарушает плановые усилия по вакцинации, предупреждают Gavi, ВОЗ и ЮНИСЕФ». ВОЗ . 22 мая 2020 г. Архивировано из оригинала 5 апреля 2023 г. . Получено 25 июня 2022 г. .
- ^ "Корь". www.who.int . Получено 21 августа 2024 г. .
- ^ «Более половины стран мира сталкиваются с высоким риском заболевания корью, заявляет ВОЗ». The Straits Times . 21 февраля 2024 г. ISSN 0585-3923 . Получено 21 февраля 2024 г.
- ^ "50 лет вакцинации против кори в Великобритании". Public Health England . Архивировано из оригинала 4 ноября 2020 года . Получено 15 мая 2020 года .
- ^ ab Элизабет Уитман (13 марта 2015 г.). «Кто такой Стефан Ланка? Суд постановил, что немецкий отрицатель кори должен выплатить 100 000 евро». International Business Times . Архивировано из оригинала 2 апреля 2015 г. Получено 31 марта 2015 г.
- ^ "В Европе в 2017 году по сравнению с предыдущим годом зафиксировано 4-кратное увеличение числа случаев кори". Всемирная организация здравоохранения (ВОЗ) (пресс-релиз). 19 февраля 2018 г. Архивировано из оригинала 21 февраля 2018 г. Получено 22 февраля 2018 г.
- ^ "WHO EpiData" (PDF) . Всемирная организация здравоохранения (ВОЗ). Февраль 2019 г. Архивировано (PDF) из оригинала 29 марта 2019 г. Получено 27 марта 2019 г.
- ^ ab "Корь в Европе: рекордное число больных и привитых" (пресс-релиз). Всемирная организация здравоохранения (ВОЗ). 7 февраля 2019 г. Архивировано из оригинала 10 февраля 2019 г. Получено 27 марта 2019 г.
- ^ ab "Европейский регион теряет почву в усилиях по ликвидации кори". Всемирная организация здравоохранения (ВОЗ) (пресс-релиз). 29 августа 2019 г. Архивировано из оригинала 14 апреля 2020 г. Получено 31 августа 2019 г.
- ^ «Регион Америки объявлен свободным от кори». Панамериканская организация здравоохранения . 29 сентября 2016 г. Архивировано из оригинала 30 сентября 2016 г. Получено 30 сентября 2016 г.
- ^ "Корь снова распространяется в Америке". MercoPress . 28 марта 2018 г. Архивировано из оригинала 4 июля 2018 г. Получено 4 июля 2018 г.
- ^ abc "Заявление CDC для СМИ: Случаи кори в США самые высокие с тех пор, как корь была ликвидирована в 2000 году". Центры по контролю и профилактике заболеваний (пресс-релиз). 26 апреля 2019 г. Архивировано из оригинала 15 июля 2020 г. Получено 2 мая 2019 г.
- ^ abcdef "Случаи и вспышки кори". Центры по контролю и профилактике заболеваний . 6 января 2020 г. Архивировано из оригинала 1 ноября 2019 г. Получено 6 января 2020 г.
 В данной статье использован текст из этого источника, находящегося в общественном достоянии .
В данной статье использован текст из этого источника, находящегося в общественном достоянии . - ^ Orenstein WA, Papania MJ, Wharton ME (май 2004 г.). «Ликвидация кори в Соединенных Штатах». Журнал инфекционных заболеваний . 189 (Приложение 1): S1-3. doi : 10.1086/377693 . PMID 15106120.
Рисунок 1: Зарегистрированная заболеваемость корью в США, 1950–2001 гг.
- ^ "1991: Вспышка кори в Филадельфии, в результате которой погибло 9 детей". 6abc Филадельфия . 6 февраля 2015 г. Архивировано из оригинала 25 ноября 2020 г. Получено 7 августа 2021 г.
- ^ ab Papania MJ, Wallace GS, Rota PA, Icenogle JP, Fiebelkorn AP, Armstrong GL и др. (февраль 2014 г.). «Ликвидация эндемичной кори, краснухи и синдрома врожденной краснухи в Западном полушарии: опыт США». JAMA Pediatrics . 168 (2): 148–55. doi :10.1001/jamapediatrics.2013.4342. PMID 24311021.
- ^ Центры по контролю и профилактике заболеваний (CDC) (февраль 2008 г.). «Вспышка кори в нескольких штатах, связанная с международным спортивным мероприятием для молодежи — Пенсильвания, Мичиган и Техас, август-сентябрь 2007 г.». MMWR. Еженедельный отчет о заболеваемости и смертности . 57 (7): 169–73. PMID 18288074. Архивировано из оригинала 18 октября 2020 г. Получено 1 февраля 2018 г.
- ^ abc Gastañaduy PA, Budd J, Fisher N, Redd SB, Fletcher J, Miller J, et al. (октябрь 2016 г.). «Вспышка кори в общине амишей с низким уровнем иммунизации в Огайо». The New England Journal of Medicine . 375 (14): 1343–1354. doi : 10.1056/NEJMoa1602295 . PMID 27705270.
- ^ «Обзор года: корь связана с Диснейлендом». 2 декабря 2015 г. Архивировано из оригинала 19 мая 2017 г. Получено 26 мая 2017 г.
- ^ Clemmons NS, Gastanaduy PA, Fiebelkorn AP, Redd SB, Wallace GS (апрель 2015 г.). "Корь - Соединенные Штаты, 4 января - 2 апреля 2015 г." (PDF) . MMWR. Еженедельный отчет о заболеваемости и смертности . 64 (14): 373–6. PMC 5779542 . PMID 25879894. Архивировано (PDF) из оригинала 13 июля 2020 г. . Получено 1 ноября 2019 г. .
- ^ «Вспышка кори — Калифорния, декабрь 2014 г. — февраль 2015 г.». www.cdc.gov . Архивировано из оригинала 10 декабря 2020 г. . Получено 8 января 2022 г. .
- ^ "Корь убивает первого пациента за 12 лет". USA Today . 2 июля 2015 г. Архивировано из оригинала 2 июля 2015 г. Получено 2 июля 2015 г.
- ^ «Первая смерть от кори в США с 2003 года выявила неизвестные уязвимые факторы – явления: прорастание». National Geographic Society . 2 июля 2015 г. Архивировано из оригинала 31 мая 2020 г. Получено 13 мая 2020 г.
- ^ «Первая смерть от кори за 12 лет возобновила опасения по поводу вакцинации». NPR . 6 июля 2015 г. Архивировано из оригинала 24 декабря 2019 г. Получено 23 апреля 2019 г.
- ^ "В штате Мэн подтвержден первый случай кори за 20 лет". CBS News . 27 июня 2017 г. Архивировано из оригинала 28 июня 2017 г. Получено 28 июня 2017 г.
- ^ "Случай кори подтвержден в Портленде, около 500 человек, возможно, заразились". KATU . Архивировано из оригинала 7 августа 2020 года . Получено 3 июля 2018 года .
- ^ "ТАБЛИЦА 1. Еженедельные случаи* избранных редко регистрируемых заболеваний (". wonder.cdc.gov . Архивировано из оригинала 22 октября 2020 г. . Получено 12 января 2019 г. .
- ^ ab Alltucker K (11 февраля 2019 г.). «Четверть всех воспитанников детских садов в округе Вашингтон не привиты. Сейчас кризис кори». USA Today . Архивировано из оригинала 11 февраля 2019 г. Получено 11 февраля 2019 г.
- ^ Howard J (9 января 2019 г.). «Нью-Йорк борется с «крупнейшей вспышкой кори» в недавней истории штата, поскольку число случаев заболевания резко возросло во всем мире». CNN . Архивировано из оригинала 11 января 2019 г. Получено 12 января 2019 г.
- ^ "В 2019 году в штате Вашингтон в среднем регистрировалось более одного случая кори в день". NBC News . 4 февраля 2019 г. Архивировано из оригинала 5 февраля 2019 г. Получено 5 февраля 2019 г.
- ^ «Во время вспышки кори родители-антипрививочники подвергли риску чужих детей». MSN . Архивировано из оригинала 30 марта 2019 г. Получено 5 февраля 2019 г.
- ^ Belluz J (27 января 2019 г.). «Вашингтон объявил чрезвычайную ситуацию в области общественного здравоохранения из-за кори. Спасибо родителям, отказывающимся от вакцинации». Vox . Архивировано из оригинала 5 февраля 2019 г. Получено 5 февраля 2019 г.
- ^ Гандер К (28 января 2019 г.). ««Опасное» предупреждение против вакцинации, выпущенное чиновниками Вашингтона, поскольку случаи вспышки кори продолжают расти». Newsweek . Архивировано из оригинала 4 февраля 2019 г. Получено 5 февраля 2019 г.
- ^ ab Howard J, Goldschmidt D (24 апреля 2019 г.). «Вспышка кори в США является крупнейшей с тех пор, как в 2000 году было объявлено об ее ликвидации». CNN . Архивировано из оригинала 24 апреля 2019 г. Получено 24 апреля 2019 г.
- ^ Goldstein-Street J (28 января 2019 г.). «В условиях вспышки кори предложено законодательство о запрете освобождения от вакцинации». The Seattle Times . Архивировано из оригинала 29 января 2019 г. Получено 28 января 2019 г.
- ^ Tanne JH (апрель 2019 г.). «Мэр Нью-Йорка объявляет корь чрезвычайной ситуацией в области общественного здравоохранения». BMJ . 365 : l1724. doi :10.1136/bmj.l1724. PMID 30971409. S2CID 145979493.
- ^ CDC (29 сентября 2023 г.). «Случаи и вспышки кори». Центры по контролю и профилактике заболеваний . Получено 6 октября 2023 г.
- ↑ Ленхаро М (26 июля 2016 г.). «Sarampo está eliminado do Brasil, segundo comitê internacional» (на португальском языке). Г1 . Архивировано из оригинала 27 июля 2016 года . Проверено 26 июля 2016 г.
- ^ "Сарампо исключен из Бразилии, второй международный комитет" . Бем Эстар (на бразильском португальском языке). 26 июля 2016 года. Архивировано из оригинала 27 июля 2016 года . Проверено 19 декабря 2018 г.
- ^ ab «В Бразилии было больше всего миллионов случаев в Сарампе в 2018 году, второе министерство Саудовской Аравии» . G1 (на бразильском португальском языке). 2 августа 2018 г. Архивировано из оригинала 9 ноября 2020 г. . Проверено 19 декабря 2018 г.
- ^ ab Saúde Md. "Ministério da Saúde atualiza casos de sarampo". порталms.saude.gov.br (на бразильском португальском языке). Архивировано из оригинала 20 апреля 2019 года . Проверено 2 августа 2018 г.
- ^ Lien Chau (18 апреля 2014 г.). «Министр Вьетнама призывает к спокойствию в связи с 8500 случаями кори, 114 смертельными исходами». Thanh Niên. Архивировано из оригинала 18 апреля 2014 г. Получено 19 апреля 2014 г.
- ^ Куок Тхань (30 мая 2014 г.). «Bộ Y tế: «VN đã phản ứng rất nhanh đối với dịch sởi»» [Министерство здравоохранения: «Вьетнам очень быстро отреагировал на корь»] (на вьетнамском языке). Туой Тру. Архивировано из оригинала 31 мая 2014 года . Проверено 19 апреля 2014 г.
- ^ «Врачи ВОЗ в районах проживания нага в Мьянме выявили «загадочную болезнь»». Eastern Mirror Nagaland. 6 августа 2016 г. Архивировано из оригинала 19 августа 2017 г. Получено 8 августа 2016 г.
- ^ "Мьянма (02): (SA) смертельный исход, корь подтверждена". www.promedmail.org (Архивный номер: 20160806.4398118) . Международное общество инфекционных заболеваний. Архивировано из оригинала 20 августа 2016 года . Получено 8 августа 2016 года .
- ^ "Обновление о кори на Филиппинах: почти 600 случаев за 2 дня". Outbreak News Today. 26 марта 2019 г. Архивировано из оригинала 30 августа 2019 г. Получено 30 августа 2019 г.
- ^ Oon AJ (17 июня 2019 г.). «Вспышка кори стала причиной 15 смертей оранг-асли в Келантане». Says.com. Архивировано из оригинала 27 августа 2019 г. Получено 30 августа 2019 г.
- ^ Tay R (18 июня 2019 г.). «Загадочная болезнь, которая стала причиной 15 смертей в малазийском племени, связана со вспышкой кори». Business Insider Malaysia. Архивировано из оригинала 30 августа 2019 г. . Получено 30 августа 2019 г. .
- ↑ Unson J (24 марта 2024 г.). «Вспышка кори объявлена в BARMM». The Philippine Star . Получено 24 марта 2024 г.
- ↑ Правительство Самоа (22 декабря 2019 г.). «Национальный центр по чрезвычайным ситуациям, обновленная информация о вспышке кори: (пресс-релиз 36) 22 декабря 2019 г.». @samoagovt . Архивировано из оригинала 16 марта 2020 г. Получено 22 декабря 2019 г.
- ^ "Новые данные ВОЗ по надзору за корью". Всемирная организация здравоохранения (ВОЗ) . Архивировано из оригинала 12 августа 2019 года . Получено 23 ноября 2019 года .
- ^ Bezain L (14 апреля 2019 г.). «Вспышка кори убивает более 1200 человек на Мадагаскаре». Associated Press . Получено 13 мая 2019 г.
- ^ «Почти 5000 погибших в результате самой страшной вспышки кори в мире». 21 ноября 2019 г. Архивировано из оригинала 11 февраля 2020 г. Получено 23 ноября 2019 г.
- ^ Ratcliffe R (22 ноября 2019 г.). «Дети несут основную тяжесть, поскольку крупнейшая в мире эпидемия кори охватывает Конго». The Guardian . ISSN 0261-3077. Архивировано из оригинала 7 мая 2020 г. Получено 23 ноября 2019 г.
- ^ "Данные по надзору за корью и краснухой". Всемирная организация здравоохранения (ВОЗ) . Архивировано из оригинала 3 мая 2020 года . Получено 23 ноября 2019 года .
- ^ abc Furuse Y, Suzuki A, Oshitani H (март 2010 г.). «Происхождение вируса кори: расхождение с вирусом чумы крупного рогатого скота между 11 и 12 веками». Virology Journal . 7 : 52. doi : 10.1186/1743-422X-7-52 . PMC 2838858. PMID 20202190 .
- ^ Düx A, Lequime S, Patrono LV, Vrancken B, Boral S, Gogarten JF и др. (30 декабря 2019 г.). «История кори: от генома 1912 года до античного происхождения». bioRxiv : 2019.12.29.889667. doi : 10.1101/2019.12.29.889667 .
- ^ Купфершмидт К (30 декабря 2019 г.). «Корь могла возникнуть, когда выросли крупные города, на 1500 лет раньше, чем считалось». Science . doi :10.1126/science.aba7352. S2CID 214470603.
- ^ Заключение Х. Хэзера в Lehrbuch der Geschichte der Medicin und der epidemischen Krankenheiten III: 24–33 (1882), за которым последовал Цинссер в 1935 году.
- ^ Cohen SG (февраль 2008 г.). «Корь и иммуномодуляция». The Journal of Allergy and Clinical Immunology . 121 (2): 543–4. doi : 10.1016/j.jaci.2007.12.1152 . PMID 18269930. Архивировано из оригинала 4 декабря 2020 г. Получено 6 сентября 2019 г.
- ^ Салливан П. (13 апреля 2005 г.). «Морис Р. Хиллеман умирает; создал вакцины». The Washington Post . Архивировано из оригинала 20 октября 2012 г. Получено 7 января 2020 г.
- ^ Byrne JP (2008). Энциклопедия эпидемий, пандемий и чумы: A–M. ABC-CLIO. стр. 413. ISBN 978-0-313-34102-1. Архивировано из оригинала 13 ноября 2013 года.
- ^ Грегер М. (ноябрь 2006 г.). «Большинство и, вероятно, все отличительные инфекционные заболевания цивилизации были переданы человеческим популяциям от стад животных». Птичий грипп: вирус нашего собственного вылупления . Lantern Books. ISBN 1-59056-098-1. Архивировано из оригинала 3 октября 2009 года.
- ^ abcd Harper K (11 марта 2020 г.). «Что делает вирусы, подобные COVID-19, такими опасными для человека? Ответ уходит корнями в глубину веков». Time . Архивировано из оригинала 7 марта 2023 г. . Получено 18 ноября 2020 г. .
- ^ Миграция и болезни. Цифровая история.
- ^ "Наша история". Национальный университет Фиджи . Архивировано из оригинала 10 апреля 2015 года.
- ^ Bhaumik S (16 мая 2006 г.). «Корь поражает редкое андаманское племя». BBC News Online . Архивировано из оригинала 23 августа 2011 г.
- ^ Crum FS (апрель 1914 г.). «Статистическое исследование кори». Американский журнал общественного здравоохранения . IV (4): 289–309. doi : 10.2105/AJPH.4.4.289-a . PMC 1286334. PMID 18009016 .
- ^ "Живая ослабленная вакцина против кори". EPI Newsletter . 2 (1): 6. Февраль 1980. PMID 12314356.
- ^ Всемирная организация здравоохранения (7 октября 2005 г.). «Новый генотип вируса кори и обновленная информация о глобальном распространении генотипов кори». Weekly Epidemiological Record . 80 (40): 347–51. hdl : 10665/232911 . PMID 16240986.
- ^ Оффит П.А. (2007). Вакцинация: один человек в поисках победы над самыми смертельными болезнями в мире . Вашингтон, округ Колумбия: Смитсоновский институт. ISBN 978-0-06-122796-7.
- ^ "Профилактика кори: Рекомендации Консультативного комитета по практике иммунизации (ACIP). Архивировано 15 мая 2012 г. в Wayback Machine ". Центры по контролю и профилактике заболеваний (CDC).
- ^ "Корь: вопросы и ответы" (PDF) . Коалиция действий по иммунизации. Архивировано из оригинала 24 января 2013 года.
{{cite web}}: CS1 maint: неподходящий URL ( ссылка ) - ^ "Measles Frequently Asked Questions about Measles in US". Центры по контролю и профилактике заболеваний . 28 августа 2018 г. Архивировано из оригинала 16 мая 2019 г. Получено 16 декабря 2018 г.
- ^ «В 2000 году корь была официально «ликвидирована» в США. Изменится ли это?». 28 сентября 2019 г. Архивировано из оригинала 5 ноября 2020 г. Получено 28 января 2020 г.
- ^ Lanka S [на немецком языке] (апрель 1995 г.). «ВИЧ: реальность или артефакт?». Virusmyth.com. Архивировано из оригинала 26 марта 2015 г. Получено 31 марта 2015 г.
- ^ "Das Masern-Virus 100 000 € Belohnung! WANTeD Der Durchmesser" (PDF) (на немецком языке). 24 ноября 2011 г. Архивировано из оригинала (PDF) 2 апреля 2015 г. . Проверено 31 марта 2015 г.
- ^ "Немецкий суд обязал скептика кори выплатить 100 000 евро". BBC News Online . 12 марта 2015 г. Архивировано из оригинала 31 марта 2015 г. Получено 31 марта 2015 г.
- ^ "Разочаровывающий результат Барденса против Ланки: доказано, что корь существует, но противник вакцинации Ланка сохраняет свои деньги". 23 января 2017 г. Архивировано из оригинала 1 июля 2017 г.
- ^ Novella S (13 марта 2015 г.). «Да, доктор Ланка, корь существует». Блог NeuroLogica. Архивировано из оригинала 31 марта 2015 г. Получено 31 марта 2015 г.
- ^ Абрамсон Б. (2018). Закон о вакцинации, вакцинации и иммунизации . Bloomberg Law . С. 10–30. ISBN 978-1-68267-583-0.
- ^ Scirè G (1 января 2021 г.). «Моделирование и оценка политики общественного здравоохранения для противодействия вспышкам итальянской кори». International Journal of Simulation and Process Modelling . 16 (4): 271–284. doi : 10.1504/IJSPM.2021.118832. hdl : 10447/513505 . ISSN 1740-2123. Архивировано из оригинала 20 ноября 2022 г. Получено 6 мая 2022 г.
- ^ White LK, Yoon JJ, Lee JK, Sun A, Du Y, Fu H и др. (Июль 2007 г.). «Ненуклеозидный ингибитор активности комплекса РНК-полимеразы, зависящего от РНК вируса кори». Антимикробные агенты и химиотерапия . 51 (7): 2293–303. doi :10.1128/AAC.00289-07. PMC 1913224. PMID 17470652 .
- ^ Krumm SA, Yan D, Hovingh ES, Evers TJ, Enkirch T, Reddy GP и др. (апрель 2014 г.). «Перорально доступный ингибитор полимеразы с малыми молекулами демонстрирует эффективность против летальной инфекции морбилливируса в модели крупного животного». Science Translational Medicine . 6 (232): 232ra52. doi :10.1126/scitranslmed.3008517. PMC 4080709 . PMID 24739760. Архивировано из оригинала 5 февраля 2017 г. . Получено 5 февраля 2017 г. .
Внешние ссылки
- Инициатива по исследованию вакцин (IVR): Корь, Всемирная организация здравоохранения (ВОЗ)
- Часто задаваемые вопросы о кори Центры США по контролю и профилактике заболеваний (CDC)
- Случай взрослого мужчины с корью (фотография лица)
- Фотографии кори Архивировано 26 июля 2010 года на Wayback Machine
- База данных патогенов вирусов и аналитический ресурс (ViPR): Paramyxoviridae






