Острый рассеянный энцефаломиелит
| Острый рассеянный энцефаломиелит | |
|---|---|
| Другие имена | Острый демиелинизирующий энцефаломиелит |
 | |
| Молниеносный ADEM, показывающий множество поражений. Пациент выжил, но остался в стойком вегетативном состоянии | |
| Специальность | Неврология |
Острый рассеянный энцефаломиелит ( ОДЭМ ) или острый демиелинизирующий энцефаломиелит — редкое аутоиммунное заболевание, характеризующееся внезапным, широко распространенным воспалением головного и спинного мозга . Помимо воспаления головного и спинного мозга, ОДЭМ также поражает нервы центральной нервной системы и повреждает их миелиновую изоляцию, что в результате приводит к разрушению белого вещества . Причиной часто является триггер, например, вирусная инфекция или вакцинация . [1] [2] [3] [4] [5] [6]
Симптомы ADEM напоминают симптомы рассеянного склероза (MS), поэтому само заболевание отнесено к классификации пограничных заболеваний рассеянного склероза . Однако ADEM имеет несколько особенностей, которые отличают его от MS. [7] В отличие от MS, ADEM обычно встречается у детей и характеризуется быстрой лихорадкой, хотя подростки и взрослые также могут заболеть. ADEM состоит из одного обострения, тогда как MS характеризуется несколькими обострениями (или рецидивами) в течение длительного периода времени. Рецидивы после ADEM отмечаются у четверти пациентов, но большинство этих «многофазных» проявлений после ADEM, вероятно, представляют собой MS. [8] ADEM также отличается потерей сознания, комой и смертью, что очень редко встречается при MS, за исключением тяжелых случаев.
Он поражает около 8 из 1 000 000 человек в год. [9] Хотя он встречается во всех возрастах, большинство зарегистрированных случаев приходится на детей и подростков , средний возраст которых составляет около 5-8 лет. [10] [11] [12] [13] Заболевание поражает мужчин и женщин почти в равной степени. [14] ADEM демонстрирует сезонные колебания с более высокой заболеваемостью в зимние и весенние месяцы, что может совпадать с более высокими показателями вирусных инфекций в эти месяцы. [13] Уровень смертности может достигать 5%; однако полное выздоровление наблюдается в 50-75% случаев с увеличением показателей выживаемости до 70-90%, причем цифры включают также незначительную остаточную инвалидность. [15] Среднее время восстановления после вспышек ADEM составляет от одного до шести месяцев.
ADEM вызывает множественные воспалительные поражения в головном и спинном мозге , особенно в белом веществе . Обычно они обнаруживаются в подкорковом и центральном белом веществе и корковом серо-белом соединении обоих полушарий головного мозга , мозжечке , стволе мозга и спинном мозге, [16] но также могут быть затронуты перивентрикулярное белое вещество и серое вещество коры , таламусы и базальные ганглии .
Когда у человека случается более одного демиелинизирующего эпизода ADEM, заболевание называется рецидивирующим рассеянным энцефаломиелитом [17] или многофазным рассеянным энцефаломиелитом [18] ( MDEM ). Также было описано молниеносное течение у взрослых. [19]
Признаки и симптомы
ADEM имеет внезапное начало и монофазное течение. Симптомы обычно начинаются через 1–3 недели после заражения. Основные симптомы включают лихорадку , головную боль , тошноту и рвоту , спутанность сознания , нарушение зрения , сонливость, судороги и кому . Хотя изначально симптомы обычно слабо выражены, они быстро ухудшаются в течение нескольких часов или дней, при этом среднее время до максимальной тяжести составляет около четырех с половиной дней. [20] Дополнительные симптомы включают гемипарез, парапарез и параличи черепных нервов. [21]
АДЕМ в COVID-19
Неврологические симптомы были основным проявлением COVID-19, которое не коррелировало с тяжестью респираторных симптомов. Высокая частота ОДЭМ с кровоизлиянием поражает. Воспаление мозга, вероятно, вызвано иммунным ответом на заболевание, а не нейротропизмом. Анализ СМЖ не указывал на инфекционный процесс, неврологические нарушения не присутствовали в острой фазе инфекции, а результаты нейровизуализации не были типичными для классических токсических и метаболических расстройств. Обнаружение двусторонних перивентрикулярных относительно асимметричных поражений, связанных с глубоким поражением белого вещества, которые также могут присутствовать в кортикальном соединении серого и белого вещества, таламусах, базальных ганглиях, мозжечке и стволе мозга, предполагает острый процесс демиелинизации. [22] Кроме того, геморрагические поражения белого вещества, скопления макрофагов, связанные с повреждением аксонов и видом, подобным ОДЭМ, также были обнаружены в подкорковом белом веществе. [23]
Причины
С момента открытия анти- MOG -специфичности в диагностике рассеянного склероза [24] считается, что ADEM является одной из возможных клинических причин энцефаломиелита, связанного с анти-MOG . [25]
Существует несколько теорий относительно того, как антитела к MOG появляются в сыворотке пациентов:
- Предшествующий антигенный вызов может быть идентифицирован примерно у двух третей людей. [14] Некоторые вирусные инфекции, которые, как считается, вызывают ОДЭМ, включают вирус гриппа , лихорадку денге , [26] энтеровирус , корь , [27] эпидемический паротит , краснуху , ветряную оспу , вирус Эпштейна-Барр , цитомегаловирус , вирус простого герпеса , гепатит А , вирус Коксаки и COVID-19 . [22] [28] Бактериальные инфекции включают Mycoplasma pneumoniae , Borrelia burgdorferi , Leptospira и бета-гемолитические стрептококки . [29]
- Воздействие вакцин: Единственная вакцина, доказанно связанная с ОДЭМ, — это вакцина против бешенства в форме Семпла [30] , но вакцины против гепатита В , [31] коклюша , дифтерии , кори, эпидемического паротита, краснухи [32] пневмококка , ветряной оспы , гриппа, японского энцефалита и полиомиелита также были связаны с этим заболеванием. [33] [34] Большинство исследований, которые коррелируют между вакцинацией и началом ОДЭМ, используют только небольшие выборки или являются исследованиями случаев. [35] Крупномасштабные эпидемиологические исследования (например, вакцины MMR или вакцины против оспы) не показывают повышенного риска ОДЭМ после вакцинации. [9] [36] [30] [37] [20] [38] [39] [40] [41] [42] Верхний предел риска ADEM от вакцинации против кори , если он существует, можно оценить в 10 на миллион, [43] что намного ниже риска развития ADEM от фактической инфекции кори, который составляет около 1 на 1000 случаев. Для инфекции краснухи риск составляет 1 на 5000 случаев. [38] [44] Некоторые ранние вакцины, которые, как позже было показано, были загрязнены тканью ЦНС животного-хозяина , имели показатели заболеваемости ADEM до 1 на 600. [36]
- В редких случаях ADEM, по-видимому, является следствием трансплантации органов . [20]
Диагноз
Термин ADEM использовался непоследовательно в разное время. [45] В настоящее время общепринятым международным стандартом для определения клинического случая является стандарт, опубликованный Международной группой по изучению рассеянного склероза у детей, пересмотренный в 2007 году. [46]
Учитывая, что определение является клиническим, в настоящее время неизвестно, все ли случаи ОДЭМ положительны для аутоантител к MOG ; в любом случае, это, по-видимому, тесно связано с диагностикой ОДЭМ. [25]
Дифференциальная диагностика
Рассеянный склероз
Хотя ОДЭМ и РС оба связаны с аутоиммунной демиелинизацией, они различаются по многим клиническим, генетическим, визуальным и гистопатологическим аспектам. [14] [47] Некоторые авторы считают, что РС и его пограничные формы представляют собой спектр, отличающийся только хроничностью, тяжестью и клиническим течением, [48] [49], в то время как другие считают их дискретно разными заболеваниями. [6]
Обычно ADEM появляется у детей после антигенной стимуляции и остается монофазным. Тем не менее, ADEM встречается у взрослых, [8] [12] и также может быть клинически многофазным. [50]
Проблемы дифференциальной диагностики увеличиваются из-за отсутствия согласия относительно определения рассеянного склероза. [51] Если бы РС определялся только разделением во времени и пространстве демиелинизирующих поражений, как это сделал Макдональд , [52] этого было бы недостаточно, чтобы провести различие, поскольку некоторые случаи ОДЭМ удовлетворяют этим условиям. Поэтому некоторые авторы предлагают установить разделительную линию как форму поражений вокруг вен, являясь, таким образом, «перивенозной против сливающейся демиелинизации». [51] [53]
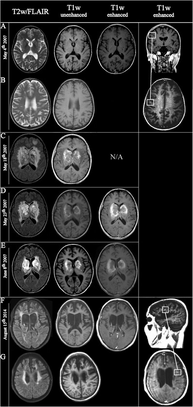
Патология ADEM очень похожа на патологию MS с некоторыми отличиями. Патологическим признаком ADEM является перивенозное воспаление с ограниченными «рукавами демиелинизации». [54] [14] Тем не менее, могут появляться бляшки, похожие на бляшки MS (сливающаяся демиелинизация) [55]
Бляшки в белом веществе при РС резко очерчены, тогда как глиальный рубец при АДЭМ гладкий. Аксоны лучше сохраняются в очагах АДЭМ. Воспаление при АДЭМ широко распространено и плохо определено, и, наконец, очаги строго перивенозны, тогда как при РС они располагаются вокруг вен, но не так резко. [56]
Тем не менее, одновременное возникновение перивенозной и сливной демиелинизации у некоторых людей предполагает патогенетическое совпадение между острым рассеянным энцефаломиелитом и рассеянным склерозом и неправильную классификацию даже при биопсии [53] или даже посмертно [55] ОДЭМ у взрослых может прогрессировать до рассеянного склероза [12]
Многофазный рассеянный энцефаломиелит
Если у человека наблюдается более одного демиелинизирующего эпизода ОДЭМ, заболевание называется рецидивирующим рассеянным энцефаломиелитом или многофазным рассеянным энцефаломиелитом [18] (МДЭМ).
Было обнаружено, что аутоантитела анти- MOG связаны с этим типом ADEM [57]
Описан еще один вариант ADEM у взрослых, также связанный с аутоантителами к MOG, который был назван молниеносным рассеянным энцефаломиелитом, и, как сообщается, клинически он является ADEM, но при аутопсии выявляет поражения, похожие на рассеянный склероз. [19] Он был классифицирован как воспалительные демиелинизирующие заболевания, связанные с анти-MOG . [58]
Острый геморрагический лейкоэнцефалит
Острый геморрагический лейкоэнцефалит (AHL или AHLE), острый геморрагический энцефаломиелит (AHEM), острый некротизирующий геморрагический лейкоэнцефалит (ANHLE), синдром Вестона-Херста или болезнь Херста — это сверхострая и часто фатальная форма ADEM. AHL встречается относительно редко (по состоянию на 2006 год в медицинской литературе было зарегистрировано менее 100 случаев [обновлять]), [59] он наблюдается примерно в 2% случаев ADEM, [20] и характеризуется некротизирующим васкулитом венул , кровоизлиянием и отеком. [60] Смерть часто наступает в течение первой недели [61] , а общая смертность составляет около 70% [59], но все больше доказательств указывают на благоприятные исходы после агрессивного лечения кортикостероидами, иммуноглобулинами, циклофосфамидом и плазмаферезом. [29] Около 70% выживших демонстрируют остаточные неврологические нарушения, [60] но некоторые выжившие показали удивительно небольшой дефицит, учитывая степень поражения белого вещества. [61]
Это заболевание иногда связывают с язвенным колитом и болезнью Крона , малярией , [62] сепсисом, связанным с отложением иммунных комплексов, отравлением метанолом и другими фоновыми состояниями. Также сообщалось об анекдотической связи с РС [63]
Лабораторные исследования, которые подтверждают диагноз AHL, включают: периферический лейкоцитоз, плеоцитоз спинномозговой жидкости (CSF), связанный с нормальным уровнем глюкозы и повышенным уровнем белка. На магнитно-резонансной томографии (МРТ) поражения AHL обычно показывают обширные T2-взвешенные и ослабленные жидкостью инверсия-восстановление (FLAIR) гиперинтенсивности белого вещества с областями кровоизлияний, значительным отеком и масс-эффектом. [64]
Уход
Контролируемых клинических испытаний по лечению ADEM не проводилось, но агрессивное лечение, направленное на быстрое уменьшение воспаления ЦНС, является стандартным. Широко распространенным лечением первой линии являются высокие дозы внутривенных кортикостероидов , [65] такие как метилпреднизолон или дексаметазон , с последующими 3–6 неделями постепенного снижения пероральных доз преднизолона . Пациенты, лечившиеся метилпреднизолоном, показали лучшие результаты, чем те, кто лечился дексаметазоном. [20] Пероральные снижения продолжительностью менее трех недель показывают более высокую вероятность рецидива, [11] [18] и, как правило, показывают худшие результаты. [ необходима цитата ] Сообщалось, что другие противовоспалительные и иммуносупрессивные методы лечения показывают положительный эффект, такие как плазмаферез , высокие дозы внутривенного иммуноглобулина (IVIg), [65] [66] митоксантрон и циклофосфамид . Они считаются альтернативными методами лечения, применяемыми в случаях, когда кортикостероиды не могут быть использованы или не дают эффекта. [ необходима цитата ]
Есть некоторые данные, позволяющие предположить, что пациенты могут реагировать на комбинацию метилпреднизолона и иммуноглобулинов, если они не реагируют ни на один из них по отдельности [67] В исследовании 16 детей с ADEM 10 полностью выздоровели после высокой дозы метилпреднизолона, один тяжелый случай, который не реагировал на стероиды, полностью выздоровел после внутривенного введения Ig; пять самых тяжелых случаев — с ADAM и тяжелой периферической невропатией — лечились комбинированным применением высокой дозы метилпреднизолона и иммуноглобулина, двое остались параплегическими, у одного были двигательные и когнитивные нарушения, и двое выздоровели. [65] Недавний обзор лечения ADEM с помощью IVIg (из которых предыдущее исследование составило большую часть случаев) показал, что 70% детей показали полное выздоровление после лечения с помощью IVIg или IVIg плюс кортикостероиды. [68] Исследование лечения IVIg у взрослых с ADEM показало, что IVIg кажется более эффективным при лечении сенсорных и двигательных расстройств, в то время как стероиды кажутся более эффективными при лечении нарушений познавательной способности, сознания и ригидности. [66] В этом же исследовании был обнаружен один субъект, 71-летний мужчина, который не отреагировал на стероиды, но отреагировал на лечение IVIg через 58 дней после начала заболевания. [ необходима цитата ]
Прогноз
Полное выздоровление наблюдается в 50–70% случаев, в диапазоне от 70 до 90% выздоровления с некоторой незначительной остаточной инвалидностью (обычно оцениваемой с использованием таких показателей, как mRS или EDSS ), среднее время выздоровления составляет от одного до шести месяцев. [15] Уровень смертности может достигать 5–10%. [15] [69] Более плохие результаты связаны с невосприимчивостью к стероидной терапии, необычно тяжелыми неврологическими симптомами или внезапным началом. У детей, как правило, более благоприятные результаты, чем у взрослых, а случаи, протекающие без лихорадки, как правило, имеют более плохие результаты. Последний эффект может быть обусловлен либо защитным эффектом лихорадки, либо тем, что диагностика и лечение проводятся быстрее при наличии лихорадки. [70]
ADEM может прогрессировать до рассеянного склероза. Он будет считаться рассеянным склерозом, если некоторые поражения появляются в разное время и в разных областях мозга [71]
Двигательные нарушения
Остаточные двигательные нарушения, по оценкам, сохраняются примерно в 8–30 % случаев, их тяжесть варьируется от легкой неуклюжести до атаксии и гемипареза . [29]
Нейрокогнитивный
Пациенты с демиелинизирующими заболеваниями, такими как рассеянный склероз, демонстрируют когнитивные дефициты даже при минимальной физической инвалидности. [72] Исследования показывают, что подобные эффекты наблюдаются после ОДЭМ, но что дефициты менее выражены, чем те, которые наблюдаются при рассеянном склерозе. Исследование шести детей с ОДЭМ (средний возраст на момент проявления 7,7 лет) было протестировано на ряд нейрокогнитивных тестов после в среднем 3,5 лет восстановления. [73] Все шесть детей показали нормальные результаты по большинству тестов, включая вербальный IQ и IQ производительности , но показали по крайней мере одно стандартное отклонение ниже возрастной нормы по крайней мере в одной когнитивной области, такой как комплексное внимание (один ребенок), кратковременная память (один ребенок) и интернализирующее поведение/ аффект (два ребенка). Групповые средние значения для каждой когнитивной области были в пределах одного стандартного отклонения возрастной нормы, что свидетельствует о том, что как группа они были нормальными. Эти дефициты были менее выраженными, чем те, которые наблюдались у детей аналогичного возраста с диагнозом рассеянный склероз. [74]
В другом исследовании сравнивали девятнадцать детей с историей ADEM, из которых 10 были в возрасте пяти лет или младше на тот момент (средний возраст 3,8 года, средний тест 3,9 года спустя), а девять были старше (средний возраст 7,7 года на момент ADEM, средний тест 2,2 года спустя) с девятнадцатью соответствующими контрольными группами. [75] Баллы по тестам IQ и успеваемость в учебе были ниже для группы с ранним началом ADEM (средний IQ 90) по сравнению с поздним началом (средний IQ 100) и контрольной группой (средний IQ 106), в то время как дети с поздним началом ADEM показали более низкие результаты по скорости вербальной обработки. Опять же, средние значения всех групп находились в пределах одного стандартного отклонения от контрольных, что означает, что, хотя эффекты были статистически надежными, дети в целом все еще находились в пределах нормы. Также было больше поведенческих проблем в группе с ранним началом, хотя есть некоторые предположения, что это может быть связано, по крайней мере частично, со стрессом госпитализации в молодом возрасте. [76] [77]
Исследовать
В настоящее время изучается связь между ADEM и анти-MOG-ассоциированным энцефаломиелитом . Предложена новая сущность под названием MOGDEM. [78]
Что касается моделей животных, то основная модель для РС — экспериментальный аутоиммунный энцефаломиелит (ЭАЭ) — также является моделью для ОДЭМ. [79] Будучи острым монофазным заболеванием, ЭАЭ гораздо больше похож на ОДЭМ, чем на РС. [80]
Смотрите также
Ссылки
- ^ Dale RC (апрель 2003 г.). «Острый рассеянный энцефаломиелит». Семинары по инфекционным заболеваниям у детей . 14 (2): 90–95 . doi :10.1053/spid.2003.127225. PMID 12881796.
- ^ Garg RK (январь 2003 г.). «Острый рассеянный энцефаломиелит». Postgraduate Medical Journal . 79 (927): 11– 17. doi :10.1136/pmj.79.927.11. PMC 1742586. PMID 12566545 .
- ^ Jones CT (ноябрь 2003 г.). «Детские аутоиммунные неврологические заболевания центральной нервной системы». Neurologic Clinics . 21 (4): 745– 64. doi :10.1016/S0733-8619(03)00007-0. PMID 14743647.
- ^ Huynh W, Cordato DJ, Kehdi E, Masters LT, Dedousis C (декабрь 2008 г.). «Поствакцинальный энцефаломиелит: обзор литературы и иллюстративный случай». Journal of Clinical Neuroscience . 15 (12): 1315– 22. doi :10.1016/j.jocn.2008.05.002. PMC 7125578. PMID 18976924 .
- ^ Rust RS (июнь 2000 г.). «Рассеянный склероз, острый рассеянный энцефаломиелит и связанные с ними состояния». Семинары по детской неврологии . 7 (2): 66– 90. doi :10.1053/pb.2000.6693. PMID 10914409.
- ^ ab Poser CM, Brinar VV (октябрь 2007 г.). «Распространенный энцефаломиелит и рассеянный склероз: два разных заболевания — критический обзор». Acta Neurologica Scandinavica . 116 (4): 201– 06. doi : 10.1111/j.1600-0404.2007.00902.x . PMID 17824894. S2CID 44411472.
- ^ Krupp LB, Banwell B, Tenembaum S (апрель 2007 г.). «Предложенные консенсусные определения для детского рассеянного склероза и связанных с ним расстройств» (PDF) . Neurology . 68 (16 Suppl 2): S7–12. doi :10.1212/01.wnl.0000259422.44235.a8. PMID 17438241. S2CID 26001350. Архивировано из оригинала (PDF) 9 февраля 2015 г.
- ^ ab Koelman DL, Chahin S, Mar SS, Venkatesan A, Hoganson GM, Yeshokumar AK и др. (май 2016 г.). «Острый рассеянный энцефаломиелит у 228 пациентов: ретроспективное многоцентровое исследование в США». Neurology . 86 (22): 2085– 93. doi :10.1212/WNL.00000000000002723. PMID 27164698. S2CID 20818721.
- ^ ab Leake JA, Albani S, Kao AS, Senac MO, Billman GF, Nespeca MP и др. (август 2004 г.). «Острый рассеянный энцефаломиелит у детей: эпидемиологические, клинические и лабораторные признаки». The Pediatric Infectious Disease Journal . 23 (8): 756– 64. doi :10.1097/01.inf.0000133048.75452.dd. PMID 15295226. S2CID 31668039.
- ^ Hynson JL, Kornberg AJ, Coleman LT, Shield L, Harvey AS, Kean MJ (май 2001 г.). «Клинические и нейрорадиологические особенности острого рассеянного энцефаломиелита у детей». Neurology . 56 (10): 1308– 12. doi :10.1212/WNL.56.10.1308. PMID 11376179. S2CID 23898511.
- ^ ab Anlar B, Basaran C, Kose G, Guven A, Haspolat S, Yakut A, et al. (Август 2003). «Острый рассеянный энцефаломиелит у детей: исход и прогноз». Neuropediatrics . 34 (4): 194–99 . doi :10.1055/s-2003-42208. PMID 12973660. S2CID 260242587.
- ^ abc Schwarz S, Mohr A, Knauth M, Wildemann B, Storch-Hagenlocher B (май 2001 г.). «Острый рассеянный энцефаломиелит: последующее исследование 40 взрослых пациентов». Neurology . 56 (10): 1313– 18. doi :10.1212/WNL.56.10.1313. PMID 11376180. S2CID 25391094.
- ^ ab Bhatt P, Bray L, Raju S, Dapaah-Siakwan F, Patel A, Chaudhari R, et al. (март 2019 г.). «Временные тенденции госпитализаций детей с острым рассеянным энцефаломиелитом в Соединенных Штатах: анализ с 2006 по 2014 год с использованием национальной стационарной выборки». Журнал педиатрии . 206 : 26–32.e1. doi : 10.1016/j.jpeds.2018.10.044. PMID 30528761. S2CID 54478510.
- ^ abcd Koelman DL, Mateen FJ (сентябрь 2015 г.). «Острый рассеянный энцефаломиелит: текущие противоречия в диагностике и результатах». Журнал неврологии . 262 (9): 2013– 24. doi : 10.1007/s00415-015-7694-7 . PMID 25761377. S2CID 26642207.
- ^ abc Menge T, Kieseier BC, Nessler S, Hemmer B, Hartung HP, Stüve O (июнь 2007 г.). «Острый рассеянный энцефаломиелит: острый удар по мозгу». Current Opinion in Neurology . 20 (3): 247– 54. doi :10.1097/WCO.0b013e3280f31b45. PMID 17495616. S2CID 14049476.
- ^ Wingerchuk DM (май 2003). «Постинфекционный энцефаломиелит». Current Neurology and Neuroscience Reports . 3 (3): 256– 64. doi :10.1007/s11910-003-0086-x. PMID 12691631. S2CID 453016.
- ^ Poser CM (май 2008). «Рассеянный склероз и рецидивирующий рассеянный энцефаломиелит — разные заболевания». Архивы неврологии . 65 (5): 674, ответ автора 674–75. doi :10.1001/archneur.65.5.674-a. PMID 18474749.
- ^ abc Dale RC, de Sousa C, Chong WK, Cox TC, Harding B, Neville BG (декабрь 2000 г.). «Острый рассеянный энцефаломиелит, многофазный рассеянный энцефаломиелит и рассеянный склероз у детей». Brain . 123 (12): 2407– 22. doi : 10.1093/brain/123.12.2407 . PMID 11099444.
- ^ ab Di Pauli F, Höftberger R, Reindl M, Beer R, Rhomberg P, Schanda K и др. (декабрь 2015 г.). "Молниеносный демиелинизирующий энцефаломиелит: выводы из исследований антител и нейропатологии". Neurology . 2 (6): e175. doi : 10.1212/NXI.0000000000000175 . PMC 4635550 . PMID 26587556.
- ^ abcde Tenembaum S, Chamoles N, Fejerman N (октябрь 2002 г.). «Острый рассеянный энцефаломиелит: долгосрочное последующее исследование 84 педиатрических пациентов». Neurology . 59 (8): 1224– 31. doi :10.1212/WNL.59.8.1224. PMID 12391351. S2CID 37405227.
- ^ Allmendinger A, Krauthamer A, Spektor V (2009). "Острый рассеянный энцефаломиелит". Диагностическая визуализация . Случай месяца. 31 (12): 10. Архивировано из оригинала 24 февраля 2011 г.
- ^ ab Manikanta AK, Pradeep GV, Pydi R, Chanumolu AR, Joy LA, Kancherla N (14 июня 2021 г.). «Острый рассеянный энцефаломиелит при COVID 19 — систематический обзор». Annals of the Romanian Society for Cell Biology . 25 (6): 11443–50 .
- ^ Нови Г., Росси Т., Педемонте Э., Сайтта Л., Ролла С., Роккатаглиата Л. и др. (сентябрь 2020 г.). «Острый рассеянный энцефаломиелит после заражения SARS-CoV-2». Неврология . 7 (5): е797. дои : 10.1212/NXI.0000000000000797. ПМК 7286650 . ПМИД 32482781.
- ^ Reindl M, Di Pauli F, Rostásy K, Berger T (август 2013 г.). «Спектр демиелинизирующих заболеваний, связанных с аутоантителами MOG». Nature Reviews. Neurology . 9 (8): 455– 61. doi :10.1038/nrneurol.2013.118. PMID 23797245. S2CID 7219279.
- ^ ab Weber MS, Derfuss T, Brück W (август 2018 г.). «Антитела к гликопротеину олигодендроцитов миелина, ассоциированные с демиелинизацией центральной нервной системы — новое заболевание?». JAMA Neurology . 75 (8): 909– 10. doi : 10.1001/jamaneurol.2018.1055. PMID 29913011. S2CID 49303770.
- ^ Камель МГ, Нам НТ, Хан НХ, Эль-Шабуни АЕ, Макрам А.М., Абд-Эльхай ФА и др. (Июнь 2017 г.). «Острый диссеминированный энцефаломиелит после лихорадки денге: отчет о случае и метаанализ». PLOS Neglected Tropical Diseases . 11 (6): e0005715. doi : 10.1371/journal.pntd.0005715 . PMC 5509372. PMID 28665957 .
- ^ Фишер DL, Дефрес S, Соломон T (март 2015 г.). «Коревой энцефалит». QJM . 108 (3): 177–82 . doi : 10.1093/qjmed/hcu113 . PMID 24865261.
- ↑ Образец I (8 июля 2020 г.). «Предупреждение о серьезных нарушениях мозга у людей с легкими симптомами коронавируса». The Guardian . ISSN 0261-3077 . Получено 8 июля 2020 г.
- ^ abc Tenembaum S, Chitnis T, Ness J, Hahn JS (апрель 2007 г.). "Острый рассеянный энцефаломиелит". Неврология . 68 (16 Suppl 2). Международная группа по изучению рассеянного склероза у детей: S23–36. doi : 10.1212/01.wnl.0000259404.51352.7f. PMID 17438235. S2CID 19893165.
- ^ ab Hemachudha T, Griffin DE, Johnson RT, Giffels JJ (январь 1988 г.). «Иммунологические исследования пациентов с хроническим энцефалитом, вызванным постконтактной вакциной против бешенства Semple». Неврология . 38 (1): 42– 44. doi :10.1212/WNL.38.1.42. PMID 2447520. S2CID 21992894.
- ^ Караали-Саврун Ф, Алтынташ А, Саип С, Шива А (ноябрь 2001 г.). «Миелит, связанный с вакциной против гепатита В?». Европейский журнал неврологии . 8 (6): 711–15 . doi :10.1046/j.1468-1331.2001.00290.x. PMID 11784358. S2CID 30784630.
- ^ Кания, Каролина; Амброзиус, Войцех; Токарз Купчик, Эльжбета; Козубский, Войцех (2021). «Острый рассеянный энцефаломиелит у пациента, вакцинированного против SARS-CoV-2». Анналы клинической и трансляционной неврологии . 8 (10): 2000–2003 . doi : 10.1002/acn3.51447. ISSN 2328-9503. ПМЦ 8528462 . ПМИД 34480527.
- ^ Huynh W, Cordato DJ, Kehdi E, Masters LT, Dedousis C (декабрь 2008 г.). «Поствакцинальный энцефаломиелит: обзор литературы и иллюстративный случай». Journal of Clinical Neuroscience . 15 (12): 1315– 22. doi :10.1016/j.jocn.2008.05.002. PMC 7125578. PMID 18976924 .
- ^ Rust RS (июнь 2000 г.). «Рассеянный склероз, острый рассеянный энцефаломиелит и связанные с ними состояния». Семинары по детской неврологии . 7 (2): 66– 90. doi :10.1053/pb.2000.6693. PMID 10914409.
- ^ Тенембаум, Сильвия Н. (2008). «Распространенный энцефаломиелит у детей». Клиническая неврология и нейрохирургия . 110 (9). Elsevier BV: 928– 938. doi :10.1016/j.clineuro.2007.12.018. ISSN 0303-8467. PMC 7116932. PMID 18272282 .
- ^ ab Hemachudha T, Griffin DE, Giffels JJ, Johnson RT, Moser AB, Phanuphak P (февраль 1987 г.). «Основной белок миелина как энцефалитоген при энцефаломиелите и полиневрите после вакцинации против бешенства». The New England Journal of Medicine . 316 (7): 369–74 . doi :10.1056/NEJM198702123160703. PMID 2433582.
- ^ Murthy JM (сентябрь 2002 г.). «Острый рассеянный энцефаломиелит». Neurology India . 50 (3): 238–43 . PMID 12391446.
- ^ ab Fenichel GM (август 1982 г.). «Неврологические осложнения иммунизации». Annals of Neurology . 12 (2): 119–28 . doi :10.1002/ana.410120202. PMID 6751212. S2CID 2352985.
- ^ Takahashi H, Pool V, Tsai TF, Chen RT (июль 2000 г.). «Неблагоприятные события после вакцинации против японского энцефалита: обзор данных пострегистрационного наблюдения из Японии и США. Рабочая группа VAERS». Вакцина . 18 (26): 2963– 69. doi :10.1016/S0264-410X(00)00111-0. PMID 10825597.
- ^ Турба А, Подагра О, Либау Р, Лион-Кан О, Буньо С, Иба-Зизен М.Т., Кабанис Е.А. (июль 1999 г.). «Энцефалит после вакцинации против гепатита В: рецидивирующий рассеянный энцефалит или рассеянный склероз?». Неврология . 53 (2): 396–401 . doi :10.1212/WNL.53.2.396. PMID 10430433. S2CID 25061061.
- ^ Sejvar JJ, Labutta RJ, Chapman LE, Grabenstein JD, Iskander J, Lane JM (декабрь 2005 г.). «Неврологические побочные эффекты, связанные с вакцинацией против оспы в Соединенных Штатах, 2002–2004 гг.». JAMA . 294 (21): 2744–50 . doi :10.1001/jama.294.21.2744. PMID 16333010.
- ^ Озава Х., Нома С., Ёсида И., Секин Х., Хашимото Т. (август 2000 г.). «Острый рассеянный энцефаломиелит, связанный с вакциной против полиомиелита». Детская неврология . 23 (2): 177–79 . doi :10.1016/S0887-8994(00)00167-3. PMID 11020647.
- ^ Stratton KR, Howe CJ, Johnston Jr RB, et al. (Комитет по безопасности вакцин Института медицины (США)) (1994). Неблагоприятные события, связанные с детскими вакцинами: доказательства причинности. The National Academies Press. стр. 125–26 . doi :10.17226/2138. ISBN 978-0-309-07496-4. PMID 25144097 . Получено 6 декабря 2015 г. .
- ^ Gibbons JL, Miller HG, Stanton JB (октябрь 1956 г.). «Параинфекционный энцефаломиелит и родственные синдромы; критический обзор неврологических осложнений некоторых специфических лихорадок». The Quarterly Journal of Medicine . 25 (100): 427–505 . PMID 13379602.
- ^ Cole J, Evans E, Mwangi M, Mar S (ноябрь 2019 г.). «Острый рассеянный энцефаломиелит у детей: обновленный обзор на основе современных диагностических критериев». Детская неврология . 100 : 26–34 . doi :10.1016/j.pediatrneurol.2019.06.017. PMID 31371120. S2CID 198267007.
- ^ Tenembaum S, Chitnis T, Ness J, Hahn JS (апрель 2007 г.). «Острый рассеянный энцефаломиелит». Neurology . 68 (16 Suppl 2): S23–36. doi :10.1212/01.wnl.0000259404.51352.7f. PMID 17438235. S2CID 19893165.
- ^ Wingerchuk DM, Lucchinetti CF (июнь 2007 г.). «Сравнительный иммунопатогенез острого рассеянного энцефаломиелита, оптического нейромиелита и рассеянного склероза». Current Opinion in Neurology . 20 (3): 343–50 . doi :10.1097/WCO.0b013e3280be58d8. PMID 17495631. S2CID 17386506.
- ^ Weinshenker B, Miller D (1999). «Рассеянный склероз: одно заболевание или много?». В Siva A, Kesselring J, Thompson A (ред.). Frontiers in multiple sclerosis . London: Dunitz. стр. 37–46 . ISBN 978-1-85317-506-0.
- ^ Hartung HP, Grossman RI (май 2001 г.). «ОРЭМ: отдельное заболевание или часть спектра рассеянного склероза?». Неврология . 56 (10): 1257– 60. doi :10.1212/WNL.56.10.1257. PMID 11376169. S2CID 219199163.
- ^ Krupp LB, Banwell B, Tenembaum S, et al. (Международная группа по изучению рассеянного склероза у детей) (апрель 2007 г.). «Предложенные на основе консенсуса определения рассеянного склероза у детей и связанных с ним расстройств». Neurology . 68 (16 Suppl 2): S7–12. doi :10.1212/01.wnl.0000259422.44235.a8. PMID 17438241. S2CID 26001350.
- ^ ab Lassmann H (февраль 2010 г.). «Острый рассеянный энцефаломиелит и рассеянный склероз». Brain . 133 (Pt 2): 317–19 . doi : 10.1093/brain/awp342 . PMID 20129937.
- ^ McDonald WI , Compston A , Edan G, Goodkin D, Hartung HP, Lublin FD и др. (Июль 2001 г.). «Рекомендуемые диагностические критерии рассеянного склероза: рекомендации Международной группы по диагностике рассеянного склероза». Annals of Neurology . 50 (1): 121–27 . CiteSeerX 10.1.1.466.5368 . doi :10.1002/ana.1032. PMID 11456302. S2CID 13870943.
- ^ ab Young NP, Weinshenker BG, Parisi JE, Scheithauer B, Giannini C, Roemer SF и др. (февраль 2010 г.). «Перивенная демиелинизация: связь с клинически определенным острым рассеянным энцефаломиелитом и сравнение с патологически подтвержденным рассеянным склерозом». Brain . 133 (Pt 2): 333–48 . doi : 10.1093/brain/awp321 . PMC 2822631 . PMID 20129932.
- ^ Young NP, Weinshenker BG, Lucchinetti CF (февраль 2008 г.). «Острый рассеянный энцефаломиелит: современное понимание и противоречия». Семинары по неврологии . 28 (1): 84–94 . doi : 10.1055/s-2007-1019130 . PMID 18256989.
- ^ ab Guenther AD, Munoz DG (2013). «Бляшковидная демиелинизация при остром рассеянном энцефаломиелите (ADEM) – отчет о вскрытии». Клиническая невропатология . 32 (6): 486–91 . doi :10.5414/NP300634. PMID 23863345.
- ^ Lu Z, Zhang B, Qiu W, Kang Z, Shen L, Long Y и др. (2011). «Сравнительные поражения ствола мозга на МРТ при остром рассеянном энцефаломиелите, оптическом нейромиелите и рассеянном склерозе». PLOS ONE . 6 (8): e22766. Bibcode :2011PLoSO...622766L. doi : 10.1371/journal.pone.0022766 . PMC 3154259 . PMID 21853047.
- ^ Baumann M, Hennes EM, Schanda K, Karenfort M, Bajer-Kornek B, Diepold K и др. (Май 2015 г.). «OP65–3006: Клинические характеристики и нейрорадиологические данные у детей с многофазным демиелинизирующим энцефаломиелитом и антителами MOG». Европейский журнал детской неврологии . Тезисы 11-го конгресса EPNS. 19 (приложение 1): S21. doi :10.1016/S1090-3798(15)30066-0.
- ^ Baumann M, Hennes EM, Schanda K, Karenfort M, Kornek B, Seidl R и др. (декабрь 2016 г.). «Дети с многофазным рассеянным энцефаломиелитом и антителами к миелиновому олигодендроцитарному гликопротеину (MOG): расширение спектра заболеваний, положительных по антителам к MOG». Рассеянный склероз . 22 (14): 1821– 29. doi : 10.1177/1352458516631038. PMID 26869530. S2CID 30428892.
- ^ ab Davies NW, Sharief MK, Howard RS (июль 2006 г.). «Инфекционно-ассоциированные энцефалопатии: их исследование, диагностика и лечение». Журнал неврологии . 253 (7): 833–45 . doi : 10.1007/s00415-006-0092-4 . PMID 16715200. S2CID 26350300.
- ^ ab Stone MJ, Hawkins CP (2007). «Медицинский обзор энцефалита». Нейропсихологическая реабилитация . 17 ( 4– 5): 429– 49. doi : 10.1080/09602010601069430. PMID 17676529. S2CID 24249705.
- ^ ab Archer H, Wall R (февраль 2003 г.). «Острая геморрагическая лейкоэнцефалопатия: два отчета о случаях и обзор литературы». The Journal of Infection . 46 (2): 133–37 . doi :10.1053/jinf.2002.1096. PMID 12634076.
- ^ Венугопал В., Хайдер М. (2013). «Первый случай острого геморрагического лейкоэнцефалита после заражения Plasmodium vivax». Индийский журнал медицинской микробиологии . 31 (1): 79– 81. doi : 10.4103/0255-0857.108736 . PMID 23508437.
- ^ Yildiz Ö, Pul R, Raab P, Hartmann C, Skripuletz T, Stangel M (сентябрь 2015 г.). «Острый геморрагический лейкоэнцефалит (синдром Вестона-Херста) у пациента с рецидивирующе-ремиттирующим рассеянным склерозом». Journal of Neuroinflammation . 12 (1): 175. doi : 10.1186/s12974-015-0398-1 . PMC 4574135 . PMID 26376717.
- ^ Мондия М.В., Рейес Н.Г., Эспириту А.И., Паскуаль В.Дж.Л. (сентябрь 2019 г.). «Острый геморрагический лейкоэнцефалит Уэстона Херста, вторичный по отношению к герпетическому энцефалиту, протекающий как эпилептический статус: описание случая и обзор литературы». Журнал клинической неврологии . 67 : 265–70 . doi :10.1016/j.jocn.2019.06.020. PMID 31239199. S2CID 195261409.
- ^ abc Shahar E, Andraus J, Savitzki D, Pilar G, Zelnik N (ноябрь 2002 г.). «Исход тяжелого энцефаломиелита у детей: эффект высоких доз метилпреднизолона и иммуноглобулинов». Журнал детской неврологии . 17 (11): 810– 14. doi : 10.1177/08830738020170111001. PMID 12585719. S2CID 25519230.
- ^ аб Равалья С., Пикколо Г., Черони М., Франчотта Д., Пикьеккио А., Бастианелло С. и др. (ноябрь 2007 г.). «Тяжелый стероидрезистентный постинфекционный энцефаломиелит: общие характеристики и эффекты внутривенных иммуноглобулинов». Журнал неврологии . 254 (11): 1518– 23. doi : 10.1007/s00415-007-0561-4. PMID 17965959. S2CID 21922460.
- ^ Straussberg R, Schonfeld T, Weitz R, Karmazyn B, Harel L (февраль 2001 г.). «Улучшение атипичного острого рассеянного энцефаломиелита с помощью стероидов и внутривенных иммуноглобулинов». Детская неврология . 24 (2): 139– 43. doi :10.1016/S0887-8994(00)00229-0. PMID 11275464.
- ^ Feasby T, Banwell B, Benstead T, Bril V, Brouwers M, Freedman M и др. (апрель 2007 г.). «Руководство по использованию внутривенного иммуноглобулина при неврологических заболеваниях». Transfusion Medicine Reviews . 21 (2 Suppl 1): S57–107. doi :10.1016/j.tmrv.2007.01.002. PMID 17397768.
- ^ Камель МГ, Нам НТ, Хан НХ, Эль-Шабуни АЕ, Макрам А.М., Абд-Эльхай ФА и др. (Июнь 2017 г.). «Острый диссеминированный энцефаломиелит после лихорадки денге: отчет о случае и метаанализ». PLOS Neglected Tropical Diseases . 11 (6): e0005715. doi : 10.1371/journal.pntd.0005715 . PMC 5509372. PMID 28665957 .
- ^ Lin CH, Jeng JS, Hsieh ST, Yip PK, Wu RM (февраль 2007 г.). «Острый рассеянный энцефаломиелит: последующее исследование на Тайване». Журнал неврологии, нейрохирургии и психиатрии . 78 (2): 162– 67. doi :10.1136/jnnp.2005.084194. PMC 2077670. PMID 17028121 .
- ^ Malo-Pion C, Lambert R, Décarie JC, Turpin S (февраль 2018 г.). «Визуализация приобретенного демиелинизирующего синдрома с помощью ПЭТ/КТ с 18F-ФДГ». Клиническая ядерная медицина . 43 (2): 103– 05. doi :10.1097/RLU.00000000000001916. PMID 29215409.
- ^ Foong J, Rozewicz L, Quaghebeur G, Davie CA, Kartsounis LD, Thompson AJ и др. (январь 1997 г.). «Исполнительная функция при рассеянном склерозе. Роль патологии лобной доли». Brain . 120 (1): 15–26 . doi : 10.1093/brain/120.1.15 . PMID 9055794.
- ^ Hahn CD, Miles BS, MacGregor DL, Blaser SI, Banwell BL, Hetherington CR (август 2003 г.). «Нейрокогнитивный исход после острого рассеянного энцефаломиелита». Детская неврология . 29 (2): 117– 23. doi :10.1016/S0887-8994(03)00143-7. PMID 14580654.
- ^ Banwell BL, Anderson PE (март 2005 г.). «Когнитивное бремя рассеянного склероза у детей». Neurology . 64 (5): 891– 94. doi :10.1212/01.WNL.0000152896.35341.51. PMID 15753431. S2CID 6532050.
- ^ Jacobs RK, Anderson VA, Neale JL, Shield LK, Kornberg AJ (сентябрь 2004 г.). «Нейропсихологический исход после острого рассеянного энцефаломиелита: влияние возраста на начало заболевания». Детская неврология . 31 (3): 191–97 . doi :10.1016/j.pediatrneurol.2004.03.008. PMID 15351018.
- ^ Дуглас Дж. В. (август 1975 г.). «Ранние госпитализации и поздние нарушения поведения и обучения». Developmental Medicine and Child Neurology . 17 (4): 456–80 . doi :10.1111/j.1469-8749.1975.tb03497.x. PMID 1158052. S2CID 19270009.
- ^ Daviss WB, Racusin R, Fleischer A, Mooney D, Ford JD, McHugo GJ (май 2000 г.). «Симптоматология острого стрессового расстройства во время госпитализации по поводу детской травмы». Журнал Американской академии детской и подростковой психиатрии . 39 (5): 569–75 . doi :10.1097/00004583-200005000-00010. PMID 10802974.
- ^ Misu T, Fujihara K (февраль 2019 г.). «Спектр нейромиелита оптического и диссеминированный энцефаломиелит, связанный с антителами к гликопротеину миелина олигодендроцитов». Клиническая и экспериментальная нейроиммунология . 10 (1): 9–17 . doi :10.1111/cen3.12491. S2CID 59566930.
- ^ Rivers TM, Schwentker FF (апрель 1935 г.). «Энцефаломиелит, сопровождающийся разрушением миелина, экспериментально вызванный у обезьян». Журнал экспериментальной медицины . 61 (5): 689– 702. doi :10.1084/jem.61.5.689. PMC 2133246. PMID 19870385 .
- ^ Шрирам С., Штайнер И. (декабрь 2005 г.). «Экспериментальный аллергический энцефаломиелит: обманчивая модель рассеянного склероза». Annals of Neurology . 58 (6): 939– 45. doi : 10.1002/ana.20743 . PMID 16315280. S2CID 12141651.
Внешние ссылки
- Острый рассеянный энцефаломиелит в Отделении редких заболеваний Национального института здравоохранения
- Острый рассеянный энцефаломиелит в NINDS
- Острый рассеянный энцефаломиелит, редкая нейроиммунная ассоциация Сигела
- Информация для родителей об остром рассеянном энцефаломиелите, Больница Грейт-Ормонд-стрит