Карцинома

| Карцинома | |
|---|---|
 | |
| Микрофотография первичной мелкоклеточной карциномы легкого , типа карциномы. Сгруппированные раковые клетки состоят в основном из ядра (фиолетового); у них есть только скудный ободок цитоплазмы . Окружающие бледно-окрашенные, дискообразные клетки являются эритроцитами . Образец цитопатологии . Полевое окрашивание . | |
| Специальность | Онкология |
Карцинома — это злокачественное новообразование, которое развивается из эпителиальных клеток . [1] В частности, карцинома — это рак , который начинается в ткани, выстилающей внутреннюю или внешнюю поверхность тела, и возникает из клеток, возникающих в энтодермальном , мезодермальном [2] или эктодермальном зародышевом слое во время эмбриогенеза . [3]
Карциномы возникают, когда ДНК клетки повреждается или изменяется , и клетка начинает бесконтрольно расти и становится злокачественной . Это от греческого : καρκίνωμα , романизированного : karkinoma , буквально «язва, рана, рак» (само по себе происходит от karkinos , что означает краб ). [4]
Классификация
По состоянию на 2004 год не было разработано и принято в научном сообществе простой и всеобъемлющей системы классификации. [5] Однако традиционно злокачественные новообразования обычно классифицировались по различным типам с использованием комбинации критериев, включая: [6]
Тип клеток, из которых они берут начало, а именно:
- Эпителиальные клетки ⇨ карцинома
- Негемопоэтические мезенхимальные клетки ⇨ саркома
- Гемопоэтические клетки
- Клетки, полученные из костного мозга , которые обычно созревают в кровотоке ⇨ лейкемия
- Клетки, полученные из костного мозга, которые обычно созревают в лимфатической системе ⇨ лимфома
- Зародышевые клетки ⇨ герминома
Другие критерии, которые играют роль, включают:
- Степень, в которой злокачественные клетки напоминают свои нормальные, нетрансформированные аналоги
- Внешний вид местной ткани и стромальной архитектуры
- Анатомическое место, из которого возникают опухоли
- Генетические, эпигенетические и молекулярные особенности
Гистологические типы



- Аденокарцинома ( адено = железа )
- Относится к карциноме, характеризующейся микроскопической цитологией железистой ткани, тканевой архитектурой и/или молекулярными продуктами, связанными с железами, например, муцином .
- Плоскоклеточная карцинома
- Относится к карциноме с наблюдаемыми признаками и характеристиками, указывающими на плоскоклеточную дифференцировку (межклеточные мостики, ороговение, плоскоклеточные жемчужины).
- Аденосквамозная карцинома
- Относится к смешанной опухоли, содержащей как аденокарциному, так и плоскоклеточный рак, при этом каждый из этих типов клеток составляет не менее 10% объема опухоли.
- Анапластическая карцинома
- Относится к гетерогенной группе высокодифференцированных карцином, которые содержат клетки, не имеющие явных гистологических или цитологических признаков какой-либо более специфически дифференцированной опухоли . Эти опухоли называются анапластическими или недифференцированными карциномами.
- Крупноклеточная карцинома
- Состоит из крупных, однообразных клеток округлой или явно полигональной формы с обильной цитоплазмой .
- Мелкоклеточная карцинома
- Клетки обычно круглые и менее чем в три раза больше диаметра покоящегося лимфоцита и с небольшим количеством очевидной цитоплазмы. Иногда мелкоклеточные злокачественные опухоли могут сами иметь значительные компоненты слегка полигональных и/или веретенообразных клеток. [8]
Существует большое количество редких подтипов анапластической, недифференцированной карциномы. Некоторые из наиболее известных включают поражения, содержащие псевдосаркоматозные компоненты : веретеноклеточная карцинома (содержащая удлиненные клетки, напоминающие рак соединительной ткани), гигантоклеточная карцинома (содержащая огромные, причудливые, многоядерные клетки) и саркоматоидная карцинома (смесь веретеноклеточной и гигантоклеточной карциномы). Плеоморфная карцинома содержит веретеноклеточные и/или гигантоклеточные компоненты, а также не менее 10% компонентов клеток, характерных для более высокодифференцированных типов (т. е. аденокарцинома и/или плоскоклеточная карцинома). Очень редко опухоли могут содержать отдельные компоненты, напоминающие как карциному, так и истинную саркому , включая карциносаркому и легочную бластому . [8] История курения сигарет является наиболее распространенной причиной крупноклеточной карциномы.
- Аденосквамозная карцинома с железистыми элементами слева и плоскоклеточными элементами справа.
- Анапластические опухолевые клетки.
- Крупноклеточная карцинома.
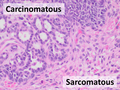
- Карциносаркома , имеющая смешанные карциноматозные и саркоматозные элементы
Карцинома неизвестной первичной локализации
Термин «карцинома» также стал охватывать злокачественные опухоли, состоящие из трансформированных клеток , происхождение или линия развития которых неизвестны (см. рак неизвестного первичного происхождения ; CUP), но обладающие определенными специфическими молекулярными, клеточными и гистологическими характеристиками, типичными для эпителиальных клеток. Это может включать производство одной или нескольких форм цитокератина или других промежуточных филаментов , межклеточных мостиковых структур, кератиновых жемчужин и/или тканевых архитектурных мотивов, таких как стратификация или псевдостратификация. [5] [6]
Код МКБ-10
- (8010-8045) Эпителиальные новообразования , БДУ
- (8050-8080) Плоскоклеточные новообразования
- (M8070/3) Плоскоклеточная карцинома , БДУ
- (8090-8110) Базальноклеточные новообразования
- (M8090/3) Базальноклеточная карцинома , БДУ
- (8120-8130) Переходно-клеточные карциномы
- (8140-8380) Аденокарциномы
- (M8140/3) Аденокарцинома , БДУ
- (M8142/3) Пластический линит
- (M8155/3) Випома
- (M8160/3) Холангиокарцинома
- (M8170/3) Гепатоцеллюлярная карцинома , БДУ
- (M8200/3) Аденоидно-кистозная карцинома
- (M8312/3) Почечно-клеточный рак
- (M8312/3) Опухоль Гравитца
- (8390-8420) Опухоли придатков и кожи
- (8430-8439) Мукоэпидермоидные новообразования
- (8440-8490) Кистозные , муцинозные и серозные новообразования
- (8500-8540) Протоковые, дольковые и медуллярные новообразования
- (8550-8559) Ацинарноклеточные новообразования
- (8560-8580) Сложные эпителиальные новообразования
КарциномаНа месте
Термин «карцинома in situ» (или CIS) обозначает клетки, которые значительно аномальны , но не являются раковыми. [9] Таким образом, они, как правило, не являются карциномами. [10]
Патогенез
Рак возникает, когда одна клетка-предшественник накапливает мутации и другие изменения в ДНК , гистонах и других биохимических соединениях, которые составляют геном клетки . Геном клетки контролирует структуру биохимических компонентов клетки, биохимические реакции, происходящие внутри клетки, и биологические взаимодействия этой клетки с другими клетками. Определенные комбинации мутаций в данной клетке-предшественнике в конечном итоге приводят к тому, что эта клетка (также называемая раковой стволовой клеткой) проявляет ряд аномальных, злокачественных клеточных свойств, которые, взятые вместе, считаются характерными для рака, включая:
- способность продолжать делиться бесконечно, производя экспоненциально (или почти экспоненциально) увеличивающееся количество новых злокачественных раковых «дочерних клеток» (неконтролируемый митоз );
- способность проникать через нормальные поверхности и барьеры тела, а также проникать в близлежащие структуры и ткани тела или проходить сквозь них (локальная инвазивность);
- способность распространяться на другие участки тела ( метастазировать ) путем проникновения или проникновения в лимфатические сосуды (региональное метастазирование) и/или кровеносные сосуды (отдалённое метастазирование). [11]
Если этот процесс непрерывного роста, локального вторжения и регионального и отдаленного метастазирования не остановить с помощью комбинации стимуляции иммунологической защиты и медицинского лечения, результатом будет то, что хозяин будет иметь постоянно увеличивающуюся нагрузку опухолевых клеток по всему телу. В конце концов, нагрузка опухоли все больше мешает нормальным биохимическим функциям, выполняемым органами хозяина , и в конечном итоге наступает смерть .
Карцинома — это всего лишь одна из форм рака, состоящая из клеток, которые приобрели цитологический вид, гистологическую архитектуру или молекулярные характеристики эпителиальных клеток. [5] [6] Стволовая клетка-предшественник карциномы может быть образована из любого из ряда онкогенных комбинаций мутаций в тотипотентной клетке, [12] мультипотентной клетке, [12] или зрелой дифференцированной клетке. [13 ]
Метастатическая карцинома
Метастатическая карцинома – это рак , способный расти в местах, удаленных от первичного места возникновения; таким образом, распространение на кожу может произойти при любом злокачественном новообразовании , и эти инфильтраты могут быть результатом прямого проникновения в кожу из подлежащих опухолей, могут распространяться лимфатическим или гематогенным путем или могут быть введены в результате терапевтических процедур. [14] : 628–9
Мутация
Полное секвенирование генома установило частоту мутаций для всех человеческих геномов. Частота мутаций во всем геноме между поколениями для людей (от родителя к ребенку) составляет около 70 новых мутаций на поколение. [15]
Однако карциномы имеют гораздо более высокую частоту мутаций. Конкретная частота зависит от типа ткани, наличия дефицита репарации несоответствий ДНК и воздействия агентов, повреждающих ДНК, таких как компоненты табачного дыма. Туна и Амос суммировали частоты мутаций на мегабазу (Мб) в некоторых карциномах [16] , как показано в таблице (вместе с указанными частотами мутаций на геном).
| Тип ячейки | Частота мутаций | |
|---|---|---|
| На мегабазу | По диплоидному геному | |
| Зародышевая линия | 0,023 | 70 |
| рак простаты | 0.9 | 5,400 |
| Колоректальная карцинома | ~5 | ~30,000 |
| Микросателлитный стабильный (MSS) рак толстой кишки | 2.8 | 16,800 |
| Микросателлитно-нестабильный (MSI) рак толстой кишки (дефицит репарации несоответствия) | 47 | 282,000 |
| Гепатоцеллюлярная карцинома | 4.2 | 25,200 |
| Рак молочной железы | 1,18–1,66 | 7080–9960 |
| Рак легких | 17.7 | 106,200 |
| Мелкоклеточный рак легкого | 7.4 | 44,400 |
| Немелкоклеточный рак легких (курильщики) | 10.5 | 63,000 |
| Немелкоклеточный рак легких (никогда не курившие) | 0,6 | 3,600 |
| Аденокарцинома легких (курильщики) | 9.8 | 58,500 |
| Аденокарцинома легких (никогда не курившие) | 1.7 | 10,200 |
Причина мутаций
Вероятной основной причиной мутаций при карциномах является повреждение ДНК. [ требуется цитата ] Например, в случае рака легких повреждение ДНК вызывается агентами экзогенного генотоксичного табачного дыма (например , акролеином , формальдегидом , акрилонитрилом , 1,3-бутадиеном , ацетальдегидом , этиленоксидом и изопреном ). [17] Эндогенные (метаболически вызванные) повреждения ДНК также очень часты, в среднем более 60 000 раз в день в геномах человеческих клеток. [ требуется цитата ] Внешне и эндогенно вызванные повреждения могут быть преобразованы в мутации из-за неточного синтеза транслезии или неточного восстановления ДНК (например, из -за негомологичного соединения концов ).
Высокая частота
Высокая частота мутаций в общем геноме в пределах карцином предполагает, что часто раннее канцерогенное изменение может быть связано с дефицитом репарации ДНК. Например, частота мутаций существенно увеличивается (иногда в 100 раз) в клетках, дефектных в репарации несоответствий ДНК . [18]
Дефицит репарации ДНК сам по себе может позволить повреждениям ДНК накапливаться, а подверженный ошибкам синтез транслезии после некоторых из этих повреждений может привести к мутациям. Кроме того, неправильное восстановление этих накопленных повреждений ДНК может привести к эпигенетическим изменениям или эпимутациям . Хотя мутация или эпимутация в гене репарации ДНК сами по себе не дают селективного преимущества, такой дефект репарации может переноситься в качестве пассажира в клетке, когда клетка приобретает дополнительную мутацию/эпимутацию, которая действительно обеспечивает пролиферативное преимущество. Такие клетки, как с пролиферативными преимуществами, так и с одним или несколькими дефектами репарации ДНК (вызывающими очень высокую скорость мутаций), вероятно, приводят к высокой частоте общих геномных мутаций, наблюдаемых в карциномах.
восстановление ДНК
В соматических клетках дефициты репарации ДНК иногда возникают из-за мутаций в генах репарации ДНК, но гораздо чаще они вызваны эпигенетическим снижением экспрессии генов репарации ДНК. Так, в последовательности из 113 колоректальных карцином только четыре имели соматические миссенс-мутации в гене репарации ДНК MGMT , в то время как большинство этих раков имели сниженную экспрессию белка MGMT из-за метилирования промоутерной области MGMT . [19]
Диагноз
Карциномы можно окончательно диагностировать с помощью биопсии , включая тонкоигольную аспирационную биопсию (FNA), толстоигольную биопсию или субтотальное удаление одного узла. [20] Затем необходимо провести микроскопическое исследование патологом для определения молекулярных, клеточных или тканевых архитектурных характеристик эпителиальных клеток.
Типы
- Оральный: большинство видов рака полости рта — это плоскоклеточный рак.
- Легкие: Карцинома составляет более 98% всех случаев рака легких .
- Грудь: Почти все виды рака молочной железы представляют собой протоковую карциному .
- Простата: Наиболее распространенной формой рака предстательной железы является аденокарцинома.
- Толстая и прямая кишка: почти все злокачественные новообразования толстой и прямой кишки представляют собой либо аденокарциному, либо плоскоклеточный рак.
- Поджелудочная железа: Карцинома поджелудочной железы почти всегда относится к типу аденокарциномы и является высокосмертельной.
- Яичники: Одна из самых смертельных форм из-за позднего обнаружения. [21]
Некоторые виды карциномы названы по названию предполагаемой клетки, из которой они произошли (например, гепатоцеллюлярная карцинома , почечноклеточная карцинома ).
Постановка
Стадирование карциномы относится к процессу объединения физического/клинического обследования, патологического анализа клеток и тканей, хирургических методов, лабораторных тестов и исследований визуализации в логической последовательности для получения информации о размере новообразования и степени его инвазии и метастазирования . Стадия карциномы является переменной, которая наиболее последовательно и тесно связана с прогнозом злокачественности.
Стадии карцином обычно обозначаются римскими цифрами. В большинстве классификаций стадии I и II подтверждаются, когда опухоль оказывается небольшой и/или распространяется только на местные структуры. Стадии III карцином обычно обнаруживаются с распространением на региональные лимфатические узлы, ткани и/или структуры органов, в то время как опухоли стадии IV уже метастазируют через кровь в отдаленные места, ткани или органы.
В некоторых типах карцином стадия 0 используется для описания карциномы in situ и скрытых карцином, которые можно обнаружить только при исследовании мокроты на наличие злокачественных клеток (при карциномах легких ).
В более современных системах стадирования подстадии (a, b, c) используются все чаще для более точного определения групп пациентов со схожим прогнозом или вариантами лечения.
Критерии стадирования могут существенно различаться в зависимости от системы органов, в которых возникает опухоль. Например, система стадирования рака толстой кишки [22] и рака мочевого пузыря [23] основана на глубине инвазии, стадирование рака молочной железы больше зависит от размера опухоли, а при раке почки стадирование основано как на размере опухоли, так и на глубине инвазии опухоли в почечный синус. Карцинома легкого имеет более сложную систему стадирования, учитывающую ряд размеров и анатомических переменных. [24]
Чаще всего используются системы TNM UICC/AJCC . [ необходимо разъяснение ] [25] Однако для некоторых распространенных опухолей по- прежнему используются классические методы стадирования (например, классификация Дьюкса для рака толстой кишки ).
Оценка
Классификация карцином подразумевает использование критериев, предназначенных для полуколичественной оценки степени клеточной и тканевой зрелости, наблюдаемой в трансформированных клетках, по сравнению с внешним видом нормальной исходной эпителиальной ткани, из которой произошла карцинома.
Классификация карциномы чаще всего проводится после того, как лечащий врач и/или хирург получает образец предполагаемой опухолевой ткани с помощью хирургической резекции , игольной или хирургической биопсии , прямого промывания или чистки опухолевой ткани, цитопатологии мокроты и т. д. Затем патолог исследует опухоль и ее строму , возможно, используя окрашивание , иммуногистохимию , проточную цитометрию или другие методы. Наконец, патолог классифицирует опухоль полуколичественно в одну из трех или четырех степеней, включая:
- Степень 1, или хорошо дифференцированная: наблюдается близкое или очень близкое сходство с нормальной родительской тканью, а опухолевые клетки легко идентифицируются и классифицируются как конкретная злокачественная гистологическая единица;
- Степень 2, или умеренно дифференцированная: наблюдается значительное сходство с родительскими клетками и тканями, но обычно можно увидеть аномалии, а более сложные структуры не особенно хорошо сформированы;
- Степень 3, или плохо дифференцированная: между злокачественной тканью и нормальной исходной тканью очень мало сходства, аномалии очевидны, а более сложные архитектурные особенности обычно рудиментарны или примитивны;
- Степень 4, или недифференцированная карцинома: эти карциномы не имеют существенного сходства с соответствующими родительскими клетками и тканями, без видимого образования желез, протоков, мостиков, стратифицированных слоев, кератиновых жемчужин или других заметных характеристик, соответствующих более высокодифференцированной неоплазме.
Хотя существует определенная и убедительная статистическая корреляция между степенью карциномы и прогнозом опухоли для некоторых типов опухолей и мест происхождения, сила этой связи может быть весьма изменчивой. Однако можно утверждать в целом, что чем выше степень поражения, тем хуже его прогноз. [26] [27]
Эпидемиология
Хотя рак обычно считается болезнью старости, у детей он тоже может развиться. [28] В отличие от взрослых, карциномы у детей встречаются исключительно редко. Менее 1% диагнозов карциномы приходится на детей. [29]
Два самых больших фактора риска развития карциномы яичников — возраст и семейный анамнез. [30]
Ссылки
- ^ Киркхэм Н., Лемуан Н. Р. (2001). Прогресс в патологии. Лондон: Greenwich Medical Media. стр. 52. ISBN 9781841100500.
- ^ Weinberg RA (24 мая 2013 г.). Биология рака (Второе издание). Нью-Йорк. ISBN 9780815345282. OCLC 841051175.
{{cite book}}: CS1 maint: отсутствует местоположение издателя ( ссылка ) - ^ "Определение карциномы". Архивировано из оригинала 10 октября 2012 года . Получено 27 января 2014 года .
- ^ Оксфордский словарь английского языка , 3-е издание, с.
- ^ abc Berman JJ (март 2004 г.). «Классификация опухолей: молекулярный анализ встречает Аристотеля». BMC Cancer . 4 (1): 10. doi : 10.1186/1471-2407-4-10 . PMC 415552 . PMID 15113444.
- ^ abc Berman JJ (ноябрь 2004 г.). "Таксономия опухолей для классификации неоплазм по линиям развития". BMC Cancer . 4 (1): 88. doi : 10.1186/1471-2407-4-88 . PMC 535937 . PMID 15571625.
- ^ Изображение Микаэля Хэггстрема, доктора медицины. Источник данных: Кэролайн И. М. Андервуд, доктор медицины, Кэролин Гласс, доктор медицины, доктор философии. «Легкое — мелкоклеточная карцинома». Очерки патологии .
{{cite web}}: CS1 maint: несколько имен: список авторов ( ссылка )Последнее обновление автора: 20 сентября 2022 г. - ^ ab Travis WD, Brambilla E, Muller-Hermelink HK, Harris CC, ред. (2004). Патология и генетика опухолей легких, плевры, тимуса и сердца (PDF) . Классификация опухолей Всемирной организации здравоохранения. Лион: IARC Press. ISBN 978-92-832-2418-1. Архивировано из оригинала (PDF) 23 августа 2009 . Получено 27 января 2014 .
- ^ Чанг А. (2007). Онкология: подход, основанный на фактических данных. Springer. стр. 162. ISBN 9780387310565.
- ^ Looijenga LH, Hersmus R, de Leeuw BH, Stoop H, Cools M, Oosterhuis JW и др. (апрель 2010 г.). «Опухоли гонад и DSD». Лучшие практики и исследования. Клиническая эндокринология и обмен веществ . 24 (2): 291–310 . doi :10.1016/j.beem.2009.10.002. ПМИД 20541153.
- ^ "Карцинома". Академический словарь по науке и технике.
{{cite journal}}: Цитировать журнал требует|journal=( помощь ) - ^ ab Vassilev A, DePamphilis ML (январь 2017 г.). «Связи между репликацией ДНК, стволовыми клетками и раком». Genes . 8 (2): 45. doi : 10.3390/genes8020045 . PMC 5333035 . PMID 28125050.
- ^ Anandakrishnan R, Varghese RT, Kinney NA, Garner HR (март 2019 г.). «Оценка количества генетических мутаций (хитов), необходимых для канцерогенеза, на основе распределения соматических мутаций». PLOS Computational Biology . 15 (3): e1006881. Bibcode : 2019PLSCB..15E6881A. doi : 10.1371/journal.pcbi.1006881 . PMC 6424461. PMID 30845172 .
- ^ Джеймс, Уильям; Бергер, Тимоти; Элстон, Дирк (2005). Болезни кожи Эндрюса: клиническая дерматология . (10-е изд.). Сондерс. ISBN 0-7216-2921-0 .
- ^ Roach JC, Glusman G, Smit AF, Huff CD, Hubley R, Shannon PT и др. (апрель 2010 г.). «Анализ генетического наследования в семейном квартете с помощью секвенирования всего генома». Science . 328 (5978): 636– 639. Bibcode :2010Sci...328..636R. doi :10.1126/science.1186802. PMC 3037280 . PMID 20220176.
- ^ Tuna M, Amos CI (ноябрь 2013 г.). «Геномное секвенирование при раке». Cancer Letters . 340 (2): 161– 170. doi :10.1016/j.canlet.2012.11.004. PMC 3622788. PMID 23178448 .
- ^ Cunningham FH, Fiebelkorn S, Johnson M, Meredith C (ноябрь 2011 г.). «Новое применение подхода Margin of Exposure: сегрегация токсичных веществ табачного дыма». Food and Chemical Toxicology . 49 (11): 2921– 2933. doi :10.1016/j.fct.2011.07.019. PMID 21802474.
- ^ Hegan DC, Narayanan L, Jirik FR, Edelmann W, Liskay RM, Glazer PM (декабрь 2006 г.). «Различные закономерности генетической нестабильности у мышей с дефицитом генов репарации несоответствий Pms2, Mlh1, Msh2, Msh3 и Msh6». Carcinogenesis . 27 (12): 2402– 2408. doi :10.1093/carcin/bgl079. PMC 2612936 . PMID 16728433.
- ^ Halford S, Rowan A, Sawyer E, Talbot I, Tomlinson I (июнь 2005 г.). «O(6)-метилгуанинметилтрансфераза при колоректальном раке: обнаружение мутаций, потеря экспрессии и слабая связь с переходами G:C>A:T». Gut . 54 (6): 797– 802. doi :10.1136/gut.2004.059535. PMC 1774551 . PMID 15888787.
- ^ Wagman LD (2008). "Принципы хирургической онкологии". В Pazdur R, Wagman LD, Camphausen KA, Hoskins WJ (ред.). Cancer Management: A Multidisciplinary Approach (11-е изд.). Архивировано из оригинала 4 октября 2013 г. Получено 8 июня 2009 г.
- ^ Boyraz G, Selcuk I, Yazıcıoğlu A, Tuncer ZS (сентябрь 2013 г.). «Рак яичников, связанный с эндометриозом». Европейский журнал акушерства, гинекологии и репродуктивной биологии . 170 (1): 211– 213. doi :10.1016/j.ejogrb.2013.06.001. PMID 23849309.
- ^ Пуппа Г., Сонцогни А., Коломбари Р., Пелоси Г. (июнь 2010 г.). «Система стадирования колоректальной карциномы по системе TNM: критическая оценка сложных вопросов». Архивы патологии и лабораторной медицины . 134 (6): 837– 852. doi :10.5858/134.6.837. PMID 20524862.
- ^ Sharir S (февраль 2006 г.). «Обновление клинической и радиологической стадии и наблюдения за раком мочевого пузыря». Канадский журнал урологии . 13 (Приложение 1): 71–76 . PMID 16526987.
- ^ Pepek JM, Chino JP, Marks LB, D'amico TA, Yoo DS, Onaitis MW и др. (апрель 2011 г.). «Насколько хорошо новая система стадирования рака легких предсказывает локальный/региональный рецидив после операции?: сравнение систем TNM 6 и 7». Журнал торакальной онкологии . 6 (4): 757– 761. doi : 10.1097/JTO.0b013e31821038c0 . PMID 21325975. S2CID 24598745.
- ^ "Что такое стадирование рака?". Архивировано из оригинала 25 октября 2007 г. Получено 27 января 2014 г.
- ^ Sun Z, Aubry MC, Deschamps C, Marks RS, Okuno SH, Williams BA и др. (май 2006 г.). «Гистологическая степень злокачественности — независимый прогностический фактор выживаемости при немелкоклеточном раке легких: анализ 5018 случаев в больнице и 712 случаев в популяции». Журнал торакальной и сердечно-сосудистой хирургии . 131 (5): 1014–1020 . doi : 10.1016/j.jtcvs.2005.12.057 . PMID 16678584.
- ^ "Плохо дифференцированный рак неизвестного первичного очага" . Получено 6 июня 2022 г.
- ^ Kuriakose MA, Hicks WL, Loree TR, Yee H (август 2001 г.). «Управление дифференцированной карциномой щитовидной железы на основе группы риска». Журнал Королевского колледжа хирургов Эдинбурга . 46 (4): 216–223 . PMID 11523714. Архивировано из оригинала 5 мая 2010 г.
- ^ "Ключевые статистические данные по детским онкологическим заболеваниям". www.cancer.org . Получено 6 мая 2019 г. .
- ^ Roett MA, Evans P (сентябрь 2009 г.). «Рак яичников: обзор». American Family Physician . 80 (6): 609–16 . PMID 19817326.