Воспаление
Эта статья нуждается в более надежных медицинских ссылках для проверки или слишком сильно полагается на первоисточники . ( март 2021 г. ) |
| Воспаление | |
|---|---|
 | |
| Аллергическая реакция на цефаклор привела к воспалению кожи на стопе. Основные признаки воспаления: боль, жар, покраснение, отек и потеря функции. Некоторые из этих признаков можно увидеть здесь. | |
| Специальность | Иммунология , ревматология |
| Симптомы | Жар, боль, покраснение, отек |
| Осложнения | Астма , пневмония , аутоиммунные заболевания |
| Продолжительность | Острый : несколько дней. Хронический : до многих месяцев или лет. |
| Причины | Инфекция, физическая травма , аутоиммунное расстройство |
Воспаление (от лат . inflammatio ) является частью биологической реакции тканей организма на вредные раздражители, такие как патогены , поврежденные клетки или раздражители . [1] [2] Пять основных признаков — это жар, боль, покраснение, отек и потеря функции (лат. calor , dolor , rubor , tumor и functio laesa ).
Воспаление является общей реакцией и поэтому считается механизмом врожденного иммунитета , тогда как адаптивный иммунитет специфичен для каждого патогена. [3]
Воспаление — это защитная реакция, в которой участвуют иммунные клетки , кровеносные сосуды и молекулярные медиаторы. Функция воспаления заключается в устранении первоначальной причины повреждения клеток, очищении поврежденных клеток и тканей и инициировании восстановления тканей. Слишком слабое воспаление может привести к прогрессирующему разрушению тканей вредным стимулом (например, бактериями) и поставить под угрозу выживание организма. Однако воспаление может иметь и негативные последствия. [4] Слишком сильное воспаление в форме хронического воспаления связано с различными заболеваниями, такими как сенная лихорадка , пародонтоз , атеросклероз и остеоартрит .
Воспаление можно классифицировать как острое или хроническое . Острое воспаление является первоначальной реакцией организма на вредные раздражители и достигается за счет повышенного перемещения плазмы и лейкоцитов (в частности гранулоцитов ) из крови в поврежденные ткани. Серия биохимических событий распространяет и созревает воспалительную реакцию, вовлекая местную сосудистую систему , иммунную систему и различные клетки в поврежденной ткани. Длительное воспаление, известное как хроническое воспаление , приводит к прогрессирующему изменению типа клеток, присутствующих в месте воспаления, таких как мононуклеарные клетки , и включает одновременное разрушение и заживление ткани.
Воспаление также классифицируется как тип 1 и тип 2 на основе типа цитокинов и Т-хелперных клеток (Th1 и Th2), участвующих в процессе. [5]
Значение
Самое раннее известное упоминание термина «воспаление» относится к началу XV века. Корень слова происходит от старофранцузского слова «воспаление» около XIV века, которое затем происходит от латинского « inflammatio » или «воспаление» . Буквально термин относится к слову «пламя», как свойство «поджигаться» или «гореть». [6]
Термин воспаление не является синонимом инфекции . Инфекция описывает взаимодействие между действием микробной инвазии и реакцией воспалительного ответа организма — эти два компонента рассматриваются вместе при обсуждении инфекции, и слово используется для обозначения микробной инвазивной причины наблюдаемой воспалительной реакции. Воспаление , с другой стороны, описывает только иммунососудистый ответ организма, независимо от причины. Но, поскольку эти два понятия часто коррелируют , слова, оканчивающиеся на суффикс -ит (что означает воспаление), иногда неформально описываются как относящиеся к инфекции: например, слово уретрит строго означает только «воспаление уретры», но клинические поставщики медицинских услуг обычно обсуждают уретрит как уретральную инфекцию, поскольку уретральная микробная инвазия является наиболее распространенной причиной уретрита. Однако различие между воспалением и инфекцией имеет решающее значение в ситуациях в патологии и медицинской диагностике , когда воспаление не вызвано микробной инвазией, например, в случаях атеросклероза , травмы , ишемии и аутоиммунных заболеваний (включая гиперчувствительность III типа ).
Причины
- Бернс [7]
- Обморожение
- Физическая травма , тупая или проникающая [8]
- Инородные тела, включая осколки , грязь и мусор
- Травма [7]
- Ионизирующее излучение
Биологический:
- Инфекция возбудителями [7]
- Иммунные реакции, вызванные гиперчувствительностью
- Стресс
Химический: [7]
- Химические раздражители
- Токсины
- Алкоголь
Психологические:
- Волнение [9]
Типы
|
| Острый | Хронический | |
|---|---|---|
| Возбудитель | Бактериальные патогены, поврежденные ткани | Постоянное острое воспаление, вызванное неразлагаемыми патогенами, вирусной инфекцией, стойкими инородными телами или аутоиммунными реакциями |
| Основные вовлеченные клетки | нейтрофилы (в первую очередь), базофилы (воспалительная реакция) и эозинофилы (реакция на гельминтов и паразитов), мононуклеарные клетки (моноциты, макрофаги) | Мононуклеарные клетки (моноциты, макрофаги, лимфоциты, плазматические клетки), фибробласты |
| Первичные посредники | Вазоактивные амины, эйкозаноиды | IFN-γ и другие цитокины, факторы роста, активные формы кислорода, гидролитические ферменты |
| Начало | Немедленный | Отложенный |
| Продолжительность | Несколько дней | До многих месяцев или лет |
| Результаты | Разрешение, образование абсцесса, хроническое воспаление | Разрушение тканей, фиброз, некроз |
Острый
Острое воспаление — это кратковременный процесс, обычно возникающий в течение нескольких минут или часов и начинающий прекращаться после устранения повреждающего стимула. [10] Он включает в себя скоординированную и системную мобилизационную реакцию локально различных иммунных, эндокринных и неврологических медиаторов острого воспаления. При нормальной здоровой реакции он активируется, очищает от патогена и начинает процесс восстановления, а затем прекращается. [11]
Острое воспаление возникает сразу после травмы и длится всего несколько дней. [12] Цитокины и хемокины способствуют миграции нейтрофилов и макрофагов к месту воспаления. [12] Патогены, аллергены, токсины, ожоги и обморожения являются некоторыми из типичных причин острого воспаления. [12] Толл-подобные рецепторы (TLR) распознают микробные патогены. [12] Острое воспаление может быть защитным механизмом для защиты тканей от травмы. [12] Воспаление, длящееся 2–6 недель, называется подострым воспалением. [12] [13]
Кардинальные знаки
| Английский | латинский |
|---|---|
| Покраснение | Рубор |
| Припухлость | Опухоль |
| Нагревать | Калор |
| Боль | Больно |
| Потеря функции | Функцио лаеса [б] |
Воспаление характеризуется пятью основными признаками [ 16] [17] (традиционные названия которых происходят от латинского):
- Долор ( боль )
- Калор (тепло)
- Rubor (покраснение)
- Опухоль ( припухлость )
- Functio laesa (потеря функции) [18]
Первые четыре (классических знака) были описаны Цельсом ( ок. 30 г. до н.э. – 38 г. н.э.) [19] .
Боль возникает из-за высвобождения химических веществ, таких как брадикинин и гистамин, которые стимулируют нервные окончания. [16] (Острое воспаление легких (обычно в ответ на пневмонию ) не вызывает боли, если воспаление не затрагивает париетальную плевру , в которой есть чувствительные к боли нервные окончания . [16] ) Жар и покраснение возникают из-за увеличения притока крови к воспаленному месту при температуре ядра тела. Отек вызывается накоплением жидкости.
Потеря функции
Пятый признак, потеря функции , как полагают, был добавлен позже Галеном , [20] Томасом Сиденхэмом [21] или Рудольфом Вирховом . [10] [16] [17] Примерами потери функции являются боль, которая подавляет подвижность, сильный отек, который препятствует движению, ухудшение обоняния во время простуды или затрудненное дыхание при бронхите. [22] [23] Потеря функции имеет несколько причин. [16]
Острый процесс
This section needs more reliable medical references for verification or relies too heavily on primary sources. (April 2023) |


Процесс острого воспаления инициируется резидентными иммунными клетками, уже присутствующими в вовлеченной ткани, в основном резидентными макрофагами , дендритными клетками , гистиоцитами , клетками Купфера и тучными клетками . Эти клетки обладают поверхностными рецепторами, известными как рецепторы распознавания образов (PRR), которые распознают (т. е. связывают) два подкласса молекул: молекулярные паттерны, ассоциированные с патогенами (PAMPs), и молекулярные паттерны, ассоциированные с повреждением (DAMPs). PAMPs — это соединения, которые связаны с различными патогенами , но которые можно отличить от молекул хозяина. DAMPs — это соединения, которые связаны с повреждением, связанным с хозяином, и повреждением клеток.
В начале инфекции, ожога или других травм эти клетки подвергаются активации (один из PRR распознает PAMP или DAMP) и высвобождают воспалительные медиаторы, ответственные за клинические признаки воспаления. Вазодилатация и вызванное ею усиление кровотока вызывают покраснение ( rubor ) и повышение температуры ( calor ). Повышенная проницаемость кровеносных сосудов приводит к экссудации (утечке) плазменных белков и жидкости в ткань ( edema ), что проявляется как припухлость ( ophus ). Некоторые из высвобождаемых медиаторов, такие как брадикинин, повышают чувствительность к боли ( гипералгезия , dolor ). Молекулы медиатора также изменяют кровеносные сосуды, позволяя лейкоцитам, в основном нейтрофилам и макрофагам , вытекать из кровеносных сосудов (экстравазация) в ткань. Нейтрофилы мигрируют по хемотаксическому градиенту, созданному местными клетками, чтобы достичь места повреждения. [10] Потеря функции ( functio laesa ), вероятно, является результатом неврологического рефлекса в ответ на боль.
В дополнение к медиаторам, полученным из клеток, несколько бесклеточных биохимических каскадных систем, состоящих из предварительно сформированных плазменных белков, действуют параллельно, инициируя и распространяя воспалительную реакцию. К ним относятся система комплемента, активируемая бактериями, и системы коагуляции и фибринолиза, активируемые некрозом (например, ожог, травма). [10]
Острое воспаление можно рассматривать как первую линию защиты от травмы. Острая воспалительная реакция требует постоянной стимуляции для поддержания. Медиаторы воспаления недолговечны и быстро разрушаются в тканях. Следовательно, острое воспаление начинает прекращаться после устранения стимула. [10]
Хронический
Хроническое воспаление — это воспаление, которое длится месяцами или годами. [13] Макрофаги, лимфоциты и плазматические клетки преобладают при хроническом воспалении, в отличие от нейтрофилов, которые преобладают при остром воспалении. [13] Диабет , сердечно-сосудистые заболевания , аллергии и хроническая обструктивная болезнь легких (ХОБЛ) являются примерами заболеваний, опосредованных хроническим воспалением. [13] Ожирение , курение, стресс и недостаточное питание являются некоторыми из факторов, способствующих хроническому воспалению. [13] Исследование 2014 года показало, что у 60% американцев было по крайней мере одно хроническое воспалительное заболевание, а у 42% — более одного. [13]
Кардинальные знаки
Распространенные признаки и симптомы, которые развиваются при хроническом воспалении: [13]
- Боль в теле, артралгия , миалгия
- Хроническая усталость и бессонница
- Депрессия, тревожность и расстройства настроения
- Желудочно-кишечные осложнения, такие как запор, диарея и кислотный рефлюкс
- Увеличение или уменьшение веса
- Частые инфекции
Сосудистый компонент
This section needs more reliable medical references for verification or relies too heavily on primary sources. (March 2021) |
Вазодилатация и повышенная проницаемость
Согласно определению, острое воспаление представляет собой иммунососудистый ответ на воспалительные стимулы, которые могут включать инфекцию или травму. [25] [26] Это означает, что острое воспаление можно в целом разделить на сосудистую фазу, которая возникает первой, и за ней следует клеточная фаза, включающая иммунные клетки (в частности, миелоидные гранулоциты в острой ситуации). [25] Сосудистый компонент острого воспаления включает перемещение плазменной жидкости , содержащей важные белки, такие как фибрин и иммуноглобулины ( антитела ), в воспаленную ткань.
При контакте с PAMP тканевые макрофаги и тучные клетки выделяют вазоактивные амины, такие как гистамин и серотонин , а также эйкозаноиды, такие как простагландин E2 и лейкотриен B4, для ремоделирования местной сосудистой сети. [27] Макрофаги и эндотелиальные клетки выделяют оксид азота . [28] Эти медиаторы расширяют и проницают кровеносные сосуды , что приводит к чистому распределению плазмы крови из сосуда в тканевое пространство. Повышенное накопление жидкости в ткани вызывает ее набухание ( отек ). [27] Эта выделяемая тканевая жидкость содержит различные антимикробные медиаторы из плазмы, такие как комплемент , лизоцим , антитела , которые могут немедленно нанести вред микробам и опсонизировать микробы в рамках подготовки к клеточной фазе. Если воспалительным стимулом является рваная рана, выделяющиеся тромбоциты , коагулянты , плазмин и кинины могут сворачивать раневую область, используя механизмы, зависящие от витамина К [29] , и обеспечивать гемостаз в первую очередь. Эти медиаторы свертывания также обеспечивают структурный каркас стадийности в месте воспалительной ткани в виде фибриновой решетки — как строительные леса на строительной площадке — с целью содействия фагоцитарной обработке и заживлению раны в дальнейшем. Часть выделяющейся тканевой жидкости также направляется лимфатическими сосудами в региональные лимфатические узлы, смывая бактерии, чтобы начать фазу распознавания и атаки адаптивной иммунной системы .

Острое воспаление характеризуется выраженными сосудистыми изменениями, включая вазодилатацию , повышенную проницаемость и повышенный кровоток, которые вызваны действием различных воспалительных медиаторов. [27] Вазодилатация происходит сначала на уровне артериол , прогрессируя до уровня капилляров , и приводит к чистому увеличению количества присутствующей крови, вызывая покраснение и жар воспаления. Повышенная проницаемость сосудов приводит к перемещению плазмы в ткани, что приводит к стазу из-за увеличения концентрации клеток в крови — состояния, характеризующегося увеличенными сосудами, заполненными клетками. Стаз позволяет лейкоцитам маргинализироваться (перемещаться) вдоль эндотелия , процесс, критический для их рекрутирования в ткани. Нормальный ток крови предотвращает это, так как сила сдвига вдоль периферии сосудов перемещает клетки в крови в середину сосуда.
Плазменные каскадные системы
- Система комплемента при активации создает каскад химических реакций, который способствует опсонизации , хемотаксису и агглютинации , а также продуцирует МАК .
- Кининовая система генерирует белки, способные поддерживать вазодилатацию и другие физические воспалительные эффекты.
- Система коагуляции или каскад свертывания крови , который образует защитную белковую сетку над местами повреждения.
- Система фибринолиза , которая действует в противовес системе коагуляции , чтобы уравновесить свертывание и вырабатывать ряд других медиаторов воспаления.
Медиаторы плазменного происхождения
* неполный список
| Имя | Произведено | Описание |
|---|---|---|
| Брадикинин | Кининовая система | Вазоактивный белок, способный вызывать вазодилатацию, увеличивать проницаемость сосудов, вызывать сокращение гладких мышц и вызывать боль. |
| С3 | Система дополнения | Расщепляется с образованием C3a и C3b . C3a стимулирует высвобождение гистамина тучными клетками, тем самым вызывая вазодилатацию. C3b способен связываться со стенками бактериальных клеток и действовать как опсонин , который отмечает захватчика как цель для фагоцитоза . |
| С5а | Система дополнения | Стимулирует высвобождение гистамина тучными клетками, тем самым вызывая вазодилатацию. Он также способен действовать как хемоаттрактант , направляя клетки посредством хемотаксиса к месту воспаления. |
| Фактор XII ( фактор Хагемана ) | Печень | Белок, который циркулирует неактивно, пока не будет активирован коллагеном, тромбоцитами или открытыми базальными мембранами посредством конформационного изменения . При активации он, в свою очередь, способен активировать три плазменные системы, участвующие в воспалении: кининовую систему, систему фибринолиза и систему коагуляции. |
| Мембраноатакующий комплекс | Система дополнения | Комплекс белков комплемента C5b , C6 , C7 , C8 и множественных единиц C9 . Сочетание и активация этого диапазона белков комплемента образует комплекс мембранной атаки , который способен внедряться в стенки бактериальных клеток и вызывать лизис клеток с последующей гибелью бактерий. |
| Плазмин | Система фибринолиза | Способен разрушать сгустки фибрина, расщеплять белок комплемента C3 и активировать фактор XII. |
| Тромбин | Система свертывания крови | Расщепляет растворимый белок плазмы фибриноген , образуя нерастворимый фибрин , который, объединяясь, образует сгусток крови . Тромбин также может связываться с клетками через рецептор PAR1 , вызывая ряд других воспалительных реакций, таких как выработка хемокинов и оксида азота . |
Клеточный компонент
Клеточный компонент включает лейкоциты , которые обычно находятся в крови и должны перемещаться в воспаленную ткань через экстравазацию, чтобы помочь в воспалении. [25] Некоторые действуют как фагоциты , поглощая бактерии, вирусы и клеточный дебрис. Другие выделяют ферментативные гранулы , которые повреждают патогенных захватчиков. Лейкоциты также выделяют воспалительные медиаторы, которые развивают и поддерживают воспалительную реакцию. В целом, острое воспаление опосредовано гранулоцитами , тогда как хроническое воспаление опосредовано мононуклеарными клетками, такими как моноциты и лимфоциты .
Лейкоцитарная экстравазация

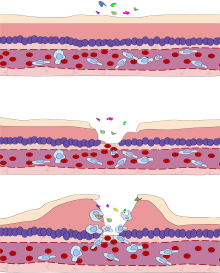
Различные лейкоциты , особенно нейтрофилы, критически вовлечены в инициацию и поддержание воспаления. Эти клетки должны иметь возможность перемещаться к месту повреждения из своего обычного местоположения в крови, поэтому существуют механизмы для привлечения и направления лейкоцитов в соответствующее место. Процесс перемещения лейкоцитов из крови в ткани через кровеносные сосуды известен как экстравазация и может быть в целом разделен на ряд этапов:
- Маргинация лейкоцитов и эндотелиальная адгезия: белые кровяные клетки внутри сосудов, которые обычно расположены в центре, движутся периферически к стенкам сосудов. [30] Активированные макрофаги в ткани высвобождают цитокины, такие как IL-1 и TNFα , что, в свою очередь, приводит к выработке хемокинов , которые связываются с протеогликанами, образуя градиент в воспаленной ткани и вдоль эндотелиальной стенки. [27] Воспалительные цитокины вызывают немедленную экспрессию P-селектина на поверхности эндотелиальных клеток, а P-селектин слабо связывается с углеводными лигандами на поверхности лейкоцитов и заставляет их «катиться» по эндотелиальной поверхности по мере создания и разрыва связей. Цитокины, высвобождаемые из поврежденных клеток, вызывают экспрессию E-селектина на эндотелиальных клетках, который функционирует аналогично P-селектину. Цитокины также вызывают экспрессию лигандов интегрина , таких как ICAM-1 и VCAM-1, на эндотелиальных клетках, которые опосредуют адгезию и еще больше замедляют лейкоциты. Эти слабосвязанные лейкоциты могут свободно отсоединяться, если их не активируют хемокины, вырабатываемые в поврежденной ткани после передачи сигнала через соответствующие рецепторы, сопряженные с G-белком , которые активируют интегрины на поверхности лейкоцитов для прочной адгезии. Такая активация увеличивает сродство связанных рецепторов интегрина к ICAM-1 и VCAM-1 на поверхности эндотелиальных клеток, прочно связывая лейкоциты с эндотелием.
- Миграция через эндотелий, известная как трансмиграция, через процесс диапедеза : градиенты хемокинов стимулируют прилипшие лейкоциты перемещаться между соседними эндотелиальными клетками. Эндотелиальные клетки втягиваются, и лейкоциты проходят через базальную мембрану в окружающую ткань, используя молекулы адгезии, такие как ICAM-1. [30]
- Движение лейкоцитов в тканях посредством хемотаксиса : лейкоциты, достигающие тканевого интерстиция, связываются с белками внеклеточного матрикса через экспрессируемые интегрины и CD44 , чтобы не дать им покинуть место. Различные молекулы ведут себя как хемоаттрактанты , например, C3a или C5a ( анафилатоксины ), и заставляют лейкоциты двигаться по хемотаксическому градиенту к источнику воспаления.
Фагоцитоз
Экстравазированные нейтрофилы в клеточной фазе вступают в контакт с микробами в воспаленной ткани. Фагоциты экспрессируют рецепторы распознавания эндоцитарных образов на поверхности клеток (PRR), которые обладают сродством и эффективностью против неспецифических молекулярных образов, ассоциированных с микробами (PAMP). Большинство PAMP, которые связываются с эндоцитарными PRR и инициируют фагоцитоз , являются компонентами клеточной стенки, включая сложные углеводы, такие как маннаны и β- глюканы , липополисахариды (LPS), пептидогликаны и поверхностные белки. Эндоцитарные PRR на фагоцитах отражают эти молекулярные образцы, при этом рецепторы лектина C-типа связываются с маннанами и β-глюканами, а рецепторы-мусорщики связываются с LPS.
При эндоцитозном связывании PRR происходит актин - миозиновая перестройка цитоскелета, прилегающая к плазматической мембране, таким образом, что эндоцитозируется плазматическая мембрана, содержащая комплекс PRR-PAMP, и микроб. Сигнальные пути фосфатидилинозитола и Vps34 - Vps15 - Beclin1 были вовлечены в перемещение эндоцитированной фагосомы во внутриклеточные лизосомы , где слияние фагосомы и лизосомы производит фаголизосому. Активные формы кислорода , супероксиды и гипохлорит отбеливают внутри фаголизосом, затем убивая микробов внутри фагоцита.
Эффективность фагоцитов может быть повышена путем опсонизации . Плазменный комплемент C3b и антитела, выделяющиеся в воспаленную ткань во время сосудистой фазы, связываются с микробными антигенами и покрывают их. Помимо эндоцитарных PRR, фагоциты также экспрессируют опсониновые рецепторы Fc-рецептор и комплементарный рецептор 1 (CR1), которые связываются с антителами и C3b соответственно. Совместная стимуляция эндоцитарного PRR и опсонинового рецептора повышает эффективность фагоцитарного процесса, усиливая лизосомальную элиминацию инфекционного агента.
Медиаторы клеточного происхождения
* неполный список
| Имя | Тип | Источник | Описание |
|---|---|---|---|
| Лизосомальные гранулы | Ферменты | Гранулоциты | Эти клетки содержат большое количество разнообразных ферментов, которые выполняют ряд функций. Гранулы можно классифицировать как специфические или азурофильные в зависимости от содержимого, и они способны расщеплять ряд веществ, некоторые из которых могут быть белками, полученными из плазмы, что позволяет этим ферментам действовать как медиаторы воспаления. |
| ГМ-КСФ | Гликопротеин | Макрофаги, моноциты, Т-клетки, В-клетки и клетки, резидентные в тканях | Было показано, что повышенный уровень GM-CSF способствует воспалению при воспалительном артрите , остеоартрите , колите , астме , ожирении и COVID-19 . |
| Гистамин | Моноамин | Тучные клетки и базофилы | Находящийся в предварительно сформированных гранулах гистамин высвобождается в ответ на ряд стимулов. Он вызывает расширение артериол , повышенную проницаемость вен и широкий спектр органоспецифических эффектов. |
| ИФН-γ | Цитокин | Т-клетки, NK-клетки | Противовирусные, иммунорегуляторные и противоопухолевые свойства. Этот интерферон изначально назывался фактором активации макрофагов и особенно важен для поддержания хронического воспаления. |
| ИЛ-6 | Цитокины и миокины | Макрофаги, остеобласты, адипоциты и гладкомышечные клетки (цитокины) Клетки скелетных мышц (миокины) | Провоспалительный цитокин, секретируемый макрофагами в ответ на патоген-ассоциированные молекулярные паттерны (PAMP); провоспалительный цитокин, секретируемый адипоцитами, особенно при ожирении; противовоспалительный миокин, секретируемый клетками скелетных мышц в ответ на физическую нагрузку. |
| Ил-8 | Хемокин | В основном макрофаги | Активация и хемоаттракция нейтрофилов, со слабым эффектом на моноциты и эозинофилы. |
| Лейкотриен В4 | Эйкозаноид | Лейкоциты , раковые клетки | Способен опосредовать адгезию и активацию лейкоцитов, позволяя им связываться с эндотелием и мигрировать через него. В нейтрофилах он также является мощным хемоаттрактантом и способен вызывать образование активных форм кислорода и высвобождение лизосомальных ферментов этими клетками. |
| LTC4 , LTD4 | Эйкозаноид | эозинофилы , тучные клетки , макрофаги | Эти три лейкотриена, содержащие цистеин , сужают дыхательные пути легких, увеличивают проницаемость микрососудов, стимулируют секрецию слизи и способствуют воспалению, вызванному эозинофилами, в легких, коже, носу, глазах и других тканях. |
| 5-оксоэйкозатетраеновая кислота | Эйкозаноид | Лейкоциты , раковые клетки | Мощный стимулятор хемотаксиса нейтрофилов, высвобождения ферментов лизосом и образования активных форм кислорода; хемотаксиса моноцитов; и с еще большей эффективностью — хемотаксиса эозинофилов, высвобождения ферментов лизосом и образования активных форм кислорода. |
| 5-ХЕТЕ | Эйкозаноид | лейкоциты | Метаболический предшественник 5-оксоэйкозатетраеновой кислоты, он является менее мощным стимулятором хемотаксиса нейтрофилов, высвобождения ферментов лизосом и образования активных форм кислорода; хемотаксиса моноцитов; и хемотаксиса эозинофилов, высвобождения ферментов лизосом и образования активных форм кислорода. |
| Простагландины | Эйкозаноид | Тучные клетки | Группа липидов, которые могут вызывать вазодилатацию, лихорадку и боль. |
| Оксид азота | Растворимый газ | Макрофаги, эндотелиальные клетки, некоторые нейроны | Мощный вазодилататор, расслабляет гладкую мускулатуру, снижает агрегацию тромбоцитов, способствует привлечению лейкоцитов, в высоких концентрациях оказывает прямое антимикробное действие. |
| ФНО-α и ИЛ-1 | Цитокины | В основном макрофаги | Оба воздействуют на широкий спектр клеток, вызывая множество схожих воспалительных реакций: лихорадку, выработку цитокинов, регуляцию эндотелиальных генов, хемотаксис, адгезию лейкоцитов, активацию фибробластов . Отвечают за системные эффекты воспаления, такие как потеря аппетита и учащенное сердцебиение. TNF-α ингибирует дифференциацию остеобластов. |
| Триптаза | Ферменты | Тучные клетки | Считается, что эта сериновая протеаза хранится исключительно в тучных клетках и секретируется вместе с гистамином во время активации тучных клеток. [31] [32] [33] |
Морфологические закономерности
Определенные закономерности острого и хронического воспаления наблюдаются в определенных ситуациях, возникающих в организме, например, когда воспаление возникает на эпителиальной поверхности или в процесс вовлечены гноеродные бактерии.
- Гранулематозное воспаление: характеризуется образованием гранулем и является результатом ограниченного, но разнообразного числа заболеваний, к которым относятся, среди прочего, туберкулез , проказа , саркоидоз и сифилис .
- Фибринозное воспаление: воспаление, приводящее к значительному увеличению проницаемости сосудов, позволяет фибрину проходить через кровеносные сосуды. Если присутствует соответствующий прокоагуляционный стимул, такой как раковые клетки, [10] откладывается фибринозный экссудат. Это обычно наблюдается в серозных полостях , где преобразование фибринозного экссудата в рубец может происходить между серозными мембранами, ограничивая их функцию. Отложение иногда образует псевдомембранозный слой. При воспалении кишечника ( псевдомембранозный колит ) могут образовываться псевдомембранозные трубки.
- Гнойное воспаление: воспаление, приводящее к образованию большого количества гноя , состоящего из нейтрофилов, мертвых клеток и жидкости. Для этого типа воспаления характерно инфицирование гноеродными бактериями, такими как стафилококки . Большие локализованные скопления гноя, окруженные окружающими тканями, называются абсцессами .
- Серозное воспаление: характеризуется обильным выпотом невязкой серозной жидкости, обычно вырабатываемой мезотелиальными клетками серозных оболочек , но может быть получена из плазмы крови. Кожные волдыри являются примером этой модели воспаления.
- Язвенное воспаление: воспаление, возникающее вблизи эпителия, может привести к некротической потере ткани с поверхности, обнажая нижние слои. Последующее углубление в эпителии известно как язва .
Расстройства


Воспалительные аномалии представляют собой большую группу расстройств, которые лежат в основе огромного разнообразия заболеваний человека. Иммунная система часто участвует в воспалительных расстройствах, как это показано как в аллергических реакциях , так и в некоторых миопатиях , при этом многие расстройства иммунной системы приводят к аномальному воспалению. Неиммунные заболевания с причинным происхождением в воспалительных процессах включают рак, атеросклероз и ишемическую болезнь сердца . [10]
Примеры расстройств, связанных с воспалением, включают:
- Угри обыкновенные
- Астма
- Аутоиммунные заболевания
- Аутовоспалительные заболевания
- целиакия
- Хронический простатит
- Колит
- Дивертикулит
- Семейная средиземноморская лихорадка
- Гломерулонефрит
- Гидраденит гнойный
- Гиперчувствительность
- Воспалительные заболевания кишечника
- Интерстициальный цистит
- Красный плоский лишай
- Синдром активации тучных клеток
- Мастоцитоз
- Отит
- Воспалительные заболевания органов малого таза
- Периферический язвенный кератит
- Пневмония
- Реперфузионное повреждение
- Ревматизм
- Ревматоидный артрит
- Ринит
- Саркоидоз
- Отторжение трансплантата
- Васкулит
Атеросклероз
Атеросклероз, который ранее считался нарушением накопления липидов , теперь понимается как хроническое воспалительное состояние, затрагивающее стенки артерий. [34] Исследования установили фундаментальную роль воспаления в опосредовании всех стадий атеросклероза от начала до прогрессирования и, в конечном итоге, тромботических осложнений от него. [34] Эти новые результаты раскрывают связи между традиционными факторами риска, такими как уровень холестерина, и основными механизмами атерогенеза .
Клинические исследования показали, что эта новая биология воспаления при атеросклерозе применима непосредственно к людям. [34] Например, повышение маркеров воспаления предсказывает результаты людей с острыми коронарными синдромами , независимо от повреждения миокарда. Кроме того, слабовыраженное хроническое воспаление, на что указывают уровни воспалительного маркера С-реактивного белка , проспективно определяет риск атеросклеротических осложнений, тем самым дополняя прогностическую информацию, предоставляемую традиционными факторами риска, такими как уровни ЛПНП. [35] [34]
Более того, некоторые методы лечения, которые снижают коронарный риск, также ограничивают воспаление. Примечательно, что препараты, снижающие уровень липидов, такие как статины, продемонстрировали противовоспалительные эффекты, которые могут способствовать их эффективности, выходящей за рамки простого снижения уровня ЛПНП. [36] Это новое понимание роли воспаления в атеросклерозе имело значительные клинические последствия, повлияв как на стратификацию риска, так и на терапевтические стратегии.
Новые методы лечения
Недавние разработки в лечении атеросклероза были сосредоточены на непосредственном устранении воспаления. Новые противовоспалительные препараты, такие как моноклональные антитела, нацеленные на IL-1β, изучались в крупных клинических испытаниях, показывая многообещающие результаты в снижении сердечно-сосудистых событий. [37] Эти препараты предлагают потенциально новый путь лечения, особенно для пациентов, которые не реагируют адекватно на статины. Однако опасения по поводу долгосрочной безопасности и стоимости остаются значительными препятствиями для широкого внедрения.
Связь с депрессией
Воспалительные процессы могут быть вызваны негативным познанием или его последствиями, такими как стресс, насилие или лишения. Таким образом, негативное познание может способствовать воспалению, которое, в свою очередь, может привести к депрессии. Метаанализ 2019 года показал, что хроническое воспаление связано с 30%-ным повышением риска развития большого депрессивного расстройства, что подтверждает связь между воспалением и психическим здоровьем. [38]
Аллергия
Аллергическая реакция, официально известная как гиперчувствительность 1-го типа , является результатом неадекватного иммунного ответа, вызывающего воспаление, вазодилатацию и раздражение нервов. Типичным примером является сенная лихорадка , которая вызвана гиперчувствительной реакцией тучных клеток на аллергены . Предварительно сенсибилизированные тучные клетки реагируют дегрануляцией , высвобождая вазоактивные химические вещества, такие как гистамин. Эти химические вещества распространяют чрезмерную воспалительную реакцию, характеризующуюся расширением кровеносных сосудов, выработкой провоспалительных молекул, высвобождением цитокинов и привлечением лейкоцитов. [10] Тяжелая воспалительная реакция может перерасти в системную реакцию, известную как анафилаксия .
Миопатии
Воспалительные миопатии вызваны тем, что иммунная система неправильно атакует компоненты мышц, что приводит к признакам воспаления мышц. Они могут возникать в сочетании с другими иммунными расстройствами, такими как системный склероз , и включают дерматомиозит , полимиозит и миозит с тельцами включения . [10]
Дефекты лейкоцитов
Из-за центральной роли лейкоцитов в развитии и распространении воспаления дефекты в функциональности лейкоцитов часто приводят к снижению способности к воспалительной защите с последующей уязвимостью к инфекции. [10] Дисфункциональные лейкоциты могут быть неспособны правильно связываться с кровеносными сосудами из-за мутаций поверхностных рецепторов, переваривать бактерии ( синдром Чедиака-Хигаси ) или вырабатывать микробициды ( хроническая гранулематозная болезнь ). Кроме того, заболевания, поражающие костный мозг, могут приводить к аномальным или небольшим лейкоцитам.
Фармакологический
Известно, что некоторые лекарства или экзогенные химические соединения влияют на воспаление. Дефицит витамина А , например, вызывает усиление воспалительных реакций, [39] а противовоспалительные препараты действуют специфически, ингибируя ферменты, которые производят воспалительные эйкозаноиды . Кроме того, некоторые запрещенные наркотики, такие как кокаин и экстази, могут оказывать некоторые из своих пагубных эффектов, активируя факторы транскрипции, тесно связанные с воспалением (например, NF-κB ). [40] [41]
Рак
Воспаление организует микросреду вокруг опухолей, способствуя пролиферации, выживанию и миграции. [42] Раковые клетки используют селектины , хемокины и их рецепторы для инвазии, миграции и метастазирования. [43] С другой стороны, многие клетки иммунной системы способствуют иммунологии рака , подавляя рак. [44] Молекулярное пересечение между рецепторами стероидных гормонов, которые оказывают важное влияние на клеточное развитие, и факторами транскрипции, которые играют ключевую роль в воспалении, такими как NF-κB , может опосредовать некоторые из наиболее критических эффектов воспалительных стимулов на раковые клетки. [45] Эта способность медиатора воспаления влиять на эффекты стероидных гормонов в клетках, весьма вероятно, влияет на канцерогенез. С другой стороны, из-за модульной природы многих рецепторов стероидных гормонов это взаимодействие может предлагать способы вмешательства в прогрессирование рака посредством нацеливания на определенный домен белка в определенном типе клеток. Такой подход может ограничить побочные эффекты, не связанные с рассматриваемой опухолью, и может способствовать сохранению жизненно важных гомеостатических функций и процессов развития в организме.
Имеются некоторые данные, полученные в 2009 году, которые позволяют предположить, что воспаление, связанное с раком (CRI), может привести к накоплению случайных генетических изменений в раковых клетках. [46] [ требуется обновление ]
Роль в раке
В 1863 году Рудольф Вирхов выдвинул гипотезу, что источником рака являются места хронического воспаления. [43] [47] По оценкам на 2012 год, хроническое воспаление является причиной приблизительно 15–25 % случаев рака у человека. [47] [48]
Медиаторы и повреждение ДНК при раке
Воспалительный медиатор — это посланник, который действует на кровеносные сосуды и/или клетки, способствуя воспалительной реакции. [49] Воспалительные медиаторы, которые способствуют неоплазии, включают простагландины , воспалительные цитокины, такие как IL-1β , TNF-α , IL-6 и IL-15 , и хемокины, такие как IL-8 и GRO-альфа . [50] [47] Эти воспалительные медиаторы и другие организуют среду, которая способствует пролиферации и выживанию. [43] [50]
Воспаление также вызывает повреждения ДНК из-за индукции активных форм кислорода (ROS) различными внутриклеточными медиаторами воспаления. [43] [50] [47] Кроме того, лейкоциты и другие фагоцитарные клетки, привлеченные к месту воспаления, вызывают повреждения ДНК в пролиферирующих клетках посредством генерации ими ROS и активных форм азота (RNS). ROS и RNS обычно вырабатываются этими клетками для борьбы с инфекцией. [43] Только ROS вызывают более 20 типов повреждений ДНК. [51] Окислительные повреждения ДНК вызывают как мутации [52] , так и эпигенетические изменения. [53] [47] [54] RNS также вызывают мутагенные повреждения ДНК. [55]
Нормальная клетка может подвергнуться канцерогенезу и стать раковой клеткой, если она часто подвергается повреждению ДНК в течение длительных периодов хронического воспаления. Повреждения ДНК могут вызывать генетические мутации из-за неточного восстановления . Кроме того, ошибки в процессе восстановления ДНК могут вызывать эпигенетические изменения. [47] [50] [54] Мутации и эпигенетические изменения, которые реплицируются и обеспечивают селективное преимущество во время пролиферации соматических клеток, могут быть канцерогенными.
Геномный анализ тканей рака человека показывает, что одна типичная раковая клетка может обладать примерно 100 мутациями в кодирующих областях , 10–20 из которых являются «драйверными мутациями», которые способствуют развитию рака. [47] Однако хроническое воспаление также вызывает эпигенетические изменения, такие как метилирование ДНК , которые часто встречаются чаще, чем мутации. Обычно в раковой клетке метилировано от нескольких сотен до тысяч генов (см. Метилирование ДНК при раке ). Места окислительного повреждения в хроматине могут рекрутировать комплексы, содержащие ДНК-метилтрансферазы (DNMT), гистондеацетилазу ( SIRT1 ) и гистонметилтрансферазу (EZH2) , и таким образом вызывать метилирование ДНК. [47] [56] [57] Метилирование ДНК острова CpG в промоторной области может вызвать подавление его нижестоящего гена (см. Сайт CpG и регуляция транскрипции при раке ). Гены репарации ДНК, в частности, часто инактивируются метилированием при различных видах рака (см. гиперметилирование генов репарации ДНК при раке ). В отчете 2018 года [58] оценивалась относительная важность мутаций и эпигенетических изменений в прогрессировании двух различных типов рака. В этом отчете показано, что эпигенетические изменения были гораздо важнее мутаций в возникновении рака желудка (связанного с воспалением). [59] Однако мутации и эпигенетические изменения имели примерно одинаковое значение в возникновении плоскоклеточного рака пищевода (связанного с химическими веществами табака и ацетальдегидом , продуктом метаболизма алкоголя).
ВИЧ и СПИД
Давно признано, что инфицирование ВИЧ характеризуется не только развитием глубокого иммунодефицита , но и устойчивым воспалением и иммунной активацией. [60] [61] [62] Значительный объем доказательств указывает на хроническое воспаление как на критический фактор иммунной дисфункции, преждевременного появления заболеваний, связанных со старением, и иммунодефицита. [60] [63] Многие теперь рассматривают ВИЧ-инфекцию не только как развивающийся вирус-индуцированный иммунодефицит, но и как хроническое воспалительное заболевание. [64] Даже после внедрения эффективной антиретровирусной терапии (АРТ) и эффективного подавления виремии у ВИЧ-инфицированных лиц хроническое воспаление сохраняется. Исследования на животных также подтверждают связь между иммунной активацией и прогрессирующим клеточным иммунодефицитом: инфицирование SIV sm его естественных хозяев-нечеловекообразных приматов, дымчатых мангабеев , вызывает высокий уровень вирусной репликации, но ограниченные доказательства заболевания. [65] [66] Это отсутствие патогенности сопровождается отсутствием воспаления, иммунной активации и клеточной пролиферации. В резком контрасте с этим экспериментальное заражение SIV sm макаки-резуса вызывает активацию иммунной системы и СПИД-подобное заболевание, имеющее много параллелей с инфекцией ВИЧ у человека. [67]
Определение того, как истощаются Т-клетки CD4 и как индуцируются хроническое воспаление и иммунная активация, лежит в основе понимания патогенеза ВИЧ — одного из главных приоритетов исследований ВИЧ Управлением исследований СПИДа, Национальными институтами здравоохранения . Недавние исследования показали, что опосредованный каспазой-1 пироптоз , высоковоспалительная форма запрограммированной гибели клеток, запускает истощение Т-клеток CD4 и воспаление, вызванное ВИЧ. [68] [69] [70] Это два характерных события, которые способствуют прогрессированию заболевания ВИЧ в СПИД . Пироптоз, по-видимому, создает патогенный порочный круг, в котором умирающие Т-клетки CD4 и другие иммунные клетки (включая макрофаги и нейтрофилы) высвобождают воспалительные сигналы, которые привлекают больше клеток в инфицированные лимфоидные ткани для гибели. Прямая природа этой воспалительной реакции вызывает хроническое воспаление и повреждение тканей. [71] Выявление пироптоза как преобладающего механизма, вызывающего истощение Т-клеток CD4 и хроническое воспаление, открывает новые терапевтические возможности, а именно каспазу-1, которая контролирует пироптотический путь. В этой связи пироптоз Т-клеток CD4 и секрецию провоспалительных цитокинов, таких как IL-1β и IL-18, можно заблокировать в ВИЧ-инфицированных лимфоидных тканях человека путем добавления ингибитора каспазы-1 VX-765, [68] который уже доказал свою безопасность и хорошую переносимость в клинических испытаниях на людях фазы II. [72] Эти результаты могут способствовать разработке совершенно нового класса «анти-СПИД»-терапии, которая воздействует на хозяина, а не на вирус. Такие агенты почти наверняка будут использоваться в сочетании с АРТ. Способствуя «толерантности» вируса вместо подавления его репликации, VX-765 или родственные ему препараты могут имитировать эволюционные решения, возникающие у множества обезьян-хозяев (например, дымчатого мангабея), инфицированных видоспецифическими лентивирусами, что привело к отсутствию заболеваний, снижению количества Т-клеток CD4 и отсутствию хронического воспаления.
Разрешение
Воспалительный ответ должен быть активно прекращен, когда он больше не нужен, чтобы предотвратить ненужное повреждение тканей «со стороны». [10] Невыполнение этого требования приводит к хроническому воспалению и клеточной деструкции. Разрешение воспаления происходит посредством различных механизмов в различных тканях. Механизмы, которые служат для прекращения воспаления, включают: [10] [73]
- Короткий период полураспада медиаторов воспаления in vivo .
- Производство и высвобождение трансформирующего фактора роста (TGF) бета из макрофагов [74] [75] [76]
- Производство и высвобождение интерлейкина 10 (ИЛ-10) [77]
- Производство противовоспалительных специализированных прорезолвирующих медиаторов , т. е. липоксинов , резольвинов , марезинов и нейропротектинов [78] [79]
- Снижение уровня провоспалительных молекул, таких как лейкотриены .
- Повышение уровня противовоспалительных молекул, таких как антагонист рецептора интерлейкина 1 или рецептор растворимого фактора некроза опухоли (TNFR)
- Апоптоз провоспалительных клеток [80]
- Десенсибилизация рецепторов.
- Повышение выживаемости клеток в очагах воспаления за счет их взаимодействия с внеклеточным матриксом (ВКМ) [81] [82]
- Подавление активности рецепторов высокими концентрациями лигандов
- Расщепление хемокинов матриксными металлопротеиназами (ММП) может привести к образованию противовоспалительных факторов. [83]
Острое воспаление обычно разрешается с помощью механизмов, которые остаются несколько неуловимыми. Новые данные в настоящее время свидетельствуют о том, что активная, скоординированная программа разрешения инициируется в первые несколько часов после начала воспалительной реакции. После попадания в ткани гранулоциты способствуют переключению простагландинов и лейкотриенов, полученных из арахидоновой кислоты , на липоксины, которые инициируют последовательность терминации. Таким образом, набор нейтрофилов прекращается, и включается запрограммированная смерть путем апоптоза . Эти события совпадают с биосинтезом из полиненасыщенных жирных кислот омега-3 , резольвинов и протектинов , которые критически сокращают период инфильтрации нейтрофилов, инициируя апоптоз. Как следствие, апоптотические нейтрофилы подвергаются фагоцитозу макрофагами , что приводит к клиренсу нейтрофилов и высвобождению противовоспалительных и репаративных цитокинов, таких как трансформирующий фактор роста-β1 . Противовоспалительная программа заканчивается выходом макрофагов через лимфатическую систему . [84]
Связь с депрессией
Существуют доказательства связи между воспалением и депрессией . [85] Воспалительные процессы могут быть вызваны негативными познаниями или их последствиями, такими как стресс, насилие или лишения. Таким образом, негативные познания могут вызывать воспаление, которое, в свою очередь, может привести к депрессии. [86] [87] [ сомнительно – обсудить ] Кроме того, появляется все больше доказательств того, что воспаление может вызывать депрессию из-за увеличения цитокинов, переводя мозг в «режим болезни». [88]
Классические симптомы физического недомогания, такие как летаргия, во многом совпадают с поведением, характерным для депрессии. Уровни цитокинов имеют тенденцию резко увеличиваться во время депрессивных эпизодов у людей с биполярным расстройством и снижаться во время ремиссии. [89] Кроме того, в клинических испытаниях было показано, что противовоспалительные препараты, принимаемые в дополнение к антидепрессантам, не только значительно улучшают симптомы, но и увеличивают долю субъектов, положительно реагирующих на лечение. [90] Воспаления, которые приводят к серьезной депрессии, могут быть вызваны распространенными инфекциями, такими как инфекции, вызываемые вирусом, бактериями или даже паразитами. [91]
Связь с бредом
Имеются доказательства связи между воспалением и делирием, основанные на результатах недавнего продольного исследования, изучавшего СРБ у пациентов с COVID-19. [92]
Системные эффекты
Инфекционный организм может вырваться за пределы непосредственной ткани через кровеносную или лимфатическую систему , где он может распространиться на другие части тела. Если организм не сдерживается действием острого воспаления, он может получить доступ к лимфатической системе через близлежащие лимфатические сосуды . Инфекция лимфатических сосудов известна как лимфангиит , а инфекция лимфатического узла известна как лимфаденит . Когда лимфатические узлы не могут уничтожить всех патогенов, инфекция распространяется дальше. Патоген может получить доступ к кровотоку через лимфатический дренаж в кровеносную систему.
Когда воспаление охватывает хозяина, диагностируется синдром системного воспалительного ответа . Когда это вызвано инфекцией, применяется термин сепсис , при этом термины бактериемия применяются специально для бактериального сепсиса, а виремия — специально для вирусного сепсиса. Вазодилатация и дисфункция органов являются серьезными проблемами, связанными с распространенной инфекцией, которая может привести к септическому шоку и смерти. [93]
Белки острой фазы
Воспаление также характеризуется высокими системными уровнями белков острой фазы . При остром воспалении эти белки оказываются полезными; однако при хроническом воспалении они могут способствовать амилоидозу . [10] Эти белки включают С-реактивный белок , сывороточный амилоид А и сывороточный амилоид Р , которые вызывают ряд системных эффектов, включая: [10]
- Высокая температура
- Повышенное артериальное давление
- Уменьшение потоотделения
- Недомогание
- Потеря аппетита
- Сонливость
Число лейкоцитов
Воспаление часто влияет на количество лейкоцитов в организме:
- Лейкоцитоз часто наблюдается во время воспаления, вызванного инфекцией, когда он приводит к значительному увеличению количества лейкоцитов в крови, особенно незрелых клеток. Количество лейкоцитов обычно увеличивается до 15 000–20 000 клеток на микролитр, но в крайних случаях оно может приближаться к 100 000 клеток на микролитр. [10] Бактериальная инфекция обычно приводит к увеличению нейтрофилов , создавая нейтрофилию , тогда как такие заболевания, как астма , сенная лихорадка и заражение паразитами, приводят к увеличению эозинофилов , создавая эозинофилию . [10]
- Лейкопения может быть вызвана некоторыми инфекциями и заболеваниями, включая вирусные инфекции, инфекции Rickettsia , некоторые простейшие , туберкулез и некоторые виды рака. [10]
Интерлейкины и ожирение
С открытием интерлейкинов (ИЛ) возникла концепция системного воспаления . Хотя вовлеченные процессы идентичны воспалению тканей, системное воспаление не ограничивается определенной тканью, а затрагивает эндотелий и другие системы органов.
Хроническое воспаление широко наблюдается при ожирении . [94] [95] У людей с ожирением обычно наблюдается много повышенных маркеров воспаления, в том числе: [96] [97]
- ИЛ-6 (Интерлейкин-6) [98] [99]
- ИЛ-8 (интерлейкин-8)
- ИЛ-18 (Интерлейкин-18) [98] [99]
- TNF-α (фактор некроза опухоли-альфа) [98] [99]
- СРБ (С-реактивный белок) [98] [99]
- Инсулин [98] [99]
- Уровень глюкозы в крови [98] [99]
- Лептин [98] [99]
Хроническое воспаление низкой степени тяжести характеризуется двух-трехкратным увеличением системных концентраций цитокинов, таких как TNF-α, IL-6 и CRP. [100] Окружность талии значительно коррелирует с системной воспалительной реакцией. [101]
Потеря белой жировой ткани снижает уровни маркеров воспаления. [94] По состоянию на 2017 год связь системного воспаления с резистентностью к инсулину и диабетом 2 типа , а также с атеросклерозом находилась на стадии предварительного исследования, хотя строгие клинические испытания для подтверждения таких связей не проводились. [102]
У людей с ожирением уровень С-реактивного белка (СРБ) повышается, что может увеличить риск сердечно-сосудистых заболеваний . [103]
Результаты
Результат в конкретных обстоятельствах будет определяться тканью, в которой произошло повреждение, и повреждающим агентом, который его вызвал. Вот возможные результаты воспаления: [10]
- Разрешение
Полное восстановление воспаленной ткани до нормального состояния. Воспалительные мероприятия, такие как вазодилатация, химическое производство и инфильтрация лейкоцитов, прекращаются, а поврежденные паренхиматозные клетки регенерируются. Таков обычно исход, когда произошло ограниченное или кратковременное воспаление. - Фиброз
Большое количество разрушенных тканей или повреждений в тканях, неспособных к регенерации, не может быть полностью восстановлено организмом.В этих областях повреждения происходит фиброзное рубцевание , образуя рубец, состоящий в основном из коллагена . Рубец не будет содержать никаких специализированных структур, таких как паренхиматозные клетки, поэтому могут возникнуть функциональные нарушения. - Образование абсцесса.
Образуется полость, содержащая гной — непрозрачную жидкость, содержащую мертвые лейкоциты и бактерии, а также общие остатки разрушенных клеток. - Хроническое воспаление
При остром воспалении, если повреждающий агент сохраняется, то наступает хроническое воспаление. Этот процесс, характеризующийся воспалением, длящимся много дней, месяцев или даже лет, может привести к образованию хронической раны . Хроническое воспаление характеризуется доминирующим присутствием макрофагов в поврежденной ткани. Эти клетки являются мощными защитными агентами организма, но выделяемые ими токсины , включая активные формы кислорода , вредны как для собственных тканей организма, так и для инвазивных агентов. Как следствие, хроническое воспаление почти всегда сопровождается разрушением тканей.
Примеры
Воспаление обычно обозначается добавлением суффикса «ит», как показано ниже. Однако некоторые состояния, такие как астма и пневмония , не следуют этому правилу. Больше примеров доступно в Списке типов воспаления .
- Острый аппендицит
- Острый дерматит
- Острый инфекционный менингит
- Острый тонзиллит
Смотрите также
Примечания
- ^ Все эти признаки могут наблюдаться в отдельных случаях, но ни один из них не должен присутствовать, как само собой разумеющееся. [14] Это исходные или основные признаки воспаления. [14]
- ^ Functio laesa — устаревшее понятие, поскольку оно не является уникальным для воспаления и характерно для многих болезненных состояний. [15]
Ссылки
- ^ Ferrero-Miliani L, Nielsen OH, Andersen PS, Girardin SE (февраль 2007 г.). «Хроническое воспаление: значение NOD2 и NALP3 в генерации интерлейкина-1бета». Clinical and Experimental Immunology . 147 (2): 227–235. doi :10.1111/j.1365-2249.2006.03261.x. PMC 1810472 . PMID 17223962.
- ^ Chen L, Deng H, Cui H, Fang J, Zuo Z, Deng J и др. (январь 2018 г.). «Воспалительные реакции и заболевания органов, связанные с воспалением». Oncotarget . 9 (6). Impact Journals, LLC: 7204–7218. doi :10.18632/oncotarget.23208. PMC 5805548 . PMID 29467962. S2CID 3571245.
- ^ Аббас AB, Лихтман AH (2009). "Гл. 2 Врожденный иммунитет". Базовая иммунология. Функции и нарушения иммунной системы (3-е изд.). Saunders/Elsevier. ISBN 978-1-4160-4688-2.
- ^ «Воспаление и ваше здоровье». Cedars-Sinai .
- ^ Berger A (август 2000 г.). «Ответы Th1 и Th2: что они собой представляют?». BMJ . 321 (7258): 424. doi :10.1136/bmj.321.7258.424. PMC 27457 . PMID 10938051. Архивировано из оригинала 12 июля 2021 г. Получено 1 июля 2021 г.
- ^ "воспаление". Этимология воспаления по etymonline . 28 сентября 2017 г. Получено 11 августа 2024 г.
- ^ abcd Hall J (2011). Учебник медицинской физиологии Гайтона и Холла (12-е изд.). Филадельфия, Пенсильвания: Saunders/Elsevier. стр. 428. ISBN 978-1-4160-4574-8.
- ^ Granger DN, Senchenkova E (2010). "Leukocyte–Endothelial Cell Adhesion". Inflammation and the Microcirculation. Integrated Systems Physiology—From Cell to Function. Vol. 2. Morgan & Claypool Life Sciences. pp. 1–87. doi :10.4199/C00013ED1V01Y201006ISP008. PMID 21452440. Архивировано из оригинала 21 января 2021 г. Получено 1 июля 2017 г.
- ^ Piira OP, Miettinen JA, Hautala AJ, Huikuri HV, Tulppo MP (октябрь 2013 г.). «Физиологические реакции на эмоциональное возбуждение у здоровых субъектов и пациентов с ишемической болезнью сердца». Autonomic Neuroscience . 177 (2): 280–5. doi :10.1016/j.autneu.2013.06.001. PMID 23916871. S2CID 19823098.
- ^ abcdefghijklmnopqr Роббинс SL, Котран RS, Кумар V, Коллинз T (1998). Патологическая основа болезни Роббинса . Филадельфия: WB Saunders Company. ISBN 978-0-7216-7335-6.
- ^ Kumar R, Clermont G, Vodovotz Y, Chow CC (сентябрь 2004 г.). «Динамика острого воспаления». Журнал теоретической биологии . 230 (2): 145–55. arXiv : q-bio/0404034 . Bibcode :2004PhDT.......405K. doi :10.1016/j.jtbi.2004.04.044. PMID 15321710. S2CID 16992741.
- ^ abcdef Hannoodee S, Nasuruddin DN (2020). "Острая воспалительная реакция". StatPearls . PMID 32310543. Архивировано из оригинала 15 июня 2022 г. Получено 28 декабря 2020 г. .
- ^ abcdefg Pahwa R, Goyal A, Bansal P, Jialal I (28 сентября 2021 г.). «Хроническое воспаление». StatPearls . Национальные институты здравоохранения – Национальная медицинская библиотека. PMID 29630225. Архивировано из оригинала 19 декабря 2020 г. Получено 28 декабря 2020 г.
- ^ ab Медицинский словарь Стедмана (двадцать пятое издание). Уильямс и Уилкинс. 1990.
- ^ Rather LJ (март 1971 г.). «Нарушение функции (functio laesa): легендарный пятый кардинальный признак воспаления, добавленный Клавдием Галеном к четырем кардинальным признакам Цельса». Бюллетень Нью-Йоркской медицинской академии . 47 (3): 303–22. PMC 1749862. PMID 5276838 .
- ^ abcde Chandrasoma P, Taylor CR (2005). "Часть A. "Общая патология", Раздел II. "Реакция хозяина на травму", Глава 3. "Острая воспалительная реакция", подраздел "Основные клинические признаки"". Краткая патология (3-е изд.). McGraw-Hill. ISBN 978-0-8385-1499-3. OCLC 150148447. Архивировано из оригинала 5 октября 2008 г. Получено 5 ноября 2008 г.
- ^ ab Rather LJ (март 1971 г.). «Нарушение функции (functio laesa): легендарный пятый кардинальный признак воспаления, добавленный Галеном к четырем кардинальным признакам Цельса». Бюллетень Нью-Йоркской медицинской академии . 47 (3): 303–322. PMC 1749862. PMID 5276838 .
- ^ Вернер Р. (2009). Руководство массажиста по патологии (4-е изд.). Wolters Kluwer. ISBN 978-0-7817-6919-8. Архивировано из оригинала 21 декабря 2015 . Получено 6 октября 2010 .
- ^ Vogel WH, Berke A (2009). Краткая история зрения и глазной медицины. Kugler Publications. стр. 97. ISBN 978-90-6299-220-1.
- ^ Porth C (2007). Основы патофизиологии: концепции измененных состояний здоровья . Hagerstown, MD: Lippincott Williams & Wilkins. стр. 270. ISBN 978-0-7817-7087-3.
- ^ Дорманди Т (2006). Худшее из зол: борьба человека с болью . Нью-Хейвен, Коннектикут: Издательство Йельского университета. С. 22. ISBN 978-0-300-11322-8.
- ^ InformedHealth.org [Интернет]. Институт качества и эффективности здравоохранения (IQWiG). 22 февраля 2018 г. – через www.ncbi.nlm.nih.gov.
- ^ «Воспаление | Определение, симптомы, лечение и факты | Britannica». www.britannica.com . 11 марта 2024 г.
- ^ Роббинс С., Котран Р., Кумар В., Аббас А., Астер Дж. (2020). Патологическая основа болезни (10-е изд.). Филадельфия, Пенсильвания: Saunders Elsevier.
- ^ abc Raiten DJ, Sakr Ashour FA, Ross AC, Meydani SN, Dawson HD, Stephensen CB и др. (май 2015 г.). «Воспаление и наука о питании для программ/политики и интерпретации научных данных (INSPIRE)». Журнал питания . 145 (5): 1039S–1108S. doi :10.3945/jn.114.194571. PMC 4448820. PMID 25833893 .
- ^ Taams LS (июль 2018 г.). «Воспаление и иммунное разрешение». Клиническая и экспериментальная иммунология . 193 (1): 1–2. doi :10.1111/cei.13155. PMC 6037995. PMID 29987840 .
- ^ abcd Меджитов Р. (июль 2008 г.). «Происхождение и физиологические роли воспаления». Nature . 454 (7203): 428–435. Bibcode :2008Natur.454..428M. doi :10.1038/nature07201. PMID 18650913. S2CID 205214291.
- ^ Мантовани А., Гарланда С. (февраль 2023 г.). Лонго Д.Л. (ред.). «Гуморальный врожденный иммунитет и белки острой фазы». The New England Journal of Medicine . 388 (5): 439–452. doi :10.1056/NEJMra2206346. PMC 9912245. PMID 36724330 .
- ^ Ferland G (2020). «Витамин К». Современные знания в области питания . Elsevier. стр. 137–153. doi :10.1016/b978-0-323-66162-1.00008-1. ISBN 978-0-323-66162-1. Получено 17 февраля 2023 г. .
- ^ ab Herrington S (2014). Учебник патологии Мьюира (15-е изд.). CRC Press. стр. 59. ISBN 978-1-4441-8499-0.
- ^ Carstens E, Akiyama T, Cevikbas F, Kempkes C, Buhl T, Mess C, et al. (2014). "Роль интерлейкина-31 и онкостатина M в зуде и нейроиммунной коммуникации". В Carstens M, Akiyama T (ред.). Зуд: механизмы и лечение. Frontiers in Neuroscience. Boca Raton (FL): CRC Press/Taylor & Francis. ISBN 978-1-4665-0543-8. PMID 24830021.
- ^ Caughey GH (июнь 2007 г.). «Триптазы и химазы тучных клеток при воспалении и защите хозяина». Immunological Reviews . 217 (1): 141–54. doi :10.1111/j.1600-065x.2007.00509.x. PMC 2275918 . PMID 17498057.
- ^ Caughey GH (май 2016). «Протеазы тучных клеток как фармакологические мишени». European Journal of Pharmacology . Фармакологическая модуляция тучных клеток и базофилов. 778 : 44–55. doi :10.1016/j.ejphar.2015.04.045. PMC 4636979 . PMID 25958181.
- ^ abcd Libby P (ноябрь 2021 г.). «Воспаление в течение жизненного цикла атеросклеротической бляшки». Cardiovascular Research . 117 (13): 2525–2536. doi :10.1093/cvr/cvab303. PMC 8783385. PMID 34550337 .
- ^ Спаньоли Л.Г., Бонанно Э., Санджорджи Г., Мауриелло А. (ноябрь 2007 г.). «Роль воспаления при атеросклерозе». Журнал ядерной медицины . 48 (11): 1800–1815. doi : 10.2967/jnumed.107.038661. ПМИД 17942804.
- ^ Morofuji Y, Nakagawa S, Ujifuku K, Fujimoto T, Otsuka K, Niwa M и др. (январь 2022 г.). «За пределами снижения уровня липидов: влияние статинов на сердечно-сосудистые и цереброваскулярные заболевания и рак». Pharmaceuticals . 15 (2): 151. doi : 10.3390/ph15020151 . PMC 8877351 . PMID 35215263.
- ^ Szekely Y, Arbel Y (июнь 2018 г.). «Обзор интерлейкина-1 при болезнях сердца: где мы находимся сегодня?». Cardiology and Therapy . 7 (1): 25–44. doi :10.1007/s40119-018-0104-3. PMC 5986669. PMID 29417406 .
- ^ Osimo EF, Pillinger T, Rodriguez IM, Khandaker GM, Pariante CM, Howes OD (июль 2020 г.). «Воспалительные маркеры при депрессии: метаанализ средних различий и изменчивости у 5166 пациентов и 5083 контрольных лиц». Мозг, поведение и иммунитет . 87 : 901–909. doi :10.1016/j.bbi.2020.02.010. PMC 7327519. PMID 32113908 .
- ^ Wiedermann U, Chen XJ, Enerbäck L, Hanson LA, Kahu H, Dahlgren UI (декабрь 1996 г.). «Дефицит витамина А усиливает воспалительные реакции». Scandinavian Journal of Immunology . 44 (6): 578–84. doi :10.1046/j.1365-3083.1996.d01-351.x. PMID 8972739. S2CID 3079540.
- ^ Hargrave BY, Tiangco DA, Lattanzio FA, Beebe SJ (2003). «Кокаин, а не морфин, вызывает генерацию активных форм кислорода и активацию NF-kappaB в транзиторно котрансфицированных клетках сердца». Cardiovascular Toxicology . 3 (2): 141–51. doi :10.1385/CT:3:2:141. PMID 14501032. S2CID 35240781.
- ^ Montiel-Duarte C, Ansorena E, López-Zabalza MJ, Cenarruzabeitia E, Iraburu MJ (март 2004 г.). «Роль активных форм кислорода, глутатиона и NF-kappaB в апоптозе, вызванном 3,4-метилендиоксиметамфетамином («экстази») на звездчатых клетках печени». Биохимическая фармакология . 67 (6): 1025–33. doi :10.1016/j.bcp.2003.10.020. PMID 15006539.
- ^ Ungefroren H, Sebens S, Seidl D, Lehnert H, Hass R (сентябрь 2011 г.). «Взаимодействие опухолевых клеток с микроокружением». Cell Communication and Signaling . 9 : 18. doi : 10.1186/1478-811X-9-18 . PMC 3180438. PMID 21914164 .
- ^ abcde Coussens LM, Werb Z (2002). «Воспаление и рак». Nature . 420 (6917): 860–7. Bibcode :2002Natur.420..860C. doi :10.1038/nature01322. PMC 2803035 . PMID 12490959.
- ^ Gunn L, Ding C, Liu M, Ma Y, Qi C, Cai Y и др. (сентябрь 2012 г.). «Противоположные роли компонента комплемента C5a в прогрессировании опухоли и микроокружении опухоли». Журнал иммунологии . 189 (6): 2985–94. doi :10.4049/jimmunol.1200846. PMC 3436956. PMID 22914051 .
- ^ Copland JA, Sheffield-Moore M, Koldzic-Zivanovic N, Gentry S, Lamprou G, Tzortzatou-Stathopoulou F, et al. (Июнь 2009). «Рецепторы половых стероидов в дифференцировке скелета и эпителиальной неоплазии: возможно ли тканеспецифическое вмешательство?». BioEssays . 31 (6): 629–41. doi :10.1002/bies.200800138. PMID 19382224. S2CID 205469320.
- ^ Colotta F, Allavena P, Sica A, Garlanda C, Mantovani A (июль 2009 г.). «Связанное с раком воспаление — седьмой признак рака: связь с генетической нестабильностью». Канцерогенез (обзор). 30 (7): 1073–81. doi : 10.1093/carcin/bgp127 . PMID 19468060.
- ^ abcdefgh Chiba T, Marusawa H, Ushijima T (сентябрь 2012 г.). «Развитие рака, связанного с воспалением, в пищеварительных органах: механизмы и роли генетической и эпигенетической модуляции» (PDF) . Гастроэнтерология . 143 (3): 550–563. doi :10.1053/j.gastro.2012.07.009. hdl : 2433/160134 . PMID 22796521. S2CID 206226588. Архивировано (PDF) из оригинала 29 августа 2022 г. . Получено 9 июня 2018 г. .
- ^ Mantovani A, Allavena P, Sica A, Balkwill F (июль 2008 г.). "Cancer-relatedinflammatory" (PDF) . Nature . 454 (7203): 436–44. Bibcode :2008Natur.454..436M. doi :10.1038/nature07205. hdl : 2434/145688 . PMID 18650914. S2CID 4429118. Архивировано (PDF) из оригинала 30 октября 2022 г. . Получено 9 июня 2018 г. .
- ^ Larsen GL, Henson PM (1983). «Медиаторы воспаления». Annual Review of Immunology . 1 : 335–59. doi :10.1146/annurev.iy.01.040183.002003. PMID 6399978.
- ^ abcd Shacter E, Weitzman SA (февраль 2002 г.). «Хроническое воспаление и рак». Онкология . 16 (2): 217–26, 229, обсуждение 230–2. PMID 11866137.
- ^ Yu Y, Cui Y, Niedernhofer LJ, Wang Y (декабрь 2016 г.). «Возникновение, биологические последствия и значимость для здоровья человека повреждения ДНК, вызванного окислительным стрессом». Chemical Research in Toxicology . 29 (12): 2008–2039. doi :10.1021/acs.chemrestox.6b00265. PMC 5614522. PMID 27989142 .
- ^ Dizdaroglu M (декабрь 2012 г.). «Окислительно-индуцированное повреждение ДНК: механизмы, восстановление и болезнь». Cancer Letters . 327 (1–2): 26–47. doi :10.1016/j.canlet.2012.01.016. PMID 22293091.
- ^ Nishida N, Kudo M (2013). «Окислительный стресс и эпигенетическая нестабильность в гепатоканцерогенезе человека». Болезни пищеварения . 31 (5–6): 447–53. doi : 10.1159/000355243 . PMID 24281019.
- ^ ab Ding N, Maiuri AR, O'Hagan HM (2017). «Возникающая роль эпигенетических модификаторов в восстановлении повреждений ДНК, связанных с хроническими воспалительными заболеваниями». Mutation Research . 780 : 69–81. doi : 10.1016/j.mrrev.2017.09.005. PMC 6690501. PMID 31395351 .
- ^ Kawanishi S, Ohnishi S, Ma N, Hiraku Y, Oikawa S, Murata M (2016). «Нитративное и окислительное повреждение ДНК при инфекционно-связанном канцерогенезе в отношении раковых стволовых клеток». Genes and Environment . 38 (1): 26. Bibcode : 2016GeneE..38...26K. doi : 10.1186/s41021-016-0055-7 . PMC 5203929. PMID 28050219 .
- ^ O'Hagan HM, Wang W, Sen S, Destefano Shields C, Lee SS, Zhang YW и др. (ноябрь 2011 г.). «Окислительное повреждение нацеливает комплексы, содержащие ДНК-метилтрансферазы, SIRT1 и поликомб-члены на промоторные CpG-островки». Cancer Cell . 20 (5): 606–19. doi :10.1016/j.ccr.2011.09.012. PMC 3220885 . PMID 22094255.
- ^ Maiuri AR, Peng M, Podicheti R, Sriramkumar S, Kamplain CM, Rusch DB и др. (Июль 2017 г.). «Протеины репарации несоответствий инициируют эпигенетические изменения во время опухолеобразования, вызванного воспалением». Cancer Research . 77 (13): 3467–3478. doi :10.1158/0008-5472.CAN-17-0056. PMC 5516887 . PMID 28522752.
- ^ Yamashita S, Kishino T, Takahashi T, Shimazu T, Charvat H, Kakugawa Y и др. (февраль 2018 г.). «Генетические и эпигенетические изменения в нормальных тканях оказывают различное влияние на риск рака среди тканей». Труды Национальной академии наук Соединенных Штатов Америки . 115 (6): 1328–1333. Bibcode : 2018PNAS..115.1328Y. doi : 10.1073/pnas.1717340115 . PMC 5819434. PMID 29358395 .
- ^ Raza Y, Khan A, Farooqui A, Mubarak M, Facista A, Akhtar SS и др. (октябрь 2014 г.). «Окислительное повреждение ДНК как потенциальный ранний биомаркер канцерогенеза, связанного с Helicobacter pylori». Pathology & Oncology Research . 20 (4): 839–46. doi :10.1007/s12253-014-9762-1. PMID 24664859. S2CID 18727504.
- ^ ab Deeks SG (1 января 2011 г.). «ВИЧ-инфекция, воспаление, иммуносенесценция и старение». Annual Review of Medicine . 62 : 141–55. doi :10.1146/annurev-med-042909-093756. PMC 3759035. PMID 21090961 .
- ^ Klatt NR, Chomont N, Douek DC, Deeks SG (июль 2013 г.). «Иммунная активация и персистенция ВИЧ: последствия для лечебных подходов к ВИЧ-инфекции». Immunological Reviews . 254 (1): 326–42. doi :10.1111/imr.12065. PMC 3694608 . PMID 23772629.
- ^ Salazar-Gonzalez JF, Martinez-Maza O, Nishanian P, Aziz N, Shen LP, Grosser S, et al. (Август 1998). «Повышенная иммунная активация предшествует точке перегиба Т-клеток CD4 и повышенной вирусной нагрузке сыворотки при инфекции вируса иммунодефицита человека». Журнал инфекционных заболеваний . 178 (2): 423–30. doi : 10.1086/515629 . PMID 9697722.
- ^ Ipp H, Zemlin A (февраль 2013 г.). «Парадокс иммунного ответа при ВИЧ-инфекции: когда воспаление становится вредным». Clinica Chimica Acta; Международный журнал клинической химии . 416 : 96–9. doi :10.1016/j.cca.2012.11.025. PMID 23228847.
- ^ Nasi M, Pinti M, Mussini C, Cossarizza A (октябрь 2014 г.). «Персистирующее воспаление при ВИЧ-инфекции: устоявшиеся концепции, новые перспективы». Immunology Letters . 161 (2): 184–8. doi :10.1016/j.imlet.2014.01.008. PMID 24487059.
- ^ Milush JM, Mir KD, Sundaravaradan V, Gordon SN, Engram J, Cano CA и др. (март 2011 г.). «Отсутствие клинического СПИДа у зараженных SIV дымчатых мангабеев со значительной потерей CD4+ Т-клеток связано с двойными отрицательными Т-клетками». Журнал клинических исследований . 121 (3): 1102–10. doi :10.1172/JCI44876. PMC 3049370. PMID 21317533 .
- ^ Rey-Cuillé MA, Berthier JL, Bomsel-Demontoy MC, Chaduc Y, Montagnier L, Hovanessian AG и др. (май 1998 г.). «Вирус иммунодефицита обезьян реплицируется на высоком уровне в дымчатых мангобеях, не вызывая заболевания». Journal of Virology . 72 (5): 3872–86. doi :10.1128/JVI.72.5.3872-3886.1998. PMC 109612 . PMID 9557672.
- ^ Chahroudi A, Bosinger SE, Vanderford TH, Paiardini M, Silvestri G (март 2012 г.). «Естественные хозяева SIV: показывая СПИДу дверь». Science . 335 (6073): 1188–93. Bibcode :2012Sci...335.1188C. doi :10.1126/science.1217550. PMC 3822437 . PMID 22403383.
- ^ ab Doitsh G, Galloway NL, Geng X, Yang Z, Monroe KM, Zepeda O и др. (январь 2014 г.). «Смерть клеток от пироптоза приводит к истощению Т-клеток CD4 при инфекции ВИЧ-1». Nature . 505 (7484): 509–14. Bibcode :2014Natur.505..509D. doi :10.1038/nature12940. PMC 4047036 . PMID 24356306.
- ^ Monroe KM, Yang Z, Johnson JR, Geng X, Doitsh G, Krogan NJ и др. (январь 2014 г.). «ДНК-сенсор IFI16 необходим для гибели лимфоидных CD4 T-клеток, абортивно инфицированных ВИЧ». Science . 343 (6169): 428–32. Bibcode :2014Sci...343..428M. doi :10.1126/science.1243640. PMC 3976200 . PMID 24356113.
- ^ Galloway NL, Doitsh G, Monroe KM, Yang Z, Muñoz-Arias I, Levy DN и др. (сентябрь 2015 г.). «Передача ВИЧ-1 от клетки к клетке необходима для запуска пироптотической смерти лимфоидных Т-клеток CD4». Cell Reports . 12 (10): 1555–1563. doi :10.1016/j.celrep.2015.08.011. PMC 4565731 . PMID 26321639.
- ^ Doitsh G, Greene WC (март 2016 г.). «Изучение того, как Т-клетки CD4 теряются во время ВИЧ-инфекции». Cell Host & Microbe . 19 (3): 280–91. doi :10.1016/j.chom.2016.02.012. PMC 4835240 . PMID 26962940.
- ^ «Исследование VX-765 у пациентов с парциальной эпилепсией, резистентной к лечению – Полный текстовый просмотр – ClinicalTrials.gov». clinicaltrials.gov . 19 декабря 2013 г. Архивировано из оригинала 26 сентября 2022 г. Получено 21 мая 2016 г.
- ^ Eming SA, Krieg T, Davidson JM (март 2007). «Воспаление при заживлении ран: молекулярные и клеточные механизмы». Журнал исследовательской дерматологии . 127 (3): 514–25. doi : 10.1038/sj.jid.5700701 . PMID 17299434.
- ^ Ashcroft GS, Yang X, Glick AB, Weinstein M, Letterio JL, Mizel DE и др. (сентябрь 1999 г.). «У мышей, лишенных Smad3, наблюдается ускоренное заживление ран и ослабленная местная воспалительная реакция». Nature Cell Biology . 1 (5): 260–6. doi :10.1038/12971. PMID 10559937. S2CID 37216623.
- ^ Ashcroft GS (декабрь 1999 г.). «Двунаправленная регуляция функции макрофагов TGF-бета». Microbes and Infection . 1 (15): 1275–82. doi :10.1016/S1286-4579(99)00257-9. PMID 10611755. Архивировано из оригинала 10 января 2020 г. Получено 11 сентября 2019 г.
- ^ Werner F, Jain MK, Feinberg MW, Sibinga NE, Pellacani A, Wiesel P и др. (ноябрь 2000 г.). «Ингибирование активации макрофагов трансформирующим фактором роста бета 1 опосредовано Smad3». Журнал биологической химии . 275 (47): 36653–8. doi : 10.1074/jbc.M004536200 . PMID 10973958.
- ^ Sato Y, Ohshima T, Kondo T (ноябрь 1999 г.). «Регуляторная роль эндогенного интерлейкина-10 в кожной воспалительной реакции заживления ран у мышей». Biochemical and Biophysical Research Communications . 265 (1): 194–9. doi :10.1006/bbrc.1999.1455. PMID 10548513.
- ^ Serhan CN (август 2008 г.). «Контроль разрешения острого воспаления: новый род двойных противовоспалительных и проразрешающих медиаторов». Журнал пародонтологии . 79 (8 Suppl): 1520–6. doi :10.1902/jop.2008.080231. PMID 18673006.
- ^ Headland SE, Norling LV (май 2015). «Разрешение воспаления: принципы и проблемы». Семинары по иммунологии . 27 (3): 149–60. doi :10.1016/j.smim.2015.03.014. PMID 25911383.
- ^ Гринхалг Д.Г. (сентябрь 1998 г.). «Роль апоптоза в заживлении ран». Международный журнал биохимии и клеточной биологии . 30 (9): 1019–30. doi :10.1016/S1357-2725(98)00058-2. PMID 9785465.
- ^ Jiang D, Liang J, Fan J, Yu S, Chen S, Luo Y и др. (ноябрь 2005 г.). «Регулирование повреждения и восстановления легких с помощью Toll-подобных рецепторов и гиалуронана». Nature Medicine . 11 (11): 1173–9. doi :10.1038/nm1315. PMID 16244651. S2CID 11765495.
- ^ Тедер П., Вандивье Р.В., Цзян Д., Лян Дж., Кон Л., Пюре Э. и др. (апрель 2002 г.). «Разрешение воспаления легких с помощью CD44». Наука . 296 (5565): 155–8. Бибкод : 2002Sci...296..155T. дои : 10.1126/science.1069659. PMID 11935029. S2CID 7905603.
- ^ McQuibban GA, Gong JH, Tam EM, McCulloch CA, Clark-Lewis I, Overall CM (август 2000 г.). «Воспаление, ослабленное расщеплением желатиназой A моноцитарного хемоаттрактантного белка-3». Science . 289 (5482): 1202–6. Bibcode :2000Sci...289.1202M. doi :10.1126/science.289.5482.1202. PMID 10947989.
- ^ Serhan CN, Savill J (декабрь 2005 г.). «Разрешение воспаления: начало программирует конец». Nature Immunology . 6 (12): 1191–7. doi :10.1038/ni1276. PMID 16369558. S2CID 22379843.
- ^ Berk M, Williams LJ, Jacka FN, O'Neil A, Pasco JA, Moylan S и др. (сентябрь 2013 г.). «Итак, депрессия — это воспалительное заболевание, но откуда берется воспаление?». BMC Medicine . 11 : 200. doi : 10.1186/1741-7015-11-200 . PMC 3846682. PMID 24228900.
- ^ Cox WT, Abramson LY, Devine PG, Hollon SD (сентябрь 2012 г.). «Стереотипы, предубеждения и депрессия: комплексная перспектива». Perspectives on Psychological Science . 7 (5): 427–49. doi :10.1177/1745691612455204. PMID 26168502. S2CID 1512121.
- ^ Kiecolt-Glaser JK, Derry HM, Fagundes CP (ноябрь 2015 г.). «Воспаление: депрессия раздувает пламя и пирует на жаре». Американский журнал психиатрии . 172 (11): 1075–91. doi :10.1176/appi.ajp.2015.15020152. PMC 6511978. PMID 26357876 .
- ^ Уильямс С. (4 января 2015 г.). «Является ли депрессия разновидностью аллергической реакции?». The Guardian . Архивировано из оригинала 21 октября 2022 г. Получено 11 декабря 2016 г.
- ^ Brietzke E, Stertz L, Fernandes BS, Kauer-Sant'anna M, Mascarenhas M, Escosteguy Vargas A, et al. (Август 2009). «Сравнение уровней цитокинов у пациентов с депрессией, маниакальным и эутимическим расстройством с биполярным расстройством». Журнал аффективных расстройств . 116 (3): 214–7. doi :10.1016/j.jad.2008.12.001. PMID 19251324.
- ^ Мюллер Н., Шварц М.Дж., Денинг С., Дуэ А., Церовецки А., Голдштейн-Мюллер Б. и др. (июль 2006 г.). «Ингибитор циклооксигеназы-2 целекоксиб оказывает терапевтический эффект при тяжелой депрессии: результаты двойного слепого, рандомизированного, плацебо-контролируемого, дополнительного пилотного исследования ребоксетина». Молекулярная психиатрия . 11 (7): 680–4. doi : 10.1038/sj.mp.4001805 . PMID 16491133.
- ^ Canli T (2014). «Переосмысление большого депрессивного расстройства как инфекционного заболевания». Биология расстройств настроения и тревожности . 4 : 10. doi : 10.1186/2045-5380-4-10 . PMC 4215336 . PMID 25364500.
- ^ Saini A, Oh TH, Ghanem DA, Castro M, Butler M, Sin Fai Lam CC и др. (октябрь 2022 г.). «Воспалительные и газовые маркеры делирия COVID-19 в сравнении с делирием, не связанным с COVID-19: поперечное исследование». Старение и психическое здоровье . 26 (10): 2054–2061. doi : 10.1080/13607863.2021.1989375 . PMID 34651536. S2CID 238990849. Архивировано из оригинала 22 октября 2021 г. Получено 20 февраля 2023 г.
- ^ Ramanlal R, Gupta V (2021). "Физиология, вазодилатация". StatPearls . Treasure Island (FL): StatPearls Publishing. PMID 32491494. Архивировано из оригинала 11 мая 2021 г. Получено 22 сентября 2021 г.
- ^ ab Parimisetty A, Dorsemans AC, Awada R, Ravanan P, Diotel N, Lefebvre d'Hellencourt C (март 2016 г.). «Тайный разговор между жировой тканью и центральной нервной системой посредством секретируемых факторов — новая граница в нейродегенеративных исследованиях». Журнал Neuroinflammation (обзор). 13 (1): 67. doi : 10.1186/s12974-016-0530-x . PMC 4806498 . PMID 27012931.
- ^ Kershaw EE, Flier JS (июнь 2004 г.). «Жировая ткань как эндокринный орган». Журнал клинической эндокринологии и метаболизма . 89 (6): 2548–56. doi : 10.1210/jc.2004-0395 . PMID 15181022.
- ^ Bastard JP, Jardel C, Bruckert E, Blondy P, Capeau J, Laville M и др. (сентябрь 2000 г.). «Повышенные уровни интерлейкина 6 снижаются в сыворотке и подкожной жировой ткани у женщин с ожирением после потери веса». Журнал клинической эндокринологии и метаболизма . 85 (9): 3338–42. doi : 10.1210/jcem.85.9.6839 . PMID 10999830.
- ^ Mohamed-Ali V, Flower L, Sethi J, Hotamisligil G, Gray R, Humphries SE и др. (декабрь 2001 г.). «бета-адренергическая регуляция высвобождения IL-6 из жировой ткани: исследования in vivo и in vitro». Журнал клинической эндокринологии и метаболизма . 86 (12): 5864–9. doi : 10.1210/jcem.86.12.8104 . PMID 11739453. S2CID 73100391.
- ^ abcdefg Loffreda S, Yang SQ, Lin HZ, Karp CL, Brengman ML, Wang DJ и др. (январь 1998 г.). «Лептин регулирует провоспалительные иммунные реакции». FASEB Journal . 12 (1): 57–65. doi : 10.1096/fasebj.12.1.57 . PMID 9438411.
- ^ abcdefg Эспозито К, Наппо Ф, Марфелла Р, Джульяно Г, Джульяно Ф, Чиотола М и др. (октябрь 2002 г.). «Концентрации воспалительных цитокинов резко увеличиваются при гипергликемии у людей: роль окислительного стресса». Circulation . 106 (16): 2067–72. doi : 10.1161/01.CIR.0000034509.14906.AE . PMID 12379575.
- ^ Петерсен AM, Педерсен BK (апрель 2005 г.). «Противовоспалительный эффект упражнений». Журнал прикладной физиологии . 98 (4): 1154–62. doi :10.1152/japplphysiol.00164.2004. PMID 15772055. S2CID 4776835.
- ^ Rogowski O, Shapira I, Bassat OK, Chundadze T, Finn T, Berliner S, et al. (Июль 2010). «Окружность талии как основной фактор микровоспалительной реакции при метаболическом синдроме: поперечное исследование». Journal of Inflammation . 7 : 35. doi : 10.1186/1476-9255-7-35 . PMC 2919526 . PMID 20659330.
- ^ Goldfine AB, Shoelson SE (январь 2017 г.). «Терапевтические подходы, направленные на воспаление при диабете и связанном с ним сердечно-сосудистом риске». Журнал клинических исследований . 127 (1): 83–93. doi : 10.1172/jci88884 . PMC 5199685. PMID 28045401 .
- ^ Choi J, Joseph L, Pilote L (март 2013 г.). «Ожирение и С-реактивный белок в различных популяциях: систематический обзор и метаанализ». Obesity Reviews . 14 (3): 232–44. doi :10.1111/obr.12003. PMID 23171381. S2CID 206227739.
Внешние ссылки
- Воспаление в рубрике «Медицинские предметные рубрики» Национальной медицинской библиотеки США (MeSH)







