Менингококковая инфекция
| Менингококковая инфекция | |
|---|---|
 | |
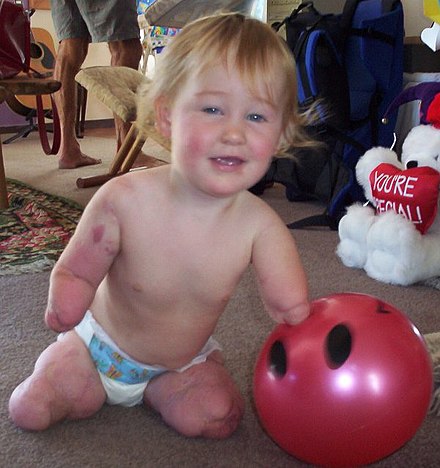
| Шарлотта Клеверли-Бисман , одна из самых молодых выживших после этой болезни. Инфицированные руки и ноги пришлось ампутировать позже. | |
| Специальность | Инфекционные заболевания , реанимация |
| Симптомы | Симптомы, похожие на грипп , ригидность затылочных мышц , изменение психического состояния , судороги , пурпура |
| Осложнения | Гангрена, ведущая к ампутации , сепсису , повреждению мозга , слепоте , глухоте |
| Профилактика | Менингококковая вакцина |
| Уход | Антибиотики |
| Прогноз | Смертность в целом составляет 10–20%. Смертность при лечении составляет 10%. |
Менингококковая инфекция описывает инфекции, вызываемые бактерией Neisseria meningitidis (также называемой менингококком). [1] Она имеет высокий уровень смертности, если ее не лечить, но ее можно предотвратить с помощью вакцины . [2] Хотя она наиболее известна как причина менингита , она также может привести к сепсису , который является еще более разрушительным и опасным состоянием. Менингит и менингококкемия являются основными причинами болезней, смерти и инвалидности как в развитых , так и в слаборазвитых странах .
В США регистрируется около 2600 случаев бактериального менингита в год, а в развивающихся странах в среднем 333 000 случаев. Показатель летальности колеблется от 10 до 20 процентов. [3] Заболеваемость эндемической менингококковой инфекцией за последние 13 лет колеблется от 1 до 5 на 100 000 в развитых странах и от 10 до 25 на 100 000 в развивающихся странах. Во время эпидемий заболеваемость менингококковой инфекцией приближается к 100 на 100 000. Менингококковые вакцины резко снизили заболеваемость этой болезнью в развитых странах. [4]
Патогенез заболевания до конца не изучен. Neisseria meningitidis колонизирует значительную часть населения в целом, не причиняя вреда, но у очень небольшого процента людей он может проникать в кровоток, поражая все тело, особенно конечности и мозг, вызывая серьезные заболевания. Продолжаются исследования в попытке понять конкретные аспекты биологии менингококка и взаимодействия с хозяином; однако ожидается, что разработка улучшенных методов лечения и эффективных вакцин будет зависеть от новых усилий специалистов во многих различных областях. [5]
Хотя менингококковая инфекция не так заразна, как простуда (которая передается при бытовом контакте), она может передаваться через слюну , а иногда и при тесном, длительном контакте с инфицированным человеком.
Типы
Менингококцемия
Менингококцемия, как и многие другие грамотрицательные инфекции крови, может вызывать диссеминированное внутрисосудистое свертывание (ДВС), которое является ненадлежащим свертыванием крови в сосудах. ДВС может вызывать ишемическое повреждение тканей, когда тромбы выше по течению препятствуют току крови и кровоизлиянию из-за истощения факторов свертывания . Небольшие кровотечения в кожу вызывают характерную петехиальную сыпь, которая появляется в форме звезды. Это происходит из-за выброса токсинов в кровь , которые разрушают стенки кровеносных сосудов . Сыпь может развиваться под кожей из-за утечки крови, которая может оставлять красные или коричневатые пятна, как от укола, [6] , которые могут перерасти в фиолетовые синяки. Менингококковая сыпь обычно может быть подтверждена стеклянным тестом, при котором сыпь не исчезает под давлением. [7]
Менингит
Менингококковый менингит — это форма бактериального менингита . Менингит — это заболевание, вызванное воспалением и раздражением мозговых оболочек , мембран, окружающих головной и спинной мозг. При менингококковом менингите причиной является проникновение бактерий в спинномозговую жидкость и их циркуляция через центральную нервную систему . Страны Африки к югу от Сахары, Америка, Западная Европа, Великобритания и Ирландия по-прежнему сталкиваются со многими проблемами в борьбе с этим заболеванием. [8]
Другие типы
Как и любая грамотрицательная бактерия, N. meningitidis может инфицировать различные органы. [ необходима цитата ]
Менингококковая пневмония может возникнуть во время пандемий гриппа и в военных лагерях. Это многодолевая, быстро развивающаяся пневмония, иногда связанная с септическим шоком. При своевременном лечении прогноз отличный. [9] Перикардит может возникнуть либо как септический перикардит с тяжелым прогнозом, либо как реактивный перикардит вслед за менингитом или септицемией. [ необходима цитата ]
Признаки и симптомы
Менингит
У пациента с менингококковым менингитом обычно наблюдается высокая температура, ригидность затылочных мышц (скованность шеи), симптом Кернига , сильная головная боль, рвота, пурпура , светобоязнь , а иногда и озноб, изменение психического состояния или судороги. Диарея или респираторные симптомы встречаются реже. Петехии также часто присутствуют, но возникают не всегда; их отсутствие не исключает диагноз менингококковой инфекции. Любой человек с симптомами менингококкового менингита должен получить внутривенные антибиотики до того, как станут известны результаты люмбальной пункции , поскольку задержка в лечении может значительно ухудшить прогноз. [ необходима цитата ]
Менингококцемия
Симптомы менингококкемии, по крайней мере изначально, похожи на симптомы гриппа . Обычно первые симптомы включают лихорадку, тошноту , миалгию, головную боль, артралгию , озноб , диарею, ригидность затылочных мышц и недомогание. Более поздние симптомы включают септический шок , пурпуру , гипотонию, цианоз, петехии , судороги, беспокойство и синдром полиорганной недостаточности . Также могут возникнуть острый респираторный дистресс-синдром и измененное психическое состояние. Петехиальная сыпь имеет «звездообразную» форму. Менингококковый сепсис имеет более высокий уровень смертности, чем менингококковый менингит, но риск неврологических осложнений гораздо ниже. [ необходима цитата ]
Патогенез
Менингококковая инфекция вызывает опасные для жизни менингит и сепсис. В случае менингита бактерии атакуют оболочку между мозгом и черепом, называемую мозговыми оболочками . Инфицированная жидкость из мозговых оболочек затем попадает в спинной мозг , вызывая такие симптомы, как скованность шеи, лихорадка и сыпь . Мозговые оболочки (а иногда и сам мозг) начинают опухать, что влияет на центральную нервную систему . [ требуется цитата ]
Даже при использовании антибиотиков примерно 1 из 10 человек, заболевших менингококковым менингитом, умирает; однако примерно столько же выживших после этой болезни теряют конечность или слух , или получают постоянное повреждение мозга . [10] Инфекция сепсисного типа гораздо более смертоносна и приводит к тяжелому заражению крови, называемому менингококковым сепсисом, которое поражает весь организм. В этом случае бактериальные токсины разрывают кровеносные сосуды и могут быстро отключить жизненно важные органы. В течение нескольких часов здоровье пациента может измениться от, казалось бы, хорошего до смертельно больного. [11] [ ненадежный источник? ]
Бактерия N. meningitidis окружена слизистой внешней оболочкой, которая содержит болезнетворный эндотоксин . В то время как многие бактерии вырабатывают эндотоксин, уровни, вырабатываемые менингококковыми бактериями, в 100–1000 раз выше (и, соответственно, более смертоносны), чем обычно. По мере того, как бактерии размножаются и перемещаются по кровотоку, они выделяют концентрированные количества токсина. Эндотоксин напрямую воздействует на сердце, снижая его способность циркулировать кровь, а также вызывает давление на кровеносные сосуды по всему телу. Поскольку некоторые кровеносные сосуды начинают кровоточить , повреждаются основные органы, такие как легкие и почки. [ необходима цитата ]
Пациенты с менингококковой инфекцией лечатся большой дозой антибиотика . Системный антибиотик, протекающий через кровоток, быстро убивает бактерии, но по мере того, как бактерии погибают, выделяется еще больше токсина. Для нейтрализации токсина из организма требуется до нескольких дней с использованием непрерывного жидкостного лечения и антибиотикотерапии. [11]
Профилактика
Наиболее эффективным методом профилактики является вакцина против N. meningitidis . В разных странах существуют разные штаммы бактерий, поэтому используются разные вакцины. Существует двенадцать серогрупп (штаммов), шесть из которых потенциально могут вызвать крупную эпидемию - A, B, C, X, Y и W135 ответственны практически за все случаи заболевания у людей. В настоящее время имеются вакцины против всех шести штаммов, включая более новую вакцину против серогруппы B. Первая вакцина для профилактики менингококковой серогруппы B (менингита B) была одобрена Европейской комиссией 22 января 2013 года. [12]
Вакцины обеспечивают значительную защиту от трех-пяти лет (обычная полисахаридная вакцина Menomune, Mencevax и NmVac-4) до более чем восьми лет (конъюгированная вакцина Menactra). [13] [14]
Вакцинации
Дети
Дети в возрасте 2–10 лет, которые подвержены высокому риску менингококковой инфекции, например, с определенными хроническими заболеваниями, а также путешествуют или проживают в странах с гиперэндемичным или эпидемическим менингококковым заболеванием, должны получить первичную иммунизацию. Хотя безопасность и эффективность вакцины не были установлены у детей младше 2 лет и при контроле вспышки, неконъюгированная вакцина может быть рассмотрена. [15] [16] [17] [18]
Подростки
Первичная иммунизация против менингококковой инфекции вакцинами менингита A, C, Y и W-135 рекомендуется всем подросткам в возрасте 11–12 лет и всем невакцинированным подросткам старшего возраста в возрасте 15 лет. Хотя конъюгированные вакцины являются предпочтительной менингококковой вакциной для подростков в возрасте 11 лет и старше, полисахаридные вакцины являются приемлемой альтернативой, если конъюгированная вакцина недоступна. [16] [17] [19]
Взрослые
Первичная иммунизация вакцинами против менингита A, C, Y и W-135 рекомендуется студентам колледжей, которые планируют жить в общежитиях, хотя риск менингококковой инфекции для студентов колледжей в возрасте 18–24 лет аналогичен таковому у населения в целом того же возраста. [10]
Плановая первичная иммунизация против менингококковой инфекции рекомендуется большинству взрослых, проживающих в районах, где менингококковая инфекция является эндемичной, или тем, кто планирует отправиться в такие районы. Хотя конъюгированные вакцины являются предпочтительной менингококковой вакциной для взрослых в возрасте 55 лет и моложе, полисахаридные вакцины являются приемлемой альтернативой для взрослых в этой возрастной группе, если конъюгированная вакцина недоступна. Поскольку безопасность и эффективность конъюгированных вакцин для взрослых старше 55 лет на сегодняшний день не установлены, полисахаридные вакцины следует использовать для первичной иммунизации в этой группе. [16] [17]
Медицинский персонал
Медицинские работники должны получать плановую иммунизацию против менингококковой инфекции для лабораторного персонала, который регулярно подвергается воздействию изолятов N. meningitidis . Лабораторный персонал и медицинский персонал подвергаются риску воздействия N. meningitides или пациентов с менингококковой инфекцией. Рекомендации Консультативного комитета по контролю за больничными инфекциями (HICPAC) относительно иммунизации медицинских работников о том, что рекомендуется плановая вакцинация медицинского персонала, Любой человек в возрасте 11–55 лет, желающий снизить риск менингококковой инфекции, может получить вакцины против менингита A, C, Y и W-135, а также лица старше 55 лет. При определенных обстоятельствах, если невакцинированный медицинский персонал не может быть вакцинирован и имеет интенсивный контакт с ротоглоточными выделениями инфицированных пациентов и не соблюдает надлежащие меры предосторожности, следует провести противоинфекционную профилактику менингококковой инфекции (например, 2-дневный курс перорального рифампицина или однократную дозу цефтриаксона внутримышечно или однократную дозу перорального ципрофлоксацина ). [16] [20]
новобранцы в армию США
Поскольку риск менингококковой инфекции среди новобранцев армии США повышен, все новобранцы в плановом порядке проходят первичную иммунизацию против этой болезни. [16]
Путешественники
Иммунизация против менингококковой инфекции не является обязательным условием для въезда в любую страну, в отличие от желтой лихорадки . Только Саудовская Аравия требует, чтобы путешественники в эту страну для ежегодного паломничества Хадж и Умра имели сертификат о вакцинации против менингококковой инфекции, выданный не более чем за 3 года и не менее чем за 10 дней до прибытия в Саудовскую Аравию. [ необходима цитата ]
Путешественники или жители районов, где N. meningitidis является высокоэндемичным или эпидемическим, подвергаются риску заражения, должны пройти первичную иммунизацию против менингококковой инфекции. [16] [17]
ВИЧ-инфицированные лица
ВИЧ-инфицированные лица, вероятно, подвержены повышенному риску менингококковой инфекции; ВИЧ-инфицированные лица, желающие снизить риск менингококковой инфекции, могут получить первичную иммунизацию против менингококковой инфекции. [20] Хотя эффективность вакцин против менингита A, C, Y и W-135 на сегодняшний день не была оценена среди ВИЧ-инфицированных лиц, ВИЧ-инфицированные лица в возрасте 11–55 лет могут получить первичную иммунизацию конъюгированной вакциной. [20] Вакцинация против менингита не снижает количество Т-клеток CD4+ и не увеличивает вирусную нагрузку у ВИЧ-инфицированных лиц, и нет никаких доказательств того, что вакцины отрицательно влияют на выживаемость. [21] [22] [23]
Закрыть контакты
Защитные уровни антикапсулярных антител достигаются только через 7–14 дней после введения менингококковой вакцины, вакцинация не может предотвратить раннее начало заболевания у этих контактов и обычно не рекомендуется после спорадических случаев инвазивной менингококковой инфекции. В отличие от развитых стран, в странах Африки к югу от Сахары и других слаборазвитых странах целые семьи живут в одной комнате дома. [24] [25]
Менингококковая инфекция обычно заносится в дом бессимптомным человеком. Затем носительство распространяется по дому, достигая младенцев, как правило, после того, как один или несколько других членов семьи были инфицированы. Заболевание чаще всего возникает у младенцев и маленьких детей, у которых отсутствует иммунитет к штамму циркулирующего организма, и которые впоследствии приобретают носительство инвазивного штамма. [26]
Тесные контакты определяются как лица, которые могли иметь интимный контакт с оральными выделениями пациента, например, через поцелуи или совместное употребление пищи или питья. Важность носительства при менингококковой инфекции хорошо известна. В развитых странах передача заболевания обычно происходит в детских садах, школах и на больших собраниях, где обычно может происходить передача заболевания. Поскольку менингококковый организм передается воздушно-капельным путем и подвержен высыханию, было высказано предположение, что для передачи необходим тесный контакт. Следовательно, передача заболевания другому восприимчивому человеку не может быть предотвращена. Менингит возникает спорадически в течение года, и поскольку у организма нет известного резервуара вне человека, источником передачи обычно являются бессимптомные носители. [27]
Кроме того, основные меры гигиены , такие как мытье рук и отказ от совместного использования стаканов для питья, могут снизить частоту заражения за счет ограничения воздействия. Когда случай подтверждается, всем близким контактам с инфицированным человеком можно предложить антибиотики , чтобы снизить вероятность распространения инфекции на других людей. Однако сообщалось о штаммах, устойчивых к рифампину, и беспорядочное использование антибиотиков способствует этой проблеме. Химиопрофилактика обычно применяется к тем близким контактам, которые подвергаются наибольшему риску переноса патогенных штаммов. Поскольку продолжительность вакцинации неизвестна, массовая выборочная вакцинация может быть наиболее экономически эффективным средством контроля передачи менингококковой инфекции, а не массовые плановые графики вакцинации. [28] [ ненадежный источник? ] [29]
Хронические заболевания
Лица с дефицитом компонентов в конечном общем пути комплемента (C3, C5-C9) более восприимчивы к инфекции N. meningitidis , чем лица с удовлетворительным комплементом, [30] [31] [32] [33] [34] [35] [36] [ чрезмерное цитирование ] и было подсчитано, что риск заражения у таких лиц в 7000 раз выше. [31] Кроме того, популяции с дефицитом компонентов комплемента часто страдают от менингококковой инфекции [37], поскольку их иммунный ответ на естественную инфекцию может быть менее полным, чем у лиц с дефицитом комплемента. [30] [38]
Наследственный дефицит пропердина также связан с повышенным риском заражения менингококковой инфекцией. [30] [38] Лица с функциональной или анатомической аспленией могут неэффективно выводить инкапсулированную Neisseria meningitidis из кровотока. [30] [38] Лица с другими состояниями, связанными с иммуносупрессией, также могут подвергаться повышенному риску развития менингококковой инфекции. [39] [40]
Антибиотики
В обновленном обзоре Cochrane 2013 года изучалась эффективность различных антибиотиков для профилактики менингококковой инфекции и искоренения N. meningitidis, особенно у людей с риском стать носителями. Систематический обзор включал 24 исследования с 6885 участниками. Во время наблюдения не было зарегистрировано ни одного случая менингококковой инфекции, и, таким образом, истинные профилактические меры антибиотиками не могли быть напрямую оценены. Однако данные свидетельствуют о том, что рифампицин , цефтриаксон , ципрофлоксацин и пенициллин были одинаково эффективны для искоренения N. meningitidis у потенциальных носителей, хотя рифампицин был связан с устойчивостью к антибиотику после лечения. Восемнадцать исследований предоставили данные о побочных эффектах и сообщили, что они были минимальными, но включали тошноту, боль в животе, головокружение и боль в месте инъекции. [41]
Контроль вспышек заболеваний
Вакцины против менингита A, C, Y и W-135 могут использоваться для крупномасштабных программ вакцинации, когда вспышка менингококковой инфекции происходит в Африке и других регионах мира. Всякий раз, когда спорадические или кластерные случаи или вспышки менингококковой инфекции происходят в США, химиопрофилактика является основным средством предотвращения вторичных случаев в семье и других близких контактах с лицами с инвазивным заболеванием. Вакцины против менингита A, C, Y и W-135 редко могут использоваться в качестве дополнения к химиопрофилактике,1 но только в ситуациях, когда существует постоянный риск заражения (например, когда происходят кластерные случаи или вспышки) и когда задействована серогруппа, содержащаяся в вакцине. [16]
Важно, чтобы врачи оперативно сообщали обо всех случаях предполагаемой или подтвержденной менингококковой инфекции местным органам здравоохранения и чтобы серогруппа штамма менингококка была определена. Эффективность программ массовой вакцинации зависит от раннего и точного распознавания вспышек. При возникновении предполагаемой вспышки менингококковой инфекции органы здравоохранения затем определяют, показана ли массовая вакцинация (с массовой химиопрофилактикой или без нее), и определяют целевую группу населения, подлежащую вакцинации, на основе оценки риска. [16] [17]
Уход
При подозрении на менингококковую инфекцию лечение должно быть начато немедленно и не должно откладываться в ожидании результатов обследования. Лечение в первичной медицинской помощи обычно включает быстрое внутримышечное введение бензилпенициллина , а затем срочный перевод в больницу (желательно, в академический медицинский центр I уровня или, по крайней мере, в больницу с круглосуточной неврологической помощью, в идеале с неврологическими отделениями интенсивной терапии и реанимации) для дальнейшего лечения. После поступления в больницу антибиотиками выбора обычно являются внутривенные цефалоспорины широкого спектра 3-го поколения , например, цефотаксим или цефтриаксон . Бензилпенициллин и хлорамфеникол также эффективны. Поддерживающие меры включают внутривенное введение жидкостей, кислород, инотропную поддержку, например, допамин или добутамин, и лечение повышенного внутричерепного давления . Стероидная терапия может помочь некоторым взрослым пациентам, но вряд ли повлияет на долгосрочные результаты. [ необходима цитата ]
Существуют некоторые споры о том, какой антибиотик наиболее эффективен при лечении заболевания. Систематический обзор сравнил два антибиотика. Было одно исследование: открытое (не слепое) исследование не меньшей эффективности с участием 510 человек, сравнивающих два разных типа антибиотиков; цефтриаксон (в котором было 14 смертей из 247) и хлорамфеникол (12 смертей из 256). Не было зарегистрировано никаких побочных эффектов. Оба антибиотика считались одинаково эффективными. Выбор антибиотика должен основываться на местной информации о резистентности к антибиотикам . [43]
Прогноз
Осложнения
Осложнения после менингококковой инфекции можно разделить на ранние и поздние группы. Ранние осложнения включают: повышенное внутричерепное давление, диссеминированное внутрисосудистое свертывание , судороги, сосудистый коллапс и недостаточность органов. Поздние осложнения: глухота, слепота, стойкий неврологический дефицит, снижение IQ и гангрена, приводящая к ампутациям. [ необходима цитата ]
Эпидемиология
Африка

Значение менингита в Африке так же велико , как ВИЧ, туберкулез и малярия. Случаи менингококцемии, приводящие к тяжелому менингоэнцефалиту, распространены среди маленьких детей и пожилых людей. Смерть менее чем за 24 часа более вероятна во время эпидемических сезонов заболевания в Африке, а страны Африки к югу от Сахары страдают от вспышек менингита в течение всего эпидемического сезона. Возможно, изменение климата [44] вносит значительный вклад в распространение заболевания в Бенине , Буркина-Фасо , Камеруне , Центральноафриканской Республике , Чаде , Кот-д'Ивуаре , Демократической Республике Конго , Эфиопии , Гане , Мали , Нигере , Нигерии и Того . Это район Африки, где заболевание эндемично: менингит присутствует «скрыто», и всегда есть несколько случаев. Когда число случаев превышает пять на население в 100 000 человек в течение одной недели, команды приводятся в состояние боевой готовности. Уровень эпидемии достигается, когда на 100 000 населения приходится 100 случаев в течение нескольких недель. [45]
Еще больше осложняет усилия по прекращению распространения менингита в Африке тот факт, что чрезвычайно сухие, пыльные погодные условия, характерные для Нигера и Буркина-Фасо с декабря по июнь, благоприятствуют развитию эпидемий. Переполненные деревни являются рассадниками бактериальной передачи и приводят к высокой распространенности инфекций дыхательных путей, которые делают организм более восприимчивым к инфекции, способствуя распространению менингита. IRIN Africa news предоставляет количество смертей в каждой стране с 1995 года, [46] [47] [48] [49] и массовая кампания вакцинации после вспышки менингококковой инфекции в сообществе во Флориде была проведена CDC . [ 50]
Флорида
По состоянию на июнь 2022 года вспышка заболевания продолжается во Флориде. [51] CDC выявил 26 случаев заболевания. [52] Семь смертей были связаны с заболеванием. [51]
История и этимология
От греческого meninx (мембрана) + kokkos (ягода), менингококковая инфекция была впервые описана Гаспаром Вьёссо во время вспышки в Женеве в 1805 году. В 1884 году итальянские патологи Этторе Маркиафава и Анджело Челли описали внутриклеточные микрококки в спинномозговой жидкости , а в 1887 году Антон Вихсельбаум идентифицировал менингококк (обозначенный как Diplococcus intracellularis meningitidis ) в спинномозговой жидкости и установил связь между организмом и эпидемическим менингитом. [53]
Смотрите также
- Эндокардит
- Патогенные бактерии
- Синдром Уотерхауза–Фридериксена
- африканский пояс менингита
- Вспышка менингита в Западной Африке в 2009–2010 гг.
- Менингококковая вакцина
- Проект вакцины против менингита
Ссылки
- ^ Suryadevara M (2021). "19. Менингококк". В Domachowske J, Suryadevara M (ред.). Вакцины: клинический обзор и практическое руководство . Швейцария: Springer. стр. 235–246 . ISBN 978-3-030-58416-0. Архивировано из оригинала 2 июля 2023 г. . Получено 1 октября 2023 г. .
- ^ Bash MC (2022). «6. Инфекции, вызванные Neisseria meningitidis». В Jong EC, Stevens DL (ред.). Netter's Infectious Diseases (2-е изд.). Филадельфия: Elsevier. стр. 24–28 . ISBN 978-0-323-71159-3. Архивировано из оригинала 20 октября 2023 г. . Получено 1 октября 2023 г. .
- ^ Riedo FX, Plikaytis BD, Broome CV (август 1995 г.). «Эпидемиология и профилактика менингококковой инфекции». Pediatr. Infect. Dis. J . 14 (8): 643– 57. doi :10.1097/00006454-199508000-00001. PMID 8532420. S2CID 39011100. Архивировано из оригинала 26 января 2020 г. Получено 3 июля 2019 г.
- ^ Patel M, Lee Ck (24 января 2005 г.). Cochrane Acute Respiratory Infections Group (ред.). "Полисахаридные вакцины для профилактики менингококкового менингита серогруппы А". Cochrane Database of Systematic Reviews . doi :10.1002/14651858.CD001093.pub2.
- ^ Pollard AJ, Maiden MC (2001). Менингококковая инфекция: методы и протоколы. Humana Press. ISBN 978-0-89603-849-3.
- ^ "Менингококковая септицемия у студентов колледжа". Essortment. 2002. Архивировано из оригинала 28 июля 2007 года . Получено 29 января 2008 года .
- ^ "Glass Test". Meningitisnow.org . Архивировано из оригинала 6 ноября 2014 года . Получено 7 октября 2018 года .
- ^ "Борьба с эпидемическим менингококковым заболеванием. Практические рекомендации ВОЗ. 2-е издание". ВОЗ . Всемирная организация здравоохранения. Архивировано из оригинала 18 апреля 2003 г. Получено 7 октября 2018 г.
- ^ Руководство Сэнфорда по антимикробной терапии 2014 г., 44-е издание.
- ^ ab Центры по контролю и профилактике заболеваний. Менингококковая инфекция среди студентов колледжей: ACIP изменяет рекомендации по вакцинации от менингита. Пресс-релиз. 1999 20 октября
- ^ ab Джери Р. Редди и Тиомбиано С. Ригоберт. Менингококковые инфекции. Инфекционные заболевания в Африке. Западная Африка. Мед. Бык. 2007 год
- ↑ Пресс-релиз (22 января 2013 г.). «Novartis получает одобрение ЕС на Bexsero, первую вакцину для профилактики основной причины опасного для жизни менингита в Европе». Novartis. Архивировано из оригинала 25 января 2013 г. Получено 12 февраля 2013 г.
- ^ "Преимущества конъюгированной менингококковой вакцины" (PDF) . Архивировано из оригинала (PDF) 14 июля 2010 г.
- ^ Krause G, Blackmore C, Wiersma S, Lesneski C, Gauch L, Hopkins RS (декабрь 2002 г.). «Кампания массовой вакцинации после вспышки менингококковой инфекции в обществе». Emerging Infect. Dis . 8 (12): 1398– 403. doi : 10.3201 /eid0812.040421. PMC 2738498. PMID 12498654.
- ^ Trotter CL, Andrews NJ, Kaczmarski EB, Miller E, Ramsay ME (2004). «Эффективность конъюгированной вакцины против менингококковой серогруппы C через 4 года после введения». Lancet . 364 (9431): 365– 7. doi :10.1016/S0140-6736(04)16725-1. PMID 15276396. S2CID 8759414.
- ^ abcdefgh Билуха OO, Розенштейн Н, Розенштейн, Национальный центр инфекционных заболеваний (май 2005 г.). «Профилактика и контроль менингококковой инфекции. Рекомендации Консультативного комитета по практике иммунизации (ACIP)». MMWR Recomm Rep . 54 (RR-7): 1– 21. PMID 15917737. Архивировано из оригинала 10 апреля 2021 г. Получено 10 сентября 2017 г.
- ^ abcde Комитет по инфекционным заболеваниям Американской академии педиатрии (август 2005 г.). «Профилактика и контроль менингококковой инфекции: рекомендации по использованию менингококковых вакцин у детей». Педиатрия . 116 (2): 496–505 . doi :10.1542/peds.2005-1314. PMID 15995007. S2CID 20859458. Архивировано из оригинала 28 августа 2021 г. Получено 5 июля 2012 г.
- ^ Пичичеро М., Кейси Дж., Блаттер М., Ротштейн Э., Райалл Р., Байбел М., Гилмет Г., Папа Т. (январь 2005 г.). «Сравнительное исследование безопасности и иммуногенности четырехвалентной (A, C, Y, W-135) менингококковой полисахаридно-дифтерийной конъюгированной вакцины по сравнению с четырехвалентной полисахаридной вакциной у детей в возрасте от двух до десяти лет». Pediatr. Infect. Dis. J . 24 (1): 57– 62. doi :10.1097/01.inf.0000148928.10057.86. PMID 15665711. S2CID 23012002.
- ^ Комитет по инфекционным заболеваниям Американской академии педиатрии (январь 2006 г.). «Рекомендуемый график иммунизации детей и подростков — США, 2006 г.». Педиатрия . 117 (1): 239–40 . doi : 10.1542/peds.2005-2790 . PMID 16396888.
- ^ abc Центры по контролю и профилактике заболеваний (декабрь 1997 г.). «Иммунизация работников здравоохранения: рекомендации Консультативного комитета по практике иммунизации (ACIP) и Консультативного комитета по практике контроля за больничными инфекциями (HICPAC)». MMWR Recomm Rep . 46 (RR-18): 1– 42. PMID 9427216. Архивировано из оригинала 16 апреля 2021 г. Получено 10 сентября 2017 г.
- ^ Janoff EN, Tasker S, Opstad NL и др. Влияние иммунизации на недавних сероконвертеров ВИЧ-1. Труды ICAAC Новый Орлеан 1996. Реферат № I60
- ^ Kroon FP, Bruisten S, Swieten PV и др. Отсутствие увеличения ВИЧ-нагрузки после иммунизации конъюгированной пневмококковой вакциной, Pneumovax или Typhim-Vi. Труды ICAAC, Новый Орлеан, 1996. Реферат № I61
- ^ Tasker SA, Treanor J, Rossetti R et al. Цельновирионная вакцина против гриппа имеет защитную эффективность в условиях ВИЧ-инфекции. Труды ICAAC Новый Орлеан 1996. Реферат № I88
- ^ Обаро С (апрель 2000 г.). «Контроль менингококковой инфекции в Западной Африке». Lancet . 355 (9210): 1184– 5. doi :10.1016/S0140-6736(05)72263-7. PMID 10791403. S2CID 40851283.
- ^ Akpede GO (1995). «Проявление и исход спорадического острого бактериального менингита у детей в африканском поясе менингита: недавний опыт Северной Нигерии, подчеркивающий факторы, влияющие на исход». West African Journal of Medicine . 14 (4): 217–26 . PMID 8634227.
- ^ Munford RS, Taunay Ade E, de Morais JS, Fraser DW, Feldman RA (июнь 1974). «Распространение менингококковой инфекции в домохозяйствах». Lancet . 1 (7869): 1275– 8. doi :10.1016/S0140-6736(74)90022-1. PMID 4134961.
- ^ Контроль и профилактика менингококковой инфекции: Рекомендации Консультативного комитета по практике иммунизации (ACIP): VIRGINIA EPIDEMIOLOGY BULLETIN, июль 1997 г., том 97, номер 7
- ^ Jeeri R. Reddy, Безопасность и иммуногенность четырехвалентной (A, C, Y и W-135) полисахаридной вакцины против менингококкового менингита "Фаза III МНОГОЦЕНТРОВОЕ КЛИНИЧЕСКОЕ ИСПЫТАНИЕ В АФРИКЕ К ЮГУ ОТ САХАРЫ" 2008; West African Journal of Medicine (в печати)
- ^ Гринвуд Б.М., Вали СС, Вали (апрель 1980 г.). «Контроль менингококковой инфекции в африканском поясе менингита путем избирательной вакцинации». Lancet . 1 (8171): 729– 32. doi :10.1016/S0140-6736(80)91230-1. PMID 6103155. S2CID 2002137.
- ^ abcd Kirsch EA, Barton RP, Kitchen L, Giroir BP (ноябрь 1996 г.). «Патофизиология, лечение и исход менингококкемии: обзор и недавний опыт». Pediatr. Infect. Dis. J . 15 (11): 967– 78, quiz 979. doi :10.1097/00006454-199611000-00009. PMID 8933544.
- ^ ab Ross SC, Densen P, Densen (сентябрь 1984 г.). «Состояния дефицита комплемента и инфекция: эпидемиология, патогенез и последствия нейссерийных и других инфекций при иммунодефиците». Medicine (Балтимор) . 63 (5): 243–73 . doi : 10.1097/00005792-198409000-00001 . PMID 6433145. S2CID 25041064.
- ^ Orren A, Potter PC, Cooper RC, du Toit E (октябрь 1987 г.). «Дефицит шестого компонента комплемента и восприимчивость к инфекциям Neisseria meningitidis: исследования в 10 семьях и пяти отдельных случаях». Иммунология . 62 (2): 249–53 . PMC 1453963. PMID 3679285 .
- ^ Росс СК, Розенталь ПДж, Берберих ХМ, Денсен П (июнь 1987 г.). «Уничтожение Neisseria meningitidis человеческими нейтрофилами: последствия для нормальных и дефицитных по комплементу лиц». J. Infect. Dis . 155 (6): 1266– 75. doi :10.1093/infdis/155.6.1266. PMID 3106511.
- ^ Росс СК, Берберих ХМ, Денсен П (декабрь 1985 г.). «Естественная сывороточная бактерицидная активность против изолятов Neisseria meningitidis от распространенных инфекций у нормальных и комплемент-дефицитных хозяев». J. Infect. Dis . 152 (6): 1332– 5. doi :10.1093/infdis/152.6.1332. PMID 3934293.
- ^ Al'Aldeen AA, Cartwright KA, Cartwright (ноябрь 1996 г.). «Neisseria meningitidis: вакцины и вакцины-кандидаты». J. Infect . 33 (3): 153–7 . doi :10.1016/S0163-4453(96)92081-2. PMID 8945702.
- ^ Mayon-White RT, Heath PT, Heath (март 1997). «Профилактические стратегии при менингококковой инфекции». Arch. Dis. Child . 76 (3): 178– 81. doi :10.1136/adc.76.3.178. PMC 1717118 . PMID 9135255.
- ^ Andreoni J, Käyhty H, Densen P (июль 1993 г.). «Вакцинация и роль антител к капсульному полисахариду в профилактике рецидивирующей менингококковой инфекции у лиц с поздним дефицитом компонента комплемента». J. Infect. Dis . 168 (1): 227– 31. doi :10.1093/infdis/168.1.227. PMID 8515116.
- ^ abc Cunliffe NA, Snowden N, Dunbar EM, Haeney MR (июль 1995 г.). «Рецидивирующая менингококковая септицемия и дефицит пропердина». J. Infect . 31 (1): 67– 8. doi :10.1016/S0163-4453(95)91550-8. PMID 8522838.
- ^ Центры по контролю и профилактике заболеваний (июнь 2000 г.). «Профилактика и контроль менингококковой инфекции. Рекомендации Консультативного комитета по практике иммунизации (ACIP)». MMWR Recomm Rep . 49 (RR-7): 1– 10. PMID 10902834. Архивировано из оригинала 17 апреля 2021 г. Получено 10 сентября 2017 г.
- ^ Центры по контролю и профилактике заболеваний (апрель 1993 г.). «Рекомендации Консультативного комитета по практике иммунизации (ACIP): использование вакцин и иммуноглобулинов для лиц с измененной иммунокомпетентностью». MMWR Recomm Rep . 42 (RR-4): 1– 18. PMID 8474421. Архивировано из оригинала 17 апреля 2021 г. Получено 10 сентября 2017 г.
- ^ Zalmanovici Trestioreanu A, Fraser A, Gafter-Gvili A, Paul M, Leibovici L (25 октября 2013 г.). Cochrane Acute Respiratory Infections Group (ред.). «Антибиотики для профилактики менингококковых инфекций». Cochrane Database of Systematic Reviews . 2013 (10): CD004785. doi :10.1002/14651858.CD004785.pub5. PMC 6698485. PMID 24163051 .
- ^ Wane J. "The case for vaccine" (PDF) . North & South . Архивировано из оригинала (PDF) 24 августа 2015 г. . Получено 3 июля 2015 г. .
- ^ Sudarsanam TD, Rupali P, Tharyan P, Abraham OC, Thomas K (14 июня 2017 г.). «Антибиотики перед госпитализацией при подозрении на менингококковую инфекцию». База данных систематических обзоров Cochrane . 2017 (6): CD005437. doi :10.1002/14651858.CD005437.pub4. ISSN 1469-493X. PMC 6481530. PMID 28613408 .
- ^ "АФРИКА: Изменение климата связано с распространением болезней". 6 февраля 2007 г. Архивировано из оригинала 22 февраля 2012 г. Получено 6 января 2009 г.
- ^ "Менингит". www.who.int . Архивировано из оригинала 10 января 2022 г. Получено 4 апреля 2023 г.
- ^ "FASO: Менингит убивает более 400 человек". 6 февраля 2007 г.
- ^ Enserink M (декабрь 2008 г.). «Менингит. Меньше вакцины — больше». Science . 322 (5907): 1449. doi :10.1126/science.322.5907.1449a. PMID 19056945. S2CID 206583291.
- ^ "БУРКИНА-ФАСО: 5 миллионов в опасности, так как число смертей от менингита растет". 6 февраля 2007 г. Архивировано из оригинала 12 июня 2011 г. Получено 6 января 2009 г.
- ^ "NIGER: Почти 1000 смертей от менингита". 6 февраля 2007 г. Архивировано из оригинала 12 июня 2011 г. Получено 6 января 2009 г.
- ^ "Менингококковая инфекция: часто задаваемые вопросы". Архивировано из оригинала 8 июля 2014 года . Получено 10 сентября 2017 года .
- ^ ab Thomas N (23 июня 2022 г.). «CDC расследует «одну из самых страшных вспышек менингококковой инфекции» в истории США среди геев и бисексуальных мужчин во Флориде». CNN . Архивировано из оригинала 28 июня 2022 г. Получено 28 июня 2022 г.
- ^ Anthes E (22 июня 2022 г.). «Вспышка менингококковой инфекции во Флориде растет, говорят CDC». The New York Times . Архивировано из оригинала 28 июня 2022 г. Получено 28 июня 2022 г.
- ^ Генри Р. (июль 2017 г.). «Этимология: менингококковая болезнь». Emerg Infect Dis . 23 (7): 1187. doi :10.3201/eid2307.ET2307. PMC 5512471. Ссылка
на общедоступный текст из CDC
Дальнейшее чтение
- Центры по контролю и профилактике заболеваний (2012). «Гл. 13: Менингококковая инфекция». В Atkinson W, Wolfe S, Hamborsky J (ред.). Эпидемиология и профилактика заболеваний, предупреждаемых вакцинами (12-е изд.). Вашингтон, округ Колумбия: Фонд общественного здравоохранения. стр. 193–204 . Архивировано из оригинала 10 марта 2017 г.
Внешние ссылки
- Дерматологический Атлас -1886809878