Центральный венозный катетер
| Центральный венозный катетер | |
|---|---|
 Схема, показывающая нетуннелированную центральную линию, введенную в правую подключичную вену. | |
| МеШ | Д002405 |
Центральный венозный катетер ( CVC ), также известный как центральная линия (c-line) , центральная венозная линия или катетер центрального венозного доступа , представляет собой катетер, помещаемый в крупную вену . Это форма венозного доступа . Размещение более крупных катетеров в более центрально расположенных венах часто необходимо у пациентов в критическом состоянии или у тех, кому требуется длительная внутривенная терапия, для более надежного сосудистого доступа. Эти катетеры обычно помещаются в вены на шее ( внутренняя яремная вена ), груди ( подключичная вена или подмышечная вена ), паху ( бедренная вена ) или через вены на руках (также известные как линия PICC или периферически вводимые центральные катетеры).
Центральные линии используются для введения лекарств или жидкостей, которые невозможно принять через рот или которые могут повредить более мелкую периферическую вену , для проведения анализов крови (в частности, «центральной венозной сатурации кислородом»), для введения жидкости или продуктов крови для реанимации большого объема и для измерения центрального венозного давления . [1] [2] Используемые катетеры обычно имеют длину 15–30 см, изготовлены из силикона или полиуретана и имеют один или несколько просветов для инфузии. [3]
Медицинское применение

- Шприц с местной анестезией
- Скальпель
- Стерильный гель для ультразвукового контроля
- Игла-проводник (здесь 18 Ga ) на шприце с физиологическим раствором для обнаружения обратного тока крови при проникновении в вену
- Направляющая проволока
- Расширитель тканей
- Постоянный катетер (здесь 16 Ga )
- Дополнительные застежки и соответствующая хирургическая нить
- Заправка

Ниже приведены основные показания к использованию центральных венозных катетеров: [3]
- Затрудненный периферический венозный доступ — центральные венозные катетеры могут быть установлены, когда затруднено получение или поддержание периферического венозного доступа (например, ожирение, рубцовые изменения вен от предыдущих канюляций , возбужденное состояние пациента).
- Доставка определенных лекарств или жидкостей – такие лекарства, как вазопрессоры (например, норадреналин , вазопрессин , фенилэфрин и т. д.), химиотерапевтические средства или гипертонические растворы, повреждают периферические вены и часто требуют установки центральной линии. Кроме того, катетеры с несколькими просветами могут облегчить доставку нескольких парентеральных лекарств одновременно.
- Длительная внутривенная терапия — парентеральные препараты, которые необходимо вводить в течение длительного времени (более нескольких дней), например, длительное парентеральное питание или внутривенные антибиотики , вводятся через центральный катетер.
- Специализированное лечение — такие вмешательства, как гемодиализ , плазмаферез , трансвенозная электрокардиостимуляция и инвазивный гемодинамический мониторинг (например, катетеризация легочной артерии ), требуют центрального венозного доступа.
Абсолютных противопоказаний к использованию центральных венозных катетеров нет. [3] Относительные противопоказания включают: коагулопатию , травму или местную инфекцию в месте установки или подозрение на повреждение проксимальных сосудов. [4] Однако существуют риски и осложнения, связанные с установкой центральных линий, которые рассматриваются ниже.
Осложнения
Установка центральной линии может вызвать ряд осложнений. Ожидаемая польза от их использования должна перевешивать риск этих осложнений.
Пневмоторакс
Частота пневмоторакса самая высокая при катетеризации подключичной вены из-за ее анатомической близости к верхушке легкого. В случае катетеризации внутренней яремной вены риск пневмоторакса сводится к минимуму за счет использования ультразвукового контроля. Для опытных врачей частота пневмоторакса составляет около 1,5–3,1%. Национальный институт здравоохранения и медицинского обслуживания (Великобритания) и другие медицинские организации рекомендуют рутинное использование ультрасонографии для минимизации осложнений. [5]
Если есть подозрение на пневмоторакс, следует сделать рентгенографию грудной клетки в вертикальном положении. Рентгенография грудной клетки в вертикальном положении предпочтительнее, поскольку свободный воздух будет перемещаться в верхушку легкого, где его легко визуализировать. Конечно, это не всегда возможно, особенно у тяжелобольных пациентов в отделении интенсивной терапии . Рентгенограммы, полученные в положении лежа на спине, не позволяют обнаружить 25–50% пневмотораксов. [6] Вместо этого, прикроватное УЗИ является превосходным методом обнаружения у тех, кто слишком болен, чтобы получить вертикальную визуализацию. [3]
Перфорация сосудов
Перфорация сосудистой сети катетером является опасным и потенциально опасным для жизни осложнением центральных линий. К счастью, частота таких событий чрезвычайно мала, особенно когда линии устанавливаются под ультразвуковым контролем. Случайная канюляция сонной артерии является потенциальным осложнением установки центральной линии во внутреннюю яремную вену . Это происходит с частотой примерно 1% при использовании ультразвукового контроля. Однако при использовании анатомического подхода сообщается о частоте 0,5–11%. [7] Если сонная артерия случайно канюлирована и в артерию вставлен катетер, катетер следует оставить на месте и уведомить сосудистого хирурга, поскольку его удаление может быть фатальным. [3]
Инфекции кровотока, связанные с катетером
Все катетеры могут вводить бактерии в кровоток. Это может привести к серьезным инфекциям, которые могут быть фатальными в 25% случаев. [8] Проблема инфекций кровотока, связанных с центральной линией (CLABSI), привлекает все большее внимание в последние годы. [9] Они вызывают большую заболеваемость (вред) и смертность, а также увеличивают расходы на здравоохранение. Те, у кого есть CLABSI, имеют в 2,75 раза больший риск смерти по сравнению с теми, у кого ее нет. [10] CLABSI также связана с более длительным пребыванием в отделении интенсивной терапии и больнице, на 2,5 и 7,5 дней соответственно, если учитывать другие факторы, связанные с болезнью. [10]
Микробы могут попасть в кровоток через центральный катетер несколькими способами. В редких случаях они попадают в кровь через зараженные инфузии. Они также могут попасть в просвет катетера через точки разрыва, такие как ступицы. Однако метод, с помощью которого большинство организмов получают доступ, заключается в миграции с кожи вдоль части катетера, проходящей через подкожную ткань, пока они не достигнут части катетера в вене. Кроме того, бактерии, присутствующие в крови, могут прикрепляться к поверхности катетера, превращая его в очаг инфекции. [3] [10]
Если у человека подозревается инфекция центральной линии, берутся образцы крови как из катетера, так и из вены в другом месте тела. Если в культуре из центральной линии бактерии вырастают намного раньше (>2 часов), чем в другом месте вены, линия, скорее всего, инфицирована. Количественный анализ крови еще точнее, но этот метод не является широкодоступным. [11]
Антибиотики почти всегда назначаются сразу же, как только у пациента возникает подозрение на инфекцию кровотока, связанную с катетером. Однако это должно произойти после взятия крови на посев, в противном случае виновный организм может быть не идентифицирован. Наиболее распространенными организмами, вызывающими эти инфекции, являются коагулазоотрицательные стафилококки, такие как staphylococcus epidermidis . [3] Инфекции, приводящие к бактериемии, вызванной Staphylococcus aureus, требуют удаления катетера и антибиотиков. Если катетер удаляется без введения антибиотиков, у 38% людей все равно может развиться эндокардит . [12] Имеющиеся данные свидетельствуют о том, что назначение антибиотиков до установки долгосрочного центрального венозного катетера у онкологических больных может не иметь никакой пользы, и эта практика не может предотвратить грамположительные инфекции, связанные с катетером. [13] Однако для людей, которым требуются долгосрочные центральные венозные катетеры и которые подвержены более высокому риску инфицирования, например, для людей с раком, которые подвержены риску нейтропении из-за химиотерапии или из-за заболевания, промывание катетера раствором, содержащим антибиотик и гепарин, может снизить риск возникновения инфекций, связанных с катетером. [13]
В руководстве по клинической практике Американские центры по контролю и профилактике заболеваний рекомендуют воздержаться от рутинного культивирования центральных венозных линий после их удаления. [14] Руководство дает несколько других рекомендаций по предотвращению инфекций линий. [14]
Для предотвращения инфекции рекомендуется тщательная очистка места введения катетера. Для такой очистки часто используется раствор повидон-йода , но хлоргексидин, по-видимому, в два раза эффективнее йода. [15] Плановая замена линий не влияет на профилактику инфекции. [16] CDC дает множество рекомендаций относительно снижения риска инфицирования центральных венозных катетеров, в том числе: [17]
- Предпочтительным местом введения (в том числе при нетуннелируемой установке катетера) с точки зрения профилактики инфекции является подключичная вена, а бедренную вену следует по возможности избегать.
- В рекомендациях нет четких рекомендаций по месту установки туннельного катетера.
- При выборе катетеров следует учитывать наличие минимального количества портов для достижения клинической цели.
- Для CVC требуются стерильные перчатки.
- Для установки центральных венозных катетеров требуются стерильные простыни, шапочка, маска и перчатки.
- Место установки катетера следует регулярно осматривать визуально и пальпировать (через повязку) для выявления инфекции.
- Однако для смены повязки внутрисосудистых катетеров допускается использование чистых нестерильных перчаток.
- Для очищения кожи приемлемы как хлоргексидин, так и повидон-йод, хотя хлоргексидин предпочтительнее.
- При краткосрочной установке ЦВК повязки следует менять не реже одного раза в 7 дней для прозрачных повязок и каждые 2 дня для марлевых повязок.
- При наличии долгосрочно имплантированных или туннельных катетеров повязки следует менять не чаще одного раза в неделю, если они не загрязнены или не ослабли.
- Не рекомендуется плановое удаление и замена центрального венозного катетера. Хотя центральные катетеры следует удалять сразу же, как только в них отпадает необходимость, плановое удаление и замена, будь то по направляющей проволоке или с новым местом прокола, не доказали свою эффективность в профилактике инфекций.
- Пропитанные лекарственными средствами перевязочные материалы могут снизить риск возникновения катетерной инфекции кровотока. [18]
- Нет убедительных данных о том, связан ли более длительный интервал смены повязок для устройств центрального венозного доступа с большим или меньшим количеством инфекций. [19]
- Неясно, может ли очистка кожи антисептиками или без очистки кожи снизить частоту катетер-ассоциированных инфекций кровотока. [20] Отсутствие ясности обусловлено низким качеством некоторых исследований, использованных в метаанализе.
Использование контрольных списков, которые подробно описывают пошаговый процесс (включая стерильные методы) установки катетера, как было показано, снижает количество инфекций кровотока, связанных с катетером. Это часто делается с наблюдателем, просматривающим контрольный список, пока оператор устанавливает центральный катетер. [10] Наличие наборов для установки центрального катетера (или тележки для установки центрального катетера), которые несут все необходимое оборудование, необходимое для установки центрального венозного катетера, также, как было показано, снижает количество инфекций кровотока, связанных с центральным катетером. [10]
Факторы риска, связанные с пациентом, для развития катетер-ассоциированных инфекций кровотока включают установку или поддержание центрального катетера у тех, кто имеет иммунодефицит , нейтропению , истощение, тяжелые ожоги, индекс массы тела более 40 (ожирение) или если человек длительное время находится в больнице перед установкой катетера. [10] Недоношенные дети также имеют больший риск катетер-ассоциированных инфекций кровотока по сравнению с теми, кто родился в срок. [10] Факторы поставщика, которые увеличивают риск катетер-ассоциированных инфекций кровотока, включают установку катетера в экстренных условиях, несоблюдение стерильной техники, многократные манипуляции с катетером или концентратором и поддержание катетера дольше, чем указано. [10]
Окклюзия

Венозные катетеры иногда могут закупориваться из-за перегибов катетера, обратного потока крови в катетер, что приводит к тромбозу, или инфузии нерастворимых материалов, которые образуют осадки. Однако тромбоз является наиболее распространенной причиной закупорки центральной линии, которая встречается у 25% катетеров. [3]
Центральные венозные катетеры являются фактором риска образования тромбов ( венозный тромбоз ), включая тромбоз глубоких вен верхних конечностей . [22] [23] Считается, что этот риск обусловлен активацией свертывающих веществ в крови при травме вены во время установки. [24] Риск образования тромбов выше у человека с раком, поскольку рак также является фактором риска образования тромбов. Примерно у двух третей онкологических пациентов с центральными линиями наблюдаются признаки катетер-ассоциированного тромбоза. [3] Однако большинство случаев (более 95%) катетер-ассоциированного тромбоза остаются незамеченными. [ необходима цитата ] Большинство симптоматических случаев наблюдаются при установке катетеров в бедренную вену (3,4%) или периферически вводимых центральных катетеров (3%). [3] Было показано, что противосвертывающие препараты, такие как гепарин и фондапаринукс, снижают частоту образования тромбов, в частности тромбоза глубоких вен , у человека с раком с центральными линиями. [25] Кроме того, исследования показывают, что краткосрочное использование центральных венозных катетеров в подключичной вене с меньшей вероятностью связано с образованием тромбов, чем центральные венозные катетеры, размещенные в бедренной вене у пациентов, не страдающих раком. [2]
В случае нетромботической окклюзии (например, образование преципитатов) для восстановления проходимости катетера можно использовать разбавленную кислоту. Обычно используется раствор 0,1N соляной кислоты . Инфузаты, содержащие значительное количество липидов, такие как полное парентеральное питание (ППП) или пропофол, также склонны к окклюзии с течением времени. В этом случае проходимость часто можно восстановить путем инфузии небольшого количества 70% этанола. [3]
Неправильное размещение
Смещение центрального венозного катетера чаще встречается, когда анатомия человека отличается или затруднена из-за травмы или перенесенной операции. [24]
ЦВК могут быть ошибочно помещены в артерию во время введения (например, сонная артерия или позвоночная артерия при размещении в шее или общая бедренная артерия при размещении в паху). Эту ошибку можно быстро определить с помощью специальной трубки, которая может показывать давление катетера ( артерии имеют более высокое давление, чем вены ). Кроме того, отправка образцов крови на кислотность, содержание кислорода и углекислого газа ( pH , pO2 , pCO2 соответственно ) (le: анализ газов крови) может показать характеристики артерии ( более высокий pH/pO2 , более низкий pCO2 ) или вены (более низкий pH/pO2 , более высокий pCO2 ) . [1]
Во время установки центральной линии подключичной вены катетер может быть случайно протолкнут во внутреннюю яремную вену на той же стороне вместо верхней полой вены. После введения выполняется рентгенография грудной клетки, чтобы исключить эту возможность. [26] Кончик катетера также может быть неправильно направлен в контралатеральную (противоположную сторону) подключичную вену на шее, а не в верхнюю полую вену .
Венозная воздушная эмболия
Попадание воздуха в венозный кровоток может вызвать венозную воздушную эмболию . Это редкое осложнение размещения центрального венозного катетера, однако оно может быть смертельным. Объем и скорость поступления воздуха определяют эффект, который воздушная эмболия окажет на пациента. Этот процесс может стать фатальным, если в течение нескольких секунд будет введено не менее 200–300 миллилитров воздуха. [27] Последствия этого включают: острый эмболический инсульт (из-за воздуха, который проходит через открытое овальное окно ), отек легких и острую правожелудочковую сердечную недостаточность (из-за скопления воздуха в правом желудочке ), что может привести к кардиогенному шоку . [3]
Клинические проявления венозной воздушной эмболии могут быть бессимптомными. У тех, у кого есть симптомы, наиболее распространенными симптомами являются внезапно возникающая одышка и кашель. Если проявления тяжелые, у пациента может быстро развиться гипотензия и измениться уровень сознания из-за кардиогенного шока. Также могут наблюдаться симптомы острого инсульта. [3] Эхокардиография может использоваться для визуализации воздуха, который оказался в ловушке в камерах сердца. [27] Если подозревается большая воздушная эмболия, шприц можно прикрепить к колпачку катетера и вытащить тампон, пытаясь удалить воздух из циркуляции. Пациента также можно положить на левый бок . Считается, что это положение помогает выпустить воздух, который оказался в ловушке в правом желудочке. [3]
Тромбоз, связанный с катетером
Тромбоз, связанный с катетером (CRT), — это образование сгустка крови , связанное с длительным использованием центральных венозных катетеров. Чаще всего он возникает в верхних конечностях и может привести к дальнейшим осложнениям, таким как тромбоэмболия легочной артерии , посттромботический синдром и сосудистые нарушения. Симптомы включают боль, болезненность при пальпации, отек, отек , тепло, эритему и развитие коллатеральных сосудов в окружающей области. Однако большинство CRT протекают бессимптомно, а предшествующие инфекции катетера увеличивают риск развития CRT. Регулярные промывания могут помочь предотвратить тромбоз катетера. [28] Если есть обструкция катетера, тромболитические препараты могут использоваться, если обструкция вызвана сгустками или отложением фибрина. Антикоагулянтная терапия показана, если обструкция вызвана образованием тромба . [29] Недостаточно доказательств того, что промывание гепариновым солевым раствором лучше, чем промывание обычным солевым раствором для поддержания проходимости центрального венозного катетера и предотвращения окклюзии. [30] [31]
Вставка
Перед установкой пациент сначала оценивается путем изучения соответствующих лабораторных данных и показаний для установки центрального венозного катетера, чтобы свести к минимуму риски и осложнения процедуры. Затем очищается участок кожи над запланированным местом установки. При необходимости применяется местная анестезия . Местоположение вены определяется по ориентирам или с помощью небольшого ультразвукового устройства . Полая игла продвигается через кожу до тех пор, пока не будет аспирирована кровь. Цвет крови и скорость ее потока помогают отличить ее от артериальной крови (что свидетельствует о том, что артерия была случайно проколота). В Северной Америке и Европе использование ультразвука в настоящее время представляет собой золотой стандарт для доступа к центральным венам и навыков, при этом использование ориентиров сокращается. [32] [33] Последние данные показывают, что ультразвуковое наведение при катетеризации подключичной вены приводит к снижению нежелательных явлений. [34] [35] [36]
Затем линия вводится с использованием техники Сельдингера : тупой проводник вводится через иглу, затем игла удаляется. Расширяющее устройство может быть проведено по проводнику для расширения тракта. Наконец, сама центральная линия затем проводится по проводнику, который затем удаляется. Все просветы линии аспирируются (чтобы убедиться, что они все расположены внутри вены) и промываются либо физиологическим раствором , либо гепарином . [1] После этого может быть выполнена рентгенография грудной клетки , чтобы подтвердить, что линия расположена внутри верхней полой вены и не был случайно вызван пневмоторакс . На переднезадних рентгеновских снимках кончик катетера между 55 и 29 мм ниже уровня карины считается приемлемым размещением. [37] Электромагнитное отслеживание может использоваться для проверки размещения кончика и обеспечения руководства во время введения, устраняя необходимость в рентгене впоследствии.
- Центральный венозный катетер, закрепленный на коже с помощью шва
- Рентгенограмма грудной клетки с катетером в правой подключичной вене
- Контур верхней полой вены на рентгенограмме грудной клетки обозначен слева.
Поток катетера
Уравнение Хагена–Пуазейля
Уравнение Хагена –Пуазейля описывает свойства потока через жесткую трубку. [38] Уравнение показано ниже:
Уравнение показывает, что скорость потока (Q) через жесткую трубку является функцией внутреннего радиуса (r), длины трубки (L) и вязкости жидкости (μ). Поток напрямую связан с четвертой степенью внутреннего радиуса трубки и обратно связан с длиной трубки и вязкостью жидкости. Это уравнение можно использовать для понимания следующих важных наблюдений относительно венозных катетеров: что внутренний радиус катетера оказывает гораздо большее влияние на скорость потока, чем длина катетера или вязкость жидкости, и что для быстрой инфузии оптимальным является более короткий катетер с большим диаметром, поскольку он обеспечит наибольшую скорость потока. [3]
Типы
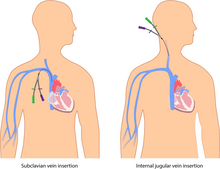
Существует несколько типов центральных венозных катетеров; их можно дополнительно подразделить по месту (где катетер вводится в тело), а также по конкретному типу используемого катетера. [39]
По сайту
Чрескожный центральный венозный катетер (ЦВК)
Чрескожный центральный венозный катетер, или CVC, вводится непосредственно через кожу. Используется внутренняя или внешняя яремная , подключичная или бедренная вена . Чаще всего он используется у пациентов в критическом состоянии. CVC может использоваться в течение нескольких дней или недель, и пациент должен оставаться в больнице. Обычно он удерживается на месте с помощью швов или изготовленного фиксирующего устройства. [28] К часто используемым катетерам относятся катетеры Квинтона .
Периферически вводимые центральные катетеры (ПВЦК)

Периферически вставляемый центральный катетер, или линия PICC (произносится как «пик»), представляет собой центральный венозный катетер, вставляемый в вену на руке (через базилик или головные вены), а не в вену на шее или груди. Базилик обычно является лучшей целью для катетеризации, чем головная вена, поскольку она больше и проходит более прямолинейно через руку. Кончик катетера располагается в верхней полой вене. [1] Линии PICC имеют меньший диаметр, чем центральные линии, поскольку они вводятся в более мелкие периферические вены, и они намного длиннее центральных венозных катетеров (50–70 см против 15–30 см). Поэтому скорость потока жидкости через линии PICC значительно ниже, чем через другие центральные линии, что делает их непригодными для быстрой реанимации большим объемом жидкости. PICC могут легко закупориваться и не могут использоваться с фенитоином . [28] PICC-катетеризации также могут привести к венозному тромбозу и стенозу, поэтому их следует использовать с осторожностью у пациентов с хроническим заболеванием почек на случай, если однажды возникнет необходимость в создании артериовенозной фистулы для гемодиализа. [40] [41]
Однако линии PICC желательны по нескольким причинам. Они могут обеспечить венозный доступ на срок до одного года. Пациент может вернуться домой с PICC. Они позволяют избежать осложнений, связанных с установкой центральной линии (например, пневмоторакс, случайная артериальная канюляция), и их относительно легко устанавливать под контролем УЗИ, и они вызывают меньше дискомфорта, чем центральные линии. [3] Линии PICC можно вводить у постели больного, дома или в рентгенологическом отделении. Они удерживаются на месте с помощью швов или изготовленного фиксирующего устройства. [28]
Подкожный или туннельный центральный венозный катетер
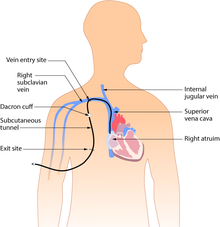
Туннелированные катетеры вводятся под кожу от места введения к отдельному месту выхода. Катетер и его крепления выходят из-под кожи. Место выхода обычно находится в груди, что делает порты доступа менее заметными, чем катетеры, которые выступают непосредственно из шеи. Проведение катетера под кожей помогает предотвратить инфекцию и обеспечивает стабильность. Введение — это хирургическая процедура, при которой катетер туннелируется подкожно под кожей в области груди, прежде чем он попадет в верхнюю полую вену. Обычно используемые туннелированные катетеры включают катетеры Хикмана , Грошонга или Бровиака и могут также упоминаться под этими названиями.
Туннелированный катетер может оставаться вставленным в течение месяцев или лет. У этих центральных венозных катетеров низкий уровень инфицирования благодаря манжете из дакрона, антимикробной манжете, окружающей катетер около места входа, которая покрыта антимикробным раствором и удерживает катетер на месте в течение двух-трех недель после введения. [28]
Имплантированный центральный венозный катетер (ICVC, port a catheter)



Имплантируемый центральный венозный катетер, также называемый портом «cath» или «port-a-cath», похож на туннельный катетер, но полностью остается под кожей и доступен через порт . Лекарства вводятся через кожу в катетер. Некоторые имплантированные порты содержат небольшой резервуар, который можно пополнять таким же образом. После заполнения резервуар медленно выпускает лекарство в кровоток. Хирургически имплантируемые инфузионные порты размещаются под ключицей (подключичная ямка), при этом катетер вводится в сердце ( правое предсердие ) через крупную вену. После имплантации доступ к порту осуществляется с помощью «захватной» некорневой иглы с наконечником Губера (PowerLoc — одна из марок, обычные размеры — длина 0,75 и 1 дюйм (19 и 25 мм); калибр 19 и 20. В комплект иглы входит короткая трубка и канюля ), вставленная непосредственно через кожу. Врач и пациент могут выбрать применение местной анестезии перед доступом к порту. Порты могут использоваться для приема лекарств, химиотерапии и забора крови. Поскольку порты расположены полностью под кожей, их легче обслуживать и они имеют меньший риск инфицирования, чем катетеры CVC или PICC. [1] Имплантированный порт менее навязчив, чем туннельный катетер или линия PICC, требует меньшего ежедневного ухода и меньше влияет на повседневную деятельность пациента. Доступ к порту требует специального оборудования и обучения.
Порты обычно используются у пациентов, которым требуется периодический венозный доступ в течение длительного курса терапии, затем их регулярно промывают до тех пор, пока не удалят хирургическим путем. Если венозный доступ требуется часто в течение короткого периода, чаще используется катетер с внешним доступом. [1]
Типы катетеров
Трехпросветный катетер
Наиболее часто используемый катетер для центрального венозного доступа — это трехпросветный катетер. [3] Они предпочтительны (особенно в отделении интенсивной терапии) из-за трех инфузионных каналов, которые позволяют проводить несколько видов терапии одновременно. Они имеют размер по французской шкале, причем у взрослых обычно используется размер 7 по французской шкале. Эти катетеры обычно имеют один канал калибра 16 и два канала калибра 18. [3] В отличие от французской шкалы, чем больше номер калибра, тем меньше диаметр катетера. Хотя эти катетеры имеют один порт калибра 16, поток значительно медленнее, чем можно было бы ожидать через периферический внутривенный катетер калибра 16 из-за большей длины центрального венозного катетера (см. раздел «поток катетера» выше). Важно отметить, что использование нескольких инфузионных каналов не увеличивает риск катетер-ассоциированных инфекций кровотока. [42]
Катетер для гемодиализа
Катетеры для гемодиализа — это катетеры большого диаметра (до 16 French или 5,3 мм), способные обеспечивать скорость потока 200–300 мл/мин, что необходимо для поддержания высокой скорости потока гемодиализа . Существует два канала: один используется для переноса крови пациента в диализный аппарат, а другой — для возврата крови обратно пациенту. Эти катетеры обычно помещаются во внутреннюю яремную вену. [3]
Оболочки для интродьюсеров
Вводные оболочки представляют собой большие катетеры (8–9 French), которые обычно устанавливаются для облегчения прохождения временных сосудистых устройств, таких как катетер легочной артерии или трансвенозный кардиостимулятор . Сначала устанавливается вводная оболочка, а затем устройство пропускается через оболочку и в сосуд. Эти катетеры также могут служить автономными устройствами для быстрой инфузии, учитывая их большой диаметр и короткую длину . При использовании в паре с инфузионной системой под давлением достигается скорость потока 850 мл/мин. [3]
Регулярный уход за катетером

Катетер удерживается на месте с помощью липкой повязки, шва или скобы, которые покрываются окклюзионной повязкой. Регулярное промывание физиологическим раствором или раствором, содержащим гепарин, сохраняет линию открытой и предотвращает образование тромбов . Нет никаких доказательств того, что гепарин лучше физиологического раствора в предотвращении образования тромбов. [43] Некоторые линии пропитаны антибиотиками, веществами, содержащими серебро (в частности, сульфадиазином серебра ) и/или хлоргексидином для снижения риска инфицирования. [44]
Конкретные типы долгосрочных центральных линий — это катетеры Хикмана , которым требуются зажимы, чтобы убедиться, что клапан закрыт, и катетеры Грошонга, у которых есть клапан, который открывается при заборе или вливании жидкости и остается закрытым, когда они не используются. Линии Хикмана также имеют «манжету» под кожей, чтобы предотвратить миграцию бактерий. [ необходима цитата ] Манжета также вызывает врастание ткани в устройство для долгосрочной фиксации.
Смотрите также
- Питер Проновост (работа с CVC)
- Катетер Квинтона
Ссылки
- ^ abcdef МакКин С., Росс Дж., Дресслер Д., Бротман Д., Гинзбург Дж. (2012). Принципы и практика больничной медицины . Нью-Йорк: McGraw-Hill. ISBN 978-0071603898.
- ^ ab Ge X, Cavallazzi R, Li C, Pan SM, Wang YW, Wang FL (март 2012 г.). "Места центрального венозного доступа для профилактики венозного тромбоза, стеноза и инфекции". База данных систематических обзоров Cochrane . 2012 (3): CD004084. doi :10.1002/14651858.CD004084.pub3. PMC 6516884. PMID 22419292.
- ^ abcdefghijklmnopqrst Марино, Книга об отделении интенсивной терапии, 4-е изд.[ мертвая ссылка ]
- ^ Tse A, Schick MA (2020), "Central Line Placement", StatPearls , StatPearls Publishing, PMID 29262231 , получено 11 марта 2020 г.
- ^ Национальный институт здравоохранения и клинического мастерства (сентябрь 2002 г.). «Оценка технологий: клиническая эффективность и экономическая эффективность ультразвуковых локационных устройств для размещения центральных венозных линий». Архивировано из оригинала 20 октября 2014 г. Получено 1 июня 2008 г.
- ^ Blaivas M, Lyon M, Duggal S (сентябрь 2005 г.). «Проспективное сравнение рентгенографии грудной клетки в положении лежа и ультразвукового исследования у постели больного для диагностики травматического пневмоторакса». Academic Emergency Medicine . 12 (9): 844– 9. doi : 10.1197/j.aem.2005.05.005 . PMID 16141018.
- ^ Хаяши Х, Амано М (октябрь 2002 г.). «Облегчает ли ультразвуковое исследование перед пункцией катетеризацию внутренней яремной вены? Проспективное рандомизированное сравнение с пункцией по ориентирам у пациентов на искусственной вентиляции легких». Журнал кардиоторакальной и сосудистой анестезии . 16 (5): 572– 5. doi :10.1053/jcan.2002.126950. PMID 12407608.
- ^ O'Grady NP, Alexander M, Burns LA, Dellinger EP, Garland J, Heard SO и др. (Май 2011 г.). «Руководство по профилактике инфекций, связанных с внутрисосудистым катетером». Clinical Infectious Diseases . 52 (9): e162-93. doi : 10.1086/344188 . PMC 3106269. PMID 21460264 .
- ^ Murray EC, Deighan C, Geddes C, Thomson PC (декабрь 2014 г.). «Раствор для фиксации катетера тауролидин-цитрат-гепарин снижает частоту стафилококковой бактериемии у пациентов на гемодиализе». QJM: Monthly Journal of the Association of Physicians . 107 (12): 995–1000 . doi : 10.1093/qjmed/hcu128 . PMID 24939191.
- ^ abcdefgh О'Грейди, Наоми П. (21 сентября 2023 г.). «Профилактика инфекций, связанных с центральным катетером». New England Journal of Medicine . 389 (12): 1121– 1131. doi :10.1056/NEJMra2213296. PMC 5666696 .
- ^ Safdar N, Fine JP, Maki DG (март 2005 г.). «Метаанализ: методы диагностики инфекции кровотока, связанной с внутрисосудистыми устройствами». Annals of Internal Medicine . 142 (6): 451– 66. doi : 10.7326/0003-4819-142-6-200503150-00011. PMID 15767623. S2CID 36668132.
- ^ Watanakunakorn C, Baird IM (август 1977). «Бактериемия Staphylococcus aureus и эндокардит, связанные со съемным инфицированным внутривенным устройством». The American Journal of Medicine . 63 (2): 253– 6. doi :10.1016/0002-9343(77)90239-X. PMID 888847.
- ^ ab van den Bosch, Ceder; van Woensel, Job; van de Wetering, Marianne D. (7 октября 2021 г.). «Профилактические антибиотики для предотвращения грамположительных инфекций, связанных с долгосрочными центральными венозными катетерами у взрослых и детей, получающих лечение от рака». База данных систематических обзоров Кокрейна . 10 (11): CD003295. doi :10.1002/14651858.CD003295.pub4. ISSN 1469-493X. PMC 8495768. PMID 34617602 .
- ^ ab O'Grady NP, Alexander M, Dellinger EP, Gerberding JL, Heard SO, Maki DG и др. (август 2002 г.). «Руководство по профилактике инфекций, связанных с внутрисосудистым катетером. Центры по контролю и профилактике заболеваний». MMWR. Рекомендации и отчеты . 51 (RR-10): 1–29 . PMID 12233868.
- ^ Mimoz O, Villeminey S, Ragot S, Dahyot-Fizelier C, Laksiri L, Petitpas F, Debaene B (октябрь 2007 г.). «Антисептический раствор на основе хлоргексидина против повидон-йода на основе спирта для ухода за центральным венозным катетером». Архивы внутренней медицины . 167 (19): 2066–72 . doi : 10.1001/archinte.167.19.2066 . PMID 17954800.
- ^ Cobb DK, High KP, Sawyer RG, Sable CA, Adams RB, Lindley DA и др. (октябрь 1992 г.). «Контролируемое исследование плановой замены центральных венозных и легочно-артериальных катетеров». The New England Journal of Medicine . 327 (15): 1062– 8. doi : 10.1056/NEJM199210083271505 . PMID 1522842.
- ^ Бараш. Клиническая анестезия, 7-е издание. Страницы 1602-1603.
- ^ Ullman AJ, Cooke ML, Mitchell M, Lin F, New K, Long DA и др. (Cochrane Wounds Group) (сентябрь 2015 г.). «Перевязочные материалы и устройства для фиксации центральных венозных катетеров (CVC)». База данных систематических обзоров Cochrane . 2019 (9): CD010367. doi :10.1002/14651858.CD010367.pub2. PMC 6457749. PMID 26358142 .
- ^ Gavin, Nicole C; Webster, Joan; Chan, Raymond J; Rickard, Claire M (1 февраля 2016 г.). Cochrane Wounds Group (ред.). «Частота смены повязок для устройств центрального венозного доступа при инфекциях, связанных с катетером». Cochrane Database of Systematic Reviews . 2016 (2): CD009213. doi :10.1002/14651858.CD009213.pub2. hdl : 10072/339116 . PMC 8765739. PMID 26827714 .
- ^ Лай, Най Мин; Лай, Най Ан; О'Риордан, Элизабет; Чайякунапрук, Наторн; Тейлор, Жаклин Э.; Тан, Кеннет (13 июля 2016 г.). Группа по ранам Кокрейна (ред.). «Антисептика кожи для снижения инфекций, связанных с центральным венозным катетером». База данных систематических обзоров Кокрейна . 2016 (7): CD010140. doi :10.1002/14651858.CD010140.pub2. PMC 6457952. PMID 27410189 .
- ^ Baskin JL, Pui CH, Reiss U, Wilimas JA, Metzger ML, Ribeiro RC, Howard SC (июль 2009 г.). «Лечение окклюзии и тромбоза, связанных с длительным использованием центральных венозных катетеров». Lancet . 374 (9684): 159– 69. doi :10.1016/S0140-6736(09)60220-8. PMC 2814365 . PMID 19595350.
- ^ Rosendaal FR, Reitsma PH (июль 2009). «Генетика венозного тромбоза». Журнал тромбоза и гемостаза . 7 (Приложение 1): 301– 4. doi : 10.1111/j.1538-7836.2009.03394.x . PMID 19630821.
- ^ Lee JA, Zierler BK, Zierler RE (февраль 2012 г.). «Факторы риска и клинические исходы тромбоза глубоких вен верхних конечностей». Сосудистая и эндоваскулярная хирургия . 46 (2): 139– 44. doi :10.1177/1538574411432145. PMID 22328450. S2CID 206755611.
- ^ ab Polderman KH, Girbes AJ (январь 2002 г.). «Использование центрального венозного катетера. Часть 1: механические осложнения». Intensive Care Medicine . 28 (1): 1– 17. doi :10.1007/s00134-001-1154-9. PMID 11818994. S2CID 38480332.
- ^ Kahale LA, Tsolakian IG, Hakoum MB, Matar CF, Barba M, Yosuico VE и др. (июнь 2018 г.). «Антикоагуляция для людей с раком и центральными венозными катетерами». База данных систематических обзоров Cochrane . 6 (2): CD006468. doi :10.1002/14651858.CD006468.pub6. PMC 6389340. PMID 29856471.
- ^ Conces DJ, Holden RW (март 1984). «Аберрантные расположения и осложнения при первоначальной установке катетеров подключичной вены». Архивы хирургии . 119 (3): 293– 5. doi :10.1001/archsurg.1984.01390150035009. PMID 6696623.
- ^ ab Mirski MA, Lele AV, Fitzsimmons L, Toung TJ (январь 2007 г.). «Диагностика и лечение сосудистой воздушной эмболии». Анестезиология . 106 (1): 164–77 . doi : 10.1097/00000542-200701000-00026 . PMID 17197859. S2CID 1990846.
- ^ abcde Глинда Риз Дойл и Джоди Анита Маккатчеон (23 ноября 2015 г.). "8.2 Внутривенная инфузионная терапия". Клинические процедуры для более безопасного ухода за пациентами. BCcampus. ISBN 9781989623152.
- ^ Baskin JL, Pui CH, Reiss U, Wilimas JA, Metzger ML, Ribeiro RC, Howard SC (июль 2009 г.). «Лечение окклюзии и тромбоза, связанных с длительным использованием центральных венозных катетеров». Lancet . 374 (9684): 159– 69. doi :10.1016/S0140-6736(09)60220-8. PMC 2814365 . PMID 19595350.
- ^ Sharma SK, Mudgal SK, Gaur R, Sharma R, Sharma M, Thakur K (сентябрь 2019 г.). «Промывание гепарином против промывания физиологическим раствором для поддержания проходимости центрального венозного катетера среди взрослых пациентов: систематический обзор и метаанализ». Журнал семейной медицины и первичной медицинской помощи . 8 (9): 2779– 2792. doi : 10.4103/jfmpc.jfmpc_669_19 . PMC 6820433. PMID 31681643 .
- ^ Брэдфорд НК, Эдвардс РМ, Чан РДж (апрель 2020 г.). «Нормальный физиологический раствор (0,9% хлорида натрия) в сравнении с прерывистым промыванием гепарином для профилактики окклюзии долгосрочных центральных венозных катетеров у младенцев и детей». База данных систематических обзоров Кокрейна . 2020 (4): CD010996. doi : 10.1002 /14651858.CD010996.pub3. PMC 7192095. PMID 32352563.
- ^ O'Leary R, Bodenham A (май 2011). «Будущие направления для ультразвукового контроля центрального венозного доступа». Европейский журнал анестезиологии . 28 (5): 327– 8. doi : 10.1097/EJA.0b013e328343b148 . PMID 21487264. S2CID 2076717.
- ^ Bodenham A (январь 2011 г.). «Снижение серьезных процедурных осложнений от катетеризации центральных вен». Анестезия . 66 (1): 6– 9. doi :10.1111/j.1365-2044.2010.06583.x. PMID 21198502. S2CID 29971839.
- ^ Lalu MM, Fayad A, Ahmed O, Bryson GL, Fergusson DA, Barron CC и др. (Июль 2015 г.). «Катетеризация подключичной вены под контролем ультразвука: систематический обзор и метаанализ». Critical Care Medicine . 43 (7): 1498– 507. doi :10.1097/CCM.0000000000000973. PMID 25803646. S2CID 25350709.
- ^ Де Кассаи А, Галлиджиони Х (декабрь 2017 г.). «Техника катетеризации подключичной косой оси». Критическая помощь . 21 (1): 323. doi : 10.1186/s13054-017-1915-7 . ПМЦ 5745903 . ПМИД 29282100.
- ^ «Почему используется ультразвук для сосудистого доступа? - EDM Medical Solutions». 15 июня 2018 г. Архивировано из оригинала 22 декабря 2018 г. Получено 21 декабря 2018 г.
- ^ Venugopal AN, Koshy RC, Koshy SM (июль 2013 г.). «Роль рентгенографии грудной клетки в определении кончика центрального венозного катетера: несколько отчетов о случаях с кратким обзором литературы». Журнал анестезиологии и клинической фармакологии . 29 (3): 397– 400. doi : 10.4103/0970-9185.117114 . PMC 3788245. PMID 24106371 .
- ^ Остадфар А (1 января 2016 г.), Остадфар А (ред.), «Глава 1 – Механика жидкости и принципы биожидкости», Механика биожидкости , Academic Press, стр. 1– 60, doi : 10.1016/B978-0-12-802408-9.00001-6, ISBN 978-0-12-802408-9, получено 18 марта 2020 г.
- ^ Центральные венозные катетеры – обзор темы от WebMD
- ^ "Американское общество нефрологии: Не устанавливайте периферически вводимые центральные катетеры (ПВЦК) у пациентов с ХБП III-V стадии без консультации нефролога". Choose Wisely . 4 апреля 2012 г. Получено 20 октября 2022 г.
- ^ Williams AW, Dwyer AC, Eddy AA, Fink JC, Jaber BL, Linas SL, Michael B, O'Hare AM, Schaefer HM, Shaffer RN, Trachtman H, Weiner DE, Falk AR (октябрь 2012 г.). «Критические и честные разговоры: доказательства, лежащие в основе рекомендаций кампании «Выбирай мудро» Американского общества нефрологии». Clin J Am Soc Nephrol . 7 (10): 1664– 72. doi : 10.2215/CJN.04970512 . PMID 22977214. S2CID 16852049.
- ^ McGee DC, Gould MK (март 2003 г.). «Профилактика осложнений катетеризации центральных вен». The New England Journal of Medicine . 348 (12): 1123–33 . doi : 10.1056/NEJMra011883 . PMID 12646670.
- ^ Лопес-Брис, Эдуардо; Руис Гарсия, Висенте; Кабельо, Хуан Б.; Борт-Марти, Сильвия; Карбонелл Санчис, Рафаэль (18 июля 2022 г.). «Гепарин против 0,9% хлорида натрия для блокировки для предотвращения окклюзии центральных венозных катетеров у взрослых». База данных систематических обзоров Кокрейна . 2022 (7): CD008462. doi :10.1002/14651858.CD008462.pub4. ISSN 1469-493X. PMC 9291254. PMID 35849083 .
- ^ Schiffer CA, Mangu PB, Wade JC, Camp-Sorrell D, Cope DG, El-Rayes BF и др. (апрель 2013 г.). «Уход за центральным венозным катетером у пациентов с раком: руководство по клинической практике Американского общества клинической онкологии». Журнал клинической онкологии . 31 (10): 1357–70 . doi : 10.1200/JCO.2012.45.5733 . PMID 23460705.
Внешние ссылки
- Установка центрального венозного катетера и катетера легочной артерии – Видео Dailymotion (без ультразвукового контроля)
- Видеоурок о том, как начать центральные венозные катетеры в различных местах
- Уход за центральной линией, сравнение, показания, осложнения и применение