Кардиомаркер
| Кардиомаркер | |
|---|---|
 | |
| ЛОИНК | 58260-1 |
Кардиальные маркеры — это биомаркеры , измеряемые для оценки функции сердца. Они могут быть полезны для раннего прогнозирования или диагностики заболеваний. [1] Хотя они часто обсуждаются в контексте инфаркта миокарда , другие состояния могут привести к повышению уровня сердечных маркеров. [2] [3]
Кардиомаркеры используются для диагностики и стратификации риска у пациентов с болью в груди и подозрением на острый коронарный синдром, а также для лечения и прогнозирования у пациентов с такими заболеваниями, как острая сердечная недостаточность.
Большинство ранних маркеров, идентифицированных как ферменты , и в результате иногда используется термин «сердечные ферменты». Однако не все маркеры, используемые в настоящее время, являются ферментами. Например, в формальном использовании тропонин не будет указан как сердечный фермент. [4]
Применение измерений
Измерение сердечных биомаркеров может быть шагом к постановке диагноза состояния. В то время как кардиологическая визуализация часто подтверждает диагноз, более простые и менее дорогие измерения сердечных биомаркеров могут подсказать врачу, оправданы ли более сложные или инвазивные процедуры. Во многих случаях медицинские общества советуют врачам сделать измерения биомаркеров первоначальной стратегией тестирования, особенно для пациентов с низким риском сердечной смерти. [5] [6]
Многие острые сердечные маркерные IVD продукты нацелены на нетрадиционные рынки, например , на отделения неотложной помощи больниц вместо традиционных больничных или клинических лабораторных сред. Конкуренция в разработке диагностических продуктов сердечных маркеров и их расширении на новые рынки является интенсивной. [7]
Недавно преднамеренное разрушение миокарда путем алкогольной септальной абляции привело к выявлению дополнительных потенциальных маркеров. [8]
Типы
Типы сердечных маркеров включают в себя следующее:
| Тест | Чувствительность и специфичность | Приблизительный пик | Описание |
|---|---|---|---|
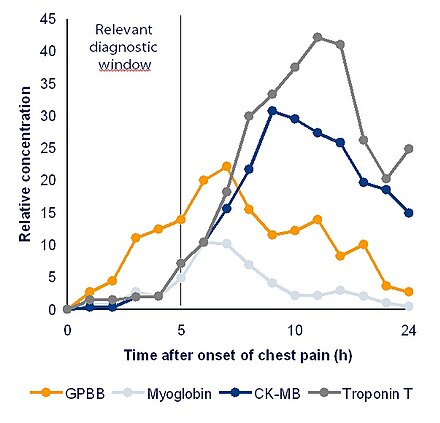
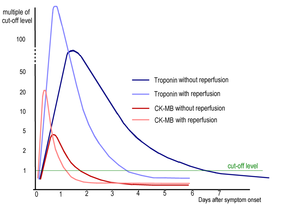
| Тест на тропонин | Самый чувствительный и специфичный тест на повреждение миокарда . Поскольку он имеет повышенную специфичность по сравнению с CK-MB, тропонин состоит из 3 белков — тропонина C, сердечного тропонина I и сердечного тропонина T. Тропонин I особенно обладает высоким сродством к повреждению миокарда. | 12 часов | Тропонин высвобождается во время инфаркта миокарда из цитозольного пула миоцитов. Его последующее высвобождение продлевается с деградацией актиновых и миозиновых филаментов. Изоформы белка, T и I, специфичны для миокарда. Дифференциальная диагностика повышения тропонина включает острый инфаркт, тяжелую тромбоэмболию легочной артерии, вызывающую острую перегрузку правых отделов сердца, сердечную недостаточность, миокардит. Тропонины также могут рассчитать размер инфаркта, но пик должен быть измерен на 3-й день. После повреждения миоцитов тропонин высвобождается через 2–4 часа и сохраняется до 7 дней. Нормальные значения - тропонин I <0,3 нг/мл и тропонин T <0,2 нг/мл. У пациентов с нетяжелым бессимптомным стенозом аортального клапана и без явной ишемической болезни сердца , повышенный тропонин T (выше 14 пг/мл) был связан с повышенной 5-летней частотой ишемических сердечных событий ( инфаркт миокарда , чрескожное коронарное вмешательство или аортокоронарное шунтирование ). [2] |
| Тест на креатинкиназу (КК-МБ) | Он относительно специфичен при отсутствии повреждения скелетных мышц. | 10–24 часа | Изоформа креатинкиназы CK-MB экспрессируется в сердечной мышце. Она находится в цитозоле и облегчает перемещение высокоэнергетических фосфатов в митохондрии и из них. Поскольку она имеет короткую продолжительность действия, ее нельзя использовать для поздней диагностики острого инфаркта миокарда, но ее можно использовать для предположения об расширении инфаркта, если уровень снова повышается. Обычно он возвращается к норме в течение 2–3 дней. Нормальный диапазон — 2–6 нг/мл |
| Лактатдегидрогеназа (ЛДГ) | ЛДГ не столь специфичен, как тропонин. | 72 часа | Лактатдегидрогеназа катализирует превращение пирувата в лактат . Изофермент LDH-1 обычно находится в сердечной мышце, а LDH-2 — преимущественно в сыворотке крови. Высокий уровень LDH-1 по отношению к LDH-2 предполагает инфаркт миокарда. Уровень LDH также высок при распаде тканей или гемолизе. Это может означать рак , менингит , энцефалит или ВИЧ . Обычно он возвращается к норме через 10–14 дней. |
| Аспартаттрансаминаза (АСТ) | Это был первый использованный препарат. [9] Он неспецифичен для поражения сердца и также является одной из печеночных трансаминаз . | ||
| Миоглобин (Мб) | низкая специфичность для инфаркта миокарда | 2 часа | Миоглобин используется реже, чем другие маркеры. Миоглобин является основным переносящим кислород пигментом мышечной ткани. Он высок, когда мышечная ткань повреждена, но ему не хватает специфичности. Он имеет преимущество в том, что реагирует очень быстро, [10] поднимаясь и опускаясь раньше, чем CK-MB или тропонин. Он также использовался для оценки реперфузии после тромболизиса . [11] |
| Ишемически-модифицированный альбумин (ИМА) | низкая специфичность | IMA можно обнаружить с помощью теста связывания альбумина с кобальтом (ACB), ограниченного доступного анализа, одобренного FDA. Ишемия миокарда изменяет N-конец альбумина, снижая способность кобальта связываться с альбумином. IMA измеряет ишемию в кровеносных сосудах и, таким образом, возвращает результаты за считанные минуты, а не традиционные маркеры некроза, которые требуют часов. Тест ACB имеет низкую специфичность, поэтому генерирует большое количество ложноположительных результатов и должен использоваться в сочетании с типичными острыми подходами, такими как ЭКГ и физический осмотр. Требуются дополнительные исследования. | |
| Про-мозговой натрийуретический пептид | Это повышено у пациентов с сердечной недостаточностью. Он был одобрен в качестве маркера острой застойной сердечной недостаточности. Пациенты с < 80 имеют гораздо более высокий уровень бессимптомной выживаемости в течение года. Как правило, у пациентов с ХСН будет > 100. У пациентов с нетяжелым бессимптомным стенозом аортального клапана повышенные уровни N-концевого предшественника мозгового натрийуретического пептида ( NT-proBNP ) , скорректированные по возрасту и полу, в отдельности и в сочетании с 50% или более увеличением от исходного уровня были связаны с увеличением частоты событий, связанных со стенозом аортального клапана ( сердечно-сосудистая смерть , госпитализация с сердечной недостаточностью из-за прогрессирования стеноза аортального клапана или операция по замене аортального клапана ). [3] | ||
| Изофермент гликогенфосфорилазы BB | 0,854 и 0,767 [12] | 7 часов | Изофермент гликогенфосфорилазы BB (сокращенно: GPBB) является одной из трех изоформ гликогенфосфорилазы . Эта изоформа фермента существует в сердечной (сердце) и мозговой ткани. Из-за гематоэнцефалического барьера GP-BB можно рассматривать как специфичный для сердечной мышцы. GP-BB является одним из «новых сердечных маркеров», которые, как считается, улучшают раннюю диагностику острого коронарного синдрома. В процессе ишемии GP-BB преобразуется в растворимую форму и высвобождается в кровь. Быстрое повышение уровня в крови можно наблюдать при инфаркте миокарда и нестабильной стенокардии. GP-BB повышается через 1–3 часа после процесса ишемии. |
Ограничения

В зависимости от маркера, для повышения уровня в крови может потребоваться от 2 до 24 часов. Кроме того, определение уровней сердечных маркеров в лаборатории, как и многих других лабораторных измерений, занимает значительное время. Поэтому сердечные маркеры бесполезны для диагностики инфаркта миокарда в острой фазе. Клиническая картина и результаты ЭКГ более уместны в острой ситуации. [ необходима цитата ]
Однако в 2010 году исследование в Медицинском колледже Бейлора показало, что с помощью диагностических наночипов и мазка со щеки, а также данных о сердечных биомаркерах в слюне можно в течение нескольких минут, вместе с данными ЭКГ, определить, был ли у человека сердечный приступ [ необходима ссылка ] .
Смотрите также
- Миокардиальные маркеры при инфаркте миокарда
- Референтные диапазоны для анализов крови § Кардиологические тесты
Ссылки
- ^ Rao SP, Miller S, Rosenbaum R, Lakier JB (2019). «Возможности микроРНК в переполненной области сердечно-сосудистых биомаркеров». Annual Review of Pathology: Mechanisms of Disease . 14 : 211–238. doi : 10.1146/annurev-pathmechdis-012418-012827. PMC 6442682. PMID 30332561 .
- ^ ab Hadziselimovic E, Greve AM, Sajadieh A, Olsen MH, Kesäniemi YA, Nienaber CA, Ray SG, Rossebø AB, Wachtell K, Nielsen OW (апрель 2023 г.). "Связь высокочувствительного тропонина T с результатами при бессимптомном нетяжелом аортальном стенозе: дополнительное исследование исследования SEAS". eClinicalMedicine . 58 : 101875. doi :10.1016/j.eclinm.2023.101875. ISSN 2589-5370. PMC 10006443 . PMID 36915288.
- ^ ab Hadziselimovic E, Greve AM, Sajadieh A, Olsen MH, Kesäniemi YA, Nienaber CA, Ray SG, Rossebø AB, Willenheimer R, Wachtell K, Nielsen OW (2022-04-01). "Связь ежегодных измерений N-терминального про-мозгового натрийуретического пептида с клиническими событиями у пациентов с бессимптомным нетяжелым аортальным стенозом: дополнительное исследование исследования SEAS". JAMA Cardiology . 7 (4): 435–444. doi :10.1001/jamacardio.2021.5916. ISSN 2380-6583. PMC 8851368 . PMID 35171199.
- ^ Rao SP, Miller S, Rosenbaum R, Lakier JB (август 1999). «Сердечный тропонин I и сердечные ферменты после электрофизиологических исследований, абляций и имплантации дефибрилляторов». Am. J. Cardiol . 84 (4): 470, A9. doi :10.1016/S0002-9149(99)00337-9. PMID 10468091.
- ^ Американское общество ядерной кардиологии, «Пять вопросов, которые должны задавать себе врачи и пациенты» (PDF) , «Мудрый выбор: инициатива Фонда ABIM» , Американское общество ядерной кардиологии, архивировано из оригинала (PDF) 2012-04-16 , извлечено 17 августа 2012 г.
- ^ Hendel RC, Berman DS, Di Carli MF, Heidenreich PA, Henkin RE, Pellikka PA, Pohost GM, Williams KA, Целевая группа по критериям надлежащего использования Американского колледжа кардиологии, Американское общество ядерной кардиологии, Американский колледж R, Американский кардиологический колледж A, Американское общество эхокардиологии, Общество кардиоваскулярной компьютерной томографии, Общество кардиоваскулярного магнитного резонанса, Общество ядерного M (2009). "ACCF/ASNC/ACR/AHA/ASE/SCCT/SCMR/SNM 2009 Критерии надлежащего использования для визуализации радионуклидов сердца". Журнал Американского колледжа кардиологии . 53 (23): 2201–2229. doi :10.1016/j.jacc.2009.02.013. PMID 19497454.
- ^ «Рынки диагностического тестирования сердечных маркеров». TriMark Publications, LLC. Ноябрь 2011 г.
- ^ Льюис ГД, Вэй Р., Лю Э. и др. (октябрь 2008 г.). «Профилирование метаболитов крови у лиц, перенесших плановый инфаркт миокарда, выявляет ранние маркеры повреждения миокарда». J. Clin. Invest . 118 (10): 3503–12. doi :10.1172/JCI35111. PMC 2525696. PMID 18769631 .
- ^ NISSEN NI, RANLOV P, WEIS-FOGH J (июль 1965 г.). «Оценка четырех различных сывороточных ферментов в диагностике острого инфаркта миокарда». Br Heart J . 27 (4): 520–6. doi :10.1136/hrt.27.4.520. PMC 503341 . PMID 14324110.
- ^ "Использование кардиологических маркеров в отделении неотложной помощи: - eMedicine" . Получено 06.01.2009 .
- ^ Christenson RH, Ohman EM, Topol EJ, et al. (сентябрь 1997 г.). «Оценка коронарной реперфузии после тромболизиса с помощью модели, объединяющей миоглобин, креатинкиназу-MB и клинические переменные. Исследовательская группа TAMI-7. Тромболизис и ангиопластика при инфаркте миокарда-7». Circulation . 96 (6): 1776–82. doi :10.1161/01.cir.96.6.1776. PMID 9323061.
- ^ Lippi G, Mattiuzzi C, Comelli I, Cervellin G (2013). «Изофермент гликогенфосфорилазы BB в диагностике острого инфаркта миокарда: метаанализ». Biochem Med (Загреб) . 23 (1): 78–82. doi :10.11613/bm.2013.010. PMC 3900091. PMID 23457768.
Дальнейшее чтение
- Росс Г., Бевер Ф., Уддин З., Девиредди Л., Гардин Дж. (2004). «Распространенные сценарии для уточнения интерпретации сердечных маркеров». J Am Osteopath Assoc . 104 (4): 165–76. PMID 15127984.Полный текст
Внешние ссылки
- Краткий обзор с графиком
- eMedicine -- более подробно