Ру-анастомоз
| Ру-анастомоз | |
|---|---|
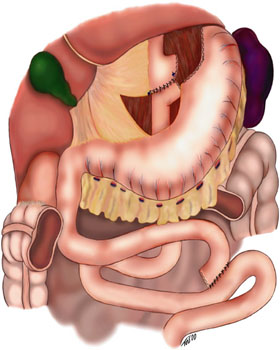 Схема обходного желудочного анастомоза с использованием анастомоза Roux-en-Y . Поперечная ободочная кишка не показана, поэтому Roux-en-Y можно четко увидеть. Вариант, показанный на этом изображении, является ретроколическим, ретрогастральным , поскольку дистальный отдел тонкой кишки, который соединяется с проксимальным сегментом желудка, находится позади поперечной ободочной кишки и желудка. | |
| Другие имена | Ру-ан-И |
В общей хирургии анастомоз Roux -en-Y , или Roux-en-Y , представляет собой хирургический анастомоз кишечника « конец в бок», используемый для реконструкции желудочно-кишечного тракта . Обычно он находится между желудком и тонкой кишкой, которая находится дистальнее (или дальше по желудочно-кишечному тракту ) от обрезанного конца. [1]
Обзор
Название происходит от хирурга , который впервые его описал ( Сезар Ру ) [1] и его изображения в виде палочек . Диаграммно анастомоз Ру-ан- Y немного похож на букву Y. [ требуется цитата ]
Обычно две верхние ветви Y-образной формы представляют собой (1) проксимальный сегмент желудка и дистальный отдел тонкой кишки, с которым он соединяется, и (2) слепой конец, который хирургически отделяется, а нижняя часть Y-образной формы образована дистальным отделом тонкой кишки за пределами анастомоза. [ необходима ссылка ]
Roux-en-Y используются в нескольких операциях и в совокупности называются операциями Roux . [1]
При описании операции, конечность Ру является эфферентной или антеградной конечностью, которая служит основным реципиентом пищи после операции, в то время как гепатобилиарная или афферентная конечность, которая анастомозирует с желчной системой, служит реципиентом для желчных выделений, которые затем перемещаются через исключенную тонкую кишку в дистальный анастомоз в средней части тощей кишки, чтобы помочь пищеварению. Измененная анатомия может способствовать расстройству пищеварения после операции. [2] Процедура также была связана с увеличением частоты железодефицитной анемии . Железодефицитная анемия развивается у 45% людей, которым был сделан анастомоз Ру. [3]
Операции, в которых используется Roux-en-Y
- Некоторые виды желудочного шунтирования при ожирении .
- Несколько неудачных операций по фундопликации по Ниссену .
- Реконструкция желудка по Ру после частичной или полной гастрэктомии при раке желудка . [4]
- Гепатико-тощекишечная стома по Ру применяется для лечения (макроскопической) обструкции желчных протоков, которая может возникнуть из-за:
- опухоль общего желчного протока или опухоль печеночного протока (например, резекция холангиокарциномы ) [5]
- повреждение желчных протоков (например , холецистэктомия , ятрогения , травма )
- инфекция/воспаление (например, псевдокиста поджелудочной железы )
- Холедохоеюностомия по Ру – показания такие же, как и для гепатикоеюностомии по Ру .
- Трансплантация поджелудочной железы по Ру [6]
- Реконструкция поджелудочной железы по Ру после тупой травмы живота. [7]
- Гепатикоеюностомия по Ру или холедохоеюностомия с гастроеюностомией в качестве паллиативного лечения при нерезектабельном раке головки поджелудочной железы . [8]
Ссылки
- ^ Операция abc Roux. whonamedit.com. http://www.whonamedit.com/synd.cfm/3724.html. Дата обращения: 7 февраля 2008 г.
- ^ Бьёрклунд, П.; Лорениус, А.; Эн, Э.; Ольберс, Т.; Лёнрот, Х.; Фэндрикс, Л. (2010). «Является ли конечность Ру определяющей для размера еды после операции желудочного шунтирования?». Хирургия ожирения . 20 (10): 1408–14. doi :10.1007/s11695-010-0192-1. PMC 2941084. PMID 20517654 .
- ^ Лонго, Дэн Л.; Камашелла, Клара (7 мая 2015 г.). «Железодефицитная анемия». Медицинский журнал Новой Англии . 372 (19): 1832–1843. дои : 10.1056/NEJMra1401038.
- ^ Операция по удалению рака желудка. cancerhelp.org.uk. URL: http://www.cancerhelp.org.uk/help/default.asp?page=3917. Дата обращения: 7 февраля 2008 г.
- ^ Лоуренс ПФ. Основы общей хирургии. 3-е изд. Lippincott Williams & Wilkins. 2000. ISBN 0-683-30133-0 .
- ^ Shokouh-Amiri H, Zakhary JM, Zibari GB (апрель 2011 г.). «Новая техника портально-эндокринного и желудочно-экзокринного дренажа при трансплантации поджелудочной железы». Журнал Американской коллегии хирургов . 212 (4): 730–8, обсуждение 738–9. doi :10.1016/j.jamcollsurg.2010.12.045. PMID 21463823.
- ^ Сегура-Сампедро, Джей-Джей; Хименес-Родригес, РМ; Мартос-Мартинес, Х.М.; Падилло-Руис, Ф.Дж. (декабрь 2012 г.). «[Разрыв поджелудочной железы и реконструкция Ру после травмы живота]». Сируджа Эспаньола . 90 (10): е39. doi :10.1016/j.ciresp.2011.07.018. ПМИД 22257412.
- ^ van Wagensveld, BA; Coene, PPLO; van Gulik, TM; Rauws, EAJ; Obertop, H. & Gouma, DJ (октябрь 1997 г.). «Результаты паллиативного билиарного и желудочного шунтирования при карциноме головки поджелудочной железы у 126 пациентов». British Journal of Surgery . 84 (10): 1402–1406. doi :10.1111/j.1365-2168.1997.02799.x. PMID 9361599.
Внешние ссылки
- Анастомозы – thefreedictionary.com.