Регенеративная эндодонтия
Регенеративная эндодонтия [1] определяется как биологически обоснованная процедура, разработанная для замены поврежденных структур, таких как дентин, корневые структуры и клетки комплекса пульпы-дентина. [2] Этот новый метод лечения направлен на содействие нормальной функции пульпы. Он стал альтернативой лечению апикального периодонтита. Регенеративная эндодонтия является расширением терапии корневых каналов . Обычная терапия корневых каналов очищает и заполняет камеру пульпы биологически инертным материалом после разрушения пульпы из-за кариеса зубов , врожденной деформации или травмы. Регенеративная эндодонтия вместо этого стремится заменить живую ткань в камере пульпы. Конечной целью регенеративной эндодонтии является регенерация тканей и нормальной функции комплекса дентина-пульпы.
До внедрения этого метода лечения традиционно применялись процедуры апексификации с использованием немедленного размещения апикальной пробки из минерального триоксидного агрегата [3] или длительного лечения гидроксидом кальция [4] для лечения несформированных постоянных зубов. Хотя эти методы лечения часто устраняют признаки и симптомы патологического процесса, они не приносят практически никакой пользы для дальнейшего развития корня. Дальнейший рост корня, нормальная пульпарная ноцицепция и иммунная защита затрудняются процедурой апексификации.
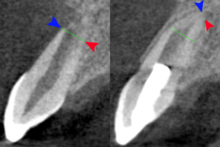
Для замены живой ткани либо существующие клетки организма стимулируются для повторного роста ткани, присущей данной области, либо в пульпарную камеру вводятся биоактивные вещества. К ним относятся терапия стволовыми клетками , факторы роста , морфогены, тканевые каркасы и биологически активные системы доставки. [5]
Тесно связаны с областью регенеративной эндодонтии клинические процедуры апексификации и апексогенеза. Когда зубная пульпа развивающегося взрослого зуба умирает, формирование корня останавливается, оставляя открытую верхушку зуба . Попытка завершить корневой канал на зубе с открытой верхушкой технически сложна, а долгосрочный прогноз для зуба неблагоприятный.
Апексогенез (который может быть использован, когда пульпа повреждена, но не некротизирована) оставляет апикальную треть зубной пульпы в зубе, что позволяет корню завершить формирование. Апексификация стимулирует клетки в периапикальной области зуба к формированию дентиноподобного вещества над верхушкой . Оба метода улучшают долгосрочный прогноз для формирующегося зуба по сравнению с одним только корневым каналом. [6]
Некротизированную пульпу и открытую верхушку можно оживить с помощью фибрина, богатого тромбоцитами . [7]
История
Регенеративная эндодонтия основана на основополагающей работе доктора Остби в начале 1960-х годов. Он выдвинул гипотезу, что наличие кровяного сгустка в корневом канале способствует заживлению пульпы, тем самым поддерживая ее жизнеспособность. Это может быть весьма похоже на роль кровяного сгустка в другом месте повреждения в процессе заживления. Чтобы доказать эту гипотезу, зрелые зубы с диагнозом пульпарного заболевания получили санацию пульпарного пространства с последующим расширением апикального отверстия. Была наложена медикаментозная повязка и вызвано внутриканальное кровотечение. Обтурация хлороперкой была проведена коронально к образовавшемуся кровяному сгустку. Целью данного исследования была оценка роли апикального кровяного сгустка в заживлении апикального периодонтита и восстановлении пульпы.
Пациенты наблюдались в течение периода времени от 17 дней до 3,5 лет, а затем пролеченные зубы были удалены. Новообразованная ткань была подвергнута гистологическому исследованию. Разрешение симптомов воспаления, связанных с расширением отверстия и чрезмерной инструментацией, наблюдалось уже через 17 дней. Разрешение апикального периодонтита, а также признаки и симптомы воспаления и рентгенологические доказательства продолжающегося развития корня и апикального сужения были продемонстрированы во всех зубах.
С точки зрения гистологии, [8] [9] наблюдалось врастание соединительной ткани в пространство канала. Различные уровни минерализованной ткани были идентифицированы вдоль стенок канала. Минерализованная ткань была обнаружена в новообразованной ткани. Зубная пульпа богата фибробластами, и этот результат был многообещающим. Одонтобласты [10] были необходимы для содействия заживлению пульпы, но эти клетки отсутствовали в этом пионерском исследовании. С другой стороны, в ткани были обнаружены нежелательные типы клеток, такие как цементобласты. Несмотря на недостатки, это исследование заложило прочную основу в области регенеративной эндодонтии.
Расширение области регенеративной эндодонтии также зависело от вклада важных исследований в области стоматологической травмы. Было доказано, что жизнеспособность зубной пульпы в незрелых зубах сохраняется и она свободна от признаков и симптомов заболевания, даже если она получила травматические повреждения, такие как отрыв и интрузия. Клинический успех является результатом восстановления кровоснабжения ишемизированной, но неинфицированной ткани зубной пульпы. Затем должна последовать реиннервация от сенсорных аксонов, и аксоны, вероятно, будут рекрутироваться из апикальной области.
В 2011 году была обнаружена важная демонстрация в области регенеративной эндодонтии. Исследователи обнаружили, что приток крови в апикальной области в дезинфицированные каналы совпал с клинически значимым переносом мезенхимальных стволовых клеток [11] в систему корневых каналов. Установлено, что эти процедуры фактически были процедурами на основе стволовых клеток.
Этиология некроза пульпы
Травма [12] [13] была признана наиболее распространенной причиной некроза пульпы в незрелых постоянных зубах. До 35 процентов детей в возрасте от 7 до 15 лет получают травматические повреждения зубов, когда развитие корней постоянных зубов еще не завершено. У половины зубов, скорее всего, будет диагностирован некроз пульпы, причем чаще всего он встречается в зубах, которые получили серьезные травмы, такие как отрывы [13] и комбинированные травмы. Эпителиальное корневое влагалище Гертвига (HERS) может быть потенциально повреждено при травме молодого развивающегося зубного ряда. Доказано, что HERS необходим для формирования и созревания корня, направляя пролиферацию и дифференциацию мультипотентных стволовых клеток.
Наличие dens evaginatus или dens invaginatus было второй наиболее распространенной этиологией некроза пульпы в несформированных зубах. Dens evaginatus [14] [15] встречается чаще среди этих двух аномалий зубов. Он виден при клиническом и рентгенологическом обследовании как дополнительный бугорок, обычно выступающий в окклюзионную пластинку нижнего премоляра. Сообщается, что заболеваемость dens evaginatus составляет до 6% населения, с большей частотой в определенных этнических группах. Dens invaginatus — редкая аномалия зубов, при которой наблюдается впячивание эмали в дентин.
Присутствие dens evaginatus [16] может привести к быстрому некрозу пульпы при постоянной травме от окклюзии. Как при dens evaginatus, так и при dens invaginatus прямое воздействие на пульпу среды полости рта в конечном итоге приведет к воспалению и инфицированию пульпы.
Клиническая проблема
Одонтогенез — это многокомпонентный и длительный процесс постнатального органогенеза. Зубу требуется дополнительно 3 года после прорезывания, чтобы завершить формирование корня и обозначить конец развития зуба.
Ранняя потеря молодых незрелых постоянных зубов может быть пагубной, приводя к потере функции и нарушению фонетики. Развитие верхней и нижней челюсти может быть изменено, особенно когда пациент все еще растет. Психосоциальное здоровье молодого пациента может быть серьезно затронуто. Имплантаты могут мешать нормальному орофациальному росту, и поэтому они противопоказаны пациентам, у которых все еще происходит развитие черепно-скелетной системы.
Процедуры апексификации [17] традиционно использовались для лечения зубов с патологией пульпы для устранения признаков и симптомов патологии пульпы. Проводилось долгосрочное лечение гидроксидом кальция [4] или размещение апикальной пробки из минерального триоксидного агрегата [3] . Однако эти процедуры практически не приносят пользы для непрерывного развития корня [18] , оставляя тонкую хрупкую дентинную стенку. Это может повысить восприимчивость зуба к переломам и снизить выживаемость зуба.
Поэтому важно, чтобы стоматологи приложили все усилия, чтобы сохранить естественные зубы, желательно после стадии созревания. Следует учитывать как витальные, так и невитальные методы лечения пульпы, чтобы сохранить естественные зубы как можно дольше.
Биологическая основа регенеративной эндодонтии
Успешная регенерация тканей зависит от соответствующего источника стволовых клеток-предшественников, факторов роста и каркасов для контроля развития конкретной ткани. [19]
Первым компонентом для тканевой инженерии является подходящий источник прогениторных/стволовых клеток с использованием клеток, которые способны дифференцироваться в желаемый тканевой компонент. Использование постнатальных аутологичных стволовых клеток, особенно мезенхимальных стволовых клеток, является оптимальным в регенеративных эндодонтических приложениях. Эти мезенхимальные стволовые клетки находятся в зубной пульпе [20] [21] (DPSCs), апикальном сосочке [22] [23] (SCAP) и даже в воспаленной периапикальной ткани [24] (iPAPCs), собранной во время эндодонтических хирургических процедур. Другими потенциальными источниками постнатальных стволовых клеток в ротовой полости являются клетки-предшественники зубных зачатков (TGPC), стволовые клетки зубных фолликулов (DFSC), стволовые клетки слюнных желез (SGSC), стволовые клетки из отслоившихся молочных зубов человека (SHED), стволовые клетки пародонтальной связки (BMSC), эпителиальные стволовые клетки полости рта (OESC), мезенхимальные стволовые клетки десневого происхождения (GMSC) и периостальные стволовые клетки (PSC).
Второй компонент тканевой инженерии фокусируется на факторах роста или других медиаторах, индуцирующих ткани. По определению, стволовые клетки способны дифференцироваться в различные клеточные фенотипы в зависимости от их происхождения и воздействия стимулов окружающей среды, например, факторов роста, внеклеточного матрикса, гипоксии или других условий. [24] [25] [26] [27] [28] [29] [30] Таким образом, окружающая среда является важным фактором в регуляции дифференциации тканей. Клиническая процедура разрыва апикального сосочка и последующей доставки высокой локальной концентрации стволовых клеток в пространство корневого канала может быть недостаточной для направления их дифференциации в клетки комплекса пульпа-дентин. Вместо этого факторы роста следует рассматривать как важные дополнения. Важно помнить эту ключевую концепцию при интерпретации гистологических исследований после регенеративных процедур, где отсутствие контроля эндогенных факторов роста может привести к гистологическим признакам восстановления ткани, а не регенерации. Эта проблема имеет важное значение для регенеративных процедур, поскольку неколлагеновые белки, содержащиеся в дентине, включают несколько важнейших факторов роста, таких как TGF-β. [31]
Третий компонент тканевой инженерии — это каркас. Каркасы играют важную роль в регуляции дифференциации стволовых клеток путем локального высвобождения факторов роста или каскада сигналов, который запускается, когда стволовые клетки связываются с внеклеточным матриксом и друг с другом. [32] [30] [33] [34] Каркасы могут быть эндогенными, такими как коллаген, дентин и т. д., или синтетическими веществами, такими как гидрогели, минеральный триоксидный агрегат или другие соединения. [35] [36] Это важный принцип в интерпретации клинических регенеративных исследований. Например, инструментирование дентинных цилиндров с последующим орошением 5,25% NaOCl и обширной промывкой приводит к образованию поверхности дентина, которая способствует дифференциации клеток в кластоподобные клетки, которые резорбируют дентин. Напротив, если дентинные цилиндры орошаются 17% EDTA либо отдельно, либо после обработки NaOCl, образуется поверхность дентина, которая способствует дифференциации клеток в клетки, экспрессирующие соответствующий маркер для минерализующего фенотипа, например, дентинный сиалопротеин. Таким образом, выбор ирригантов, а также их последовательность могут играть существенную роль в кондиционировании дентина в поверхность, способную поддерживать дифференциацию желаемого клеточного фенотипа.
Ячейка самонаведения
Концепция клеточного хоминга при регенерации пульпы и дентина зуба была впервые предложена в 2010 году. При регенерации тканей клеточный хоминг состоит из 2 отдельных клеточных процессов: рекрутинга и дифференциации клеток. Рекрутинг — это направленная миграция клеток к повреждению или дефекту ткани, в то время как дифференциация — это процесс трансформации стволовых/прогениторных клеток в постепенно зрелые и матрично-синтезирующие клетки. Стволовые/прогениторные клетки способны дифференцироваться в одонтобласты, фибробласты пульпы и другие нишевые клетки при регенерации пульпы и дентина зуба. Чтобы обеспечить успех регенерации пульпы и дентина зуба у взрослого человека, экзогенно доставленные и/или эндогенные факторы роста должны вызывать прорастание нервных фибрилл и эндотелиальных клеток вместе с другими клетками, находящимися в кровеносных сосудах. [37]
Регенерация против реваскуляризации
Существуют некоторые разногласия относительно терминов «регенерация» и «реваскуляризация». [38] Термин «реваскуляризация» возник из литературы о травмах и наблюдения, что пульпа в зубах с временной или постоянной ишемией может восстановить свое кровоснабжение в определенных случаях. Эти литературы предоставили фундаментальные знания о факторах, необходимых для возникновения реваскуляризации, в частности, доказательства того, что зубы с незрелыми корнями и открытыми верхушками имели повышенные показатели реваскуляризации и продолжающееся развитие корней. Однако эти результаты не включают преднамеренное использование принципов тканевой инженерии, несмотря на их значительное влияние на разработку современных регенеративных эндодонтических процедур. Напротив, современные регенеративные эндодонтические процедуры рассматривают наличие обогащенного источника стволовых клеток в апикальных тканях, их доставку в системы корневых каналов и преднамеренное высвобождение и использование местных факторов роста, встроенных в дентин. Таким образом, современная регенеративная эндодонтия берет свое начало из литературы о травмах и вступает в область тканевой инженерии.
Регенерация указывает на общую цель воспроизведения исходной гистологии и функции ткани. На сегодняшний день тканевая инженерия, по-видимому, предлагает наибольшую возможность для регенерации. Поскольку высокие концентрации стволовых клеток доставляются в пространство корневого канала при разрыве апикального сосочка в незрелом постоянном зубе, [39] эта клиническая процедура выполняет один из основных элементов триады тканевой инженерии. Текущие исследования оценивали комбинации стволовых клеток, факторов роста и каркасов, которые приводят к гистологической регенерации тканей пульпы. [40] [41] [42] Напротив, концепция реваскуляризации фокусируется только на доставке крови в пространство корневого канала, чтобы позволить пространству пульпы быть заполненным жизненно важной тканью в качестве средства ускорения заживления раны. [43] Таким образом, фокус на «реваскуляризации» будет игнорировать потенциальную роль факторов роста и каркасов в гистологической реконструкции комплекса пульпы и дентина. Хотя ангиогенез и установление функционального кровоснабжения являются ключевыми особенностями в поддержании и созревании регенерирующей ткани, в некоторых опубликованных случаях сообщалось о положительных ответах на тесты чувствительности пульпы, такие как холод или EPT. [44] Это указывает на то, что пространство, которое ранее было пустым (очищенный корневой канал), может заполниться иннервированной тканью, поддерживаемой васкуляризацией. В совокупности основные концепции тканевой инженерии отличают парадигму регенеративного лечения от философии реваскуляризации. [19]
План лечения
Основная задача регенеративной эндодонтии — способствовать заживлению пораженных тканей, предотвращению рецидива или рецидива заболевания и благополучию пациента (пациент-центр). Таким образом, основная терапевтическая цель регенеративных эндодонтических процедур — способствовать заживлению, выживанию и функционированию зуба. Исследование показало, что регенеративные эндодонтические процедуры имели лучшие клинические результаты по сравнению с процедурами апексификации, как с минеральным триоксидным агрегатом, так и с гидроксидом кальция, например, в аспектах отсутствия боли, отека и свищевых ходов. [45] [46]
Вторичной терапевтической целью регенеративных эндодонтических процедур является продолжение развития корня. Исследование показало, что зубы, обработанные реваскуляризацией, показали значительно большее процентное увеличение длины корня по сравнению с зубами, обработанными либо минеральным триоксидным агрегатом, либо апексификацией гидроксидом кальция. Регенеративные процедуры способствовали уменьшению апикального диаметра (апикальное закрытие). Развитие корня позволяет увеличить устойчивость к перелому и улучшить выживаемость зубов. [46]
Третичной терапевтической целью регенеративных эндодонтических процедур является возвращение жизнеспособности пульпы. Регенеративные эндодонтические процедуры предполагают, что свободные нервные окончания корневого конца направляются в канал специфическими химическими сигналами. Тем не менее, наличие нервных окончаний предполагает наличие жизненно важной ткани, которая является иммунокомпетентной из-за тесной связи иннервации с кровеносными сосудами и иммунной системой. Это также предполагает восстановление чувствительности, что важно для обнаружения фактического или потенциального повреждения зубного органа. [46]
Клинические результаты
Регенеративные эндодонтические процедуры — это новый вариант лечения, который необходимо объективно сравнивать с более давними, более традиционными процедурами эндодонтического лечения несформированных зубов, известными как процедуры апексификации.
Основной целью любой эндодонтической терапии является разрешение инфекции и признаков и симптомов воспаления, приводящих к апикальному периодонтиту. Регенеративные эндодонтические процедуры зависят от эффективной и мощной химической дезинфекции, за которой следует восстановление и рост зуба, что способствует непрерывному развитию корня и восстановлению нервных функций зуба. [47]
Однако некроз пульпы в незрелых зубах часто приводит к неполному развитию корня. У этих зубов часто тонкие стенки корневых каналов, которые подвержены трещинам после лечения. Поэтому полная очистка и формирование, а также обтурация этих зубов затруднены или иногда невозможны из-за высокого риска перелома во время процедуры [48] Клинический результат регенеративной эндодонтии можно наблюдать в течение 6 месяцев лечения, например, отсутствие боли, отек мягких тканей или синусовый ход. Рентгенологические результаты, такие как разрешение апикальной рентгенопрозрачности, часто наблюдаются к 6 месяцам (AAE). Различные исследования по регенеративной эндодонтии показали разрешение периапикальной рентгенопрозрачности при последующем наблюдении через 6 месяцев. [49]
Регенеративная эндодонтическая процедура
Регенеративная эндодонтия состоит из трех важнейших этапов: адекватная дезинфекция системы корневых каналов, индукция кровотечения путем чрезмерной инструментальной обработки с целью создания каркаса для стволовых клеток и коронковая герметизация кровяного сгустка биосовместимым материалом, например, минеральным триоксидным агрегатом.
Процедура проводится в два визита следующим образом: [50]
Во время первого визита, после инъекции местной анестезии, изоляция зуба выполняется с помощью коффердама, а доступ осуществляется режущим инструментом, представляющим собой круглый бор для удаления мертвой пульпы. Затем проводится промывание канала раствором гипохлорита натрия и физиологическим раствором, который затем высушивается, и в канал вводится внутриканальный препарат (например, тройная паста с антибиотиком). Зуб временно пломбируется на 1–4 недели.
Во время второго визита, который был через 3 недели, зуб был осмотрен на предмет наличия признаков и симптомов. Таким образом, бессимптомный зуб был направлен на следующий этап восстановительного эндодонтического лечения. Кровотечение было вызвано путем чрезмерного инструментирования за пределами корня тонким инструментом (известным как файл) для формирования кровяного сгустка. Затем поверх кровяного сгустка был помещен рассасывающийся коллагеновый барьер, за которым последовал минеральный триоксидный агрегат и стеклоиономерный цемент. Затем пациента вызвали через 7 дней, чтобы убедиться в затвердевании пломбировочного материала из минерального триоксидного агрегата и замене стеклоиономерного цемента композитной смолой.
Последующее наблюдение и измерение
Рентгеновские снимки до и после процедуры используются для оценки результатов лечения. Пациенты должны быть осмотрены через 3, 6, 9 и 12 месяцев после завершения терапии. Зуб обследуется по разным причинам, таким как боль, отек, свищевой ход, подвижность, изменение цвета зуба и окклюзионные отношения. При 12-месячном наблюдении делаются снимки КЛКТ для анализа развития корня, в частности, для доступа к исчезновению апикальной рентгенопрозрачности, увеличению длины корня или уменьшению апикального отверстия, или и того, и другого. [51]
Клинически регенеративное эндодонтическое лечение проводится в зубах с некротизированной пульпой и незрелыми верхушками. [52] Для того чтобы способствовать регенерации пульпы в инфицированных корневых каналах, требуется более эффективная дезинфекция. Дезинфицирующие средства для регенеративных процедур включают гипохлорит натрия, антибиотики или повязки с гидроксидом кальция. [53] Хотя гипохлорит натрия обладает антимикробным действием, он оказывает пагубное воздействие на стволовые клетки на конце зуба, что может препятствовать выживанию и дифференциации этих клеток. Поэтому гипохлорит натрия рекомендуется использовать в более низкой концентрации, чтобы достичь оптимального эффекта для антимикробной активности и дифференциации стволовых клеток. Кроме того, минеральный триоксидный агрегат используется в качестве коронкового барьера на кровяном сгустке из-за его биосовместимости и его способности способствовать дифференциации клеток и образованию твердых тканей без неблагоприятных тканевых реакций.
Преимущества
Регенеративная эндодонтия имеет ряд преимуществ, таких как: восстановление зуба, непрерывное развитие корня и, возможно, повышение устойчивости к переломам.
Регенеративное эндодонтическое лечение помогает в истинной регенерации пульпы и восстановлении комплекса пульпы и дентина, что приводит к оживлению зуба. Это может быть альтернативным вариантом лечения при лечении резорбции корня, особенно когда прогноз считается неблагоприятным из-за тяжелой резорбции.[1]
Исследовать
В январе 2017 года Королевский колледж Лондона опубликовал статью о регенерации дентина с помощью коллагеновой губки, заполненной гликогенсинтазокиназой ( GSK-3 ). [54]
Смотрите также
Ссылки
- ^ Мюррей, Питер Э.; Гарсия-Годой, Франклин; Харгривз, Кеннет М. (апрель 2007 г.). «Регенеративная эндодонтия: обзор текущего состояния и призыв к действию». Журнал эндодонтии . 33 (4): 377– 390. doi :10.1016/j.joen.2006.09.013. ISSN 0099-2399. PMID 17368324.
- ^ Харгривз, Кеннет М; Коэн, Стивен, ред. (2011). Pathways of the Pulp 10-е издание . Сент-Луис, Миссури, США: Mosby Elsevier. стр. 602. ISBN 978-0-323-06489-7.
- ^ ab Witherspoon, David E.; Small, Joel C.; Regan, John D.; Nunn, Martha (октябрь 2008 г.). «Ретроспективный анализ зубов с открытой верхушкой, обтурированных минеральным триоксидным агрегатом». Journal of Endodontics . 34 (10): 1171– 1176. doi :10.1016/j.joen.2008.07.005. ISSN 1878-3554. PMID 18793914.
- ^ ab Cvek, M. (апрель 1992 г.). «Прогноз вывихнутых нежизнеспособных резцов верхней челюсти, леченных гидроксидом кальция и заполненных гуттаперчей. Ретроспективное клиническое исследование». Эндодонтия и стоматологическая травматология . 8 (2): 45– 55. doi :10.1111/j.1600-9657.1992.tb00228.x. ISSN 0109-2502. PMID 1521505.
- ^ Харгривз, Кеннет М; Коэн, Стивен, ред. (2011). Pathways of the Pulp 10-е издание . Сент-Луис, Миссури, США: Mosby Elsevier. стр. 602–618 . ISBN 978-0-323-06489-7.
- ^ Харгривз, К. М.; Диоген, А.; Тейшейра, Ф. Б. (2013). «Варианты лечения: биологическая основа регенеративных эндодонтических процедур». Детская стоматология . 35 (2): 129–140 . PMID 23635981.
- ^ Джонс, ДекстонЭнтони; Видьянат, С; Кумар, МРамеш; Шивашанкар, ВасундараЯяти (2012). «Фибрин, богатый тромбоцитами, в восстановлении зуба с некротической пульпой и открытой верхушкой». Журнал консервативной стоматологии . 15 (4): 395– 8. doi : 10.4103/0972-0707.101926 . ISSN 0972-0707. PMC 3482758. PMID 23112492 .
- ^ Мартин, Габриэла; Рикуччи, Доменико; Гиббс, Дженнифер Л.; Лин, Луис М. (январь 2013 г.). «Гистологические результаты реваскуляризированного/ревитализированного незрелого постоянного моляра с апикальным периодонтитом с использованием богатой тромбоцитами плазмы». Журнал эндодонтии . 39 (1): 138– 144. doi : 10.1016/j.joen.2012.09.015 . ISSN 1878-3554. PMID 23228274.
- ^ Shimizu, Emi; Ricucci, Domenico; Albert, Jeffrey; Alobaid, Adel S.; Gibbs, Jennifer L.; Huang, George T.-J.; Lin, Louis M. (август 2013 г.). «Клиническое, рентгенологическое и гистологическое наблюдение за незрелым постоянным зубом человека с хроническим апикальным абсцессом после восстановительного лечения». Journal of Endodontics . 39 (8): 1078– 1083. doi :10.1016/j.joen.2013.04.032. ISSN 1878-3554. PMID 23880282.
- ^ Staquet, M.-J.; Durand, SH; Colomb, E.; Roméas, A.; Vincent, C.; Bleicher, F.; Lebecque, S.; Farges, J.-C. (март 2008 г.). «Различные роли одонтобластов и фибробластов в иммунитете». Journal of Dental Research . 87 (3): 256– 261. doi :10.1177/154405910808700304. ISSN 0022-0345. PMID 18296610. S2CID 20566981.
- ^ Лавлейс, Тайлер В.; Генри, Майкл А.; Харгривз, Кеннет М.; Диоген, Анибал (февраль 2011 г.). «Оценка доставки мезенхимальных стволовых клеток в пространство корневого канала некротизированных незрелых зубов после клинической регенеративной эндодонтической процедуры». Журнал эндодонтии . 37 (2): 133– 138. doi :10.1016/j.joen.2010.10.009. ISSN 1878-3554. PMID 21238791.
- ^ Сориано, Эвелин Пессоа; Кальдас, Арнальдо де Франса; Динис Де Карвальо, Маркус Витор; Аморим Фильо, Уго Де Андраде (август 2007 г.). «Распространенность и факторы риска, связанные с травматическими повреждениями зубов у бразильских школьников». Стоматологическая травматология . 23 (4): 232–240 . doi :10.1111/j.1600-9657.2005.00426.x. ISSN 1600-4469. ПМИД 17635357.
- ^ ab Андреасен, Дж. О.; Равн, Дж. Дж. (1972). «Эпидемиология травматических повреждений молочных и постоянных зубов в выборке датского населения». Международный журнал хирургии полости рта . 1 (5): 235– 239. doi :10.1016/s0300-9785(72)80042-5. ISSN 0300-9785. PMID 4146883.
- ^ McCulloch, KJ; Mills, CM; Greenfeld, RS; Coil, JM (февраль 1998 г.). «Dens evaginatus: обзор литературы и отчет о нескольких клинических случаях». Журнал (Канадская стоматологическая ассоциация) . 64 (2): 104– 106, 110– 113. ISSN 0709-8936. PMID 9509817.
- ^ Собхи, Мухаммад Бахш; Рана, Музаммил Джамил Ахмед; Ибрагим, Мохаммад; Чаудари, Асадулла; Манзур, Манзур Ахмед; Таслим-уль-Худда (февраль 2004 г.). «Частота dens evaginatus постоянных передних зубов». Журнал Коллегии врачей и хирургов Пакистана . 14 (2): 88– 90. ISSN 1022-386X. PMID 15228870.
- ^ Диоген, Анибал; Генри, Майкл А.; Тейшейра, Фабрицио Б.; Харгривз, Кеннет М. (2013). «Обновление клинической регенеративной эндодонтии». Эндодонтические темы . 28 (1): 2– 23. doi :10.1111/etp.12040. ISSN 1601-1546.
- ^ Jeeruphan, Thanawan; Jantarat, Jeeraphat; Yanpiset, Kallaya; Suwannapan, Lalida; Khewsawai, Phannarai; Hargreaves, Kenneth M. (октябрь 2012 г.). «Исследование Махидола 1: сравнение рентгенологических и выживательных результатов незрелых зубов, леченных либо регенеративными эндодонтическими методами, либо методами апексификации: ретроспективное исследование». Журнал эндодонтики . 38 (10): 1330– 1336. doi :10.1016/j.joen.2012.06.028. ISSN 1878-3554. PMID 22980172.
- ^ Бозе, Рэйсон; Нуммикоски, Пиркка; Харгривз, Кеннет (октябрь 2009 г.). «Ретроспективная оценка рентгенологических результатов в незрелых зубах с некротизированными системами корневых каналов, леченных с помощью регенеративных эндодонтических процедур». Журнал эндодонтики . 35 (10): 1343– 1349. doi :10.1016/j.joen.2009.06.021. ISSN 1878-3554. PMID 19801227.
- ^ ab Hargreaves, Kenneth M.; Diogenes, Anibal; Teixeira, Fabricio B. (2015-01-01), Vishwakarma, Ajaykumar; Sharpe, Paul; Shi, Songtao; Ramalingam, Murugan (ред.), "Глава 31 - Повреждение пульпы и меняющиеся тенденции в лечении", Биология стволовых клеток и тканевая инженерия в стоматологических науках , Academic Press, стр. 397–404 , doi :10.1016/b978-0-12-397157-9.00035-7, ISBN 978-0-12-397157-9, получено 2020-01-24
- ^ Накашима, Мисако; Акамине, Акифуми (октябрь 2005 г.). «Применение тканевой инженерии для регенерации пульпы и дентина в эндодонтии». Журнал эндодонтии . 31 (10): 711– 718. doi :10.1097/01.don.0000164138.49923.e5. ISSN 0099-2399. PMID 16186748.
- ^ Alongi, Dominick J; Yamaza, Takayoshi; Song, Yingjie; Fouad, Ashraf F; Romberg, Elaine E; Shi, Songtao; Tuan, Rocky S; Huang, George TJ (июль 2010 г.). «Стволовые/прогениторные клетки из воспаленной пульпы зуба человека сохраняют потенциал регенерации тканей». Regenerative Medicine . 5 (4): 617– 631. doi :10.2217/rme.10.30. ISSN 1746-0751. PMC 3035701 . PMID 20465527.
- ^ Хуан, Джордж Т.-Дж.; Сонояма, Ватару; Лю, Йи; Лю, Хэ; Ван, Сонглинь; Ши, Сонгтао (июнь 2008 г.). «Скрытое сокровище в апикальном сосочке: потенциальная роль в регенерации пульпы/дентина и инженерии BioRoot». Журнал эндодонтии . 34 (6): 645– 651. doi :10.1016/j.joen.2008.03.001. ISSN 0099-2399. PMC 2653220. PMID 18498881 .
- ^ Сонояма, Ватару; Лю, Йи; Фанг, Дианджи; Ямаза, Такаёси; Со, Бён Му; Чжан, Чунмей; Лю, Хэ; Гронтос, Стэн; Ван, Цунь-Ю; Ши, Сонгтао; Ван, Сунлинь (20 декабря 2006 г.). «Функциональная регенерация зубов у свиней, опосредованная мезенхимальными стволовыми клетками». ПЛОС ОДИН . 1 (1): е79. Бибкод : 2006PLoSO...1...79S. дои : 10.1371/journal.pone.0000079 . ISSN 1932-6203. ПМЦ 1762318 . ПМИД 17183711.
- ^ ab Liao, James; Al Shahrani, Mohammed; Al-Habib, Mey; Tanaka, Toshinori; Huang, George T.-J. (сентябрь 2011 г.). «Клетки, изолированные из воспаленной периапикальной ткани, экспрессируют маркеры мезенхимальных стволовых клеток и обладают высокой остеогенностью». Journal of Endodontics . 37 (9): 1217– 1224. doi :10.1016/j.joen.2011.05.022. ISSN 0099-2399. PMC 3499979 . PMID 21846537.
- ^ Вэй, Си; Лин, Цзюньци; У, Липин; Лю, Лу; Сяо, Инь (июнь 2007 г.). «Экспрессия маркеров минерализации в клетках пульпы зуба». Журнал эндодонтии . 33 (6): 703– 708. doi :10.1016/j.joen.2007.02.009. ISSN 0099-2399. PMID 17509410.
- ^ Ли, Лифен; Чжу, Я-Цинь; Цзян, Лонг; Пэн, Вэйвэй; Ричи, Хелена Х. (июнь 2011 г.). «Гипоксия способствует минерализации клеток пульпы зубов человека». Журнал эндодонтии . 37 (6): 799– 802. doi :10.1016/j.joen.2011.02.028. ISSN 0099-2399. PMID 21787492.
- ^ Сан, Хай-Хуа; Цзинь, Тао; Ю, Цин; Чэнь, Фа-Мин (2010-12-30). «Биологические подходы к регенерации пульпы зуба с помощью тканевой инженерии». Журнал тканевой инженерии и регенеративной медицины . 5 (4): e1 – e16 . doi : 10.1002/term.369 . ISSN 1932-6254. PMID 21413154.
- ^ Хуан, Джордж Т.-Дж.; Шаграманова, Кристина; Чан, Селина В. (ноябрь 2006 г.). «Формирование клеток, подобных одонтобластам, из культивированных клеток пульпы зуба человека на дентине in vitro». Журнал эндодонтии . 32 (11): 1066– 1073. doi :10.1016/j.joen.2006.05.009. ISSN 0099-2399. PMID 17055908.
- ^ Галлер, Керстин М.; Д'Суза, Рена Н.; Федерлин, Марианна; Кавендер, Адриана К.; Хартгеринк, Джеффри Д.; Хеккер, Стефани; Шмальц, Готфрид (ноябрь 2011 г.). «Кондиционирование дентина определяет судьбу клеток в регенеративной эндодонтии». Журнал эндодонтии . 37 (11): 1536–1541 . doi :10.1016/j.joen.2011.08.027. ISSN 0099-2399. ПМИД 22000458.
- ^ ab Prescott, Rebecca S.; Alsanea, Rajaa; Fayad, Mohamed I.; Johnson, Bradford R.; Wenckus, Christopher S.; Hao, Jianjun; John, Asha S.; George, Anne (апрель 2008 г.). «In vivo Generation of Dental Pulp-like Tissue by Using Dental Pulp Stem Cells, a Collagen Scaffold, and Dentin Matrix Protein 1 after Subcutaneous Transplantation in Mice». Journal of Endodontics . 34 (4): 421– 426. doi :10.1016/j.joen.2008.02.005. ISSN 0099-2399. PMC 2408448 . PMID 18358888.
- ^ Чжао, С.; Слоан, А. Дж.; Мюррей, П. Э.; Ламли, П. Дж.; Смит, А. Дж. (2000). «Ультраструктурная локализация воздействия TGF-бета на дентин при химической обработке». The Histochemical Journal . 32 (8): 489– 494. doi :10.1023/a:1004100518245. ISSN 0018-2214. PMID 11095074. S2CID 33005207.
- ^ Discher, DE; Mooney, DJ; Zandstra, PW (2009-06-25). «Факторы роста, матрицы и силы объединяют и контролируют стволовые клетки». Science . 324 (5935): 1673– 1677. Bibcode :2009Sci...324.1673D. doi :10.1126/science.1171643. ISSN 0036-8075. PMC 2847855 . PMID 19556500.
- ^ Вэй, Си; Лю, Лу; Чжоу, Сяоянь; Чжан, Фан; Лин, Цзюньци (март 2012 г.). «Влияние внеклеточного фосфогликопротеина матрикса и его экспрессии генов, связанных с остеогенезом, на пролиферацию и дифференциацию клеток пульпы зуба человека». Журнал эндодонтии . 38 (3): 330–338 . doi :10.1016/j.joen.2011.10.015. ISSN 0099-2399. PMID 22341070.
- ^ Ким, Дж. К.; Шукла, Р.; Касагранде, Л.; Седжли, К.; Нёр, Дж. Э.; Бейкер, Дж. Р.; Хилл, Э. Э. (2010-10-06). «Дифференциация клеток пульпы зуба с помощью конъюгатов RGD-дендримера». Журнал стоматологических исследований . 89 (12): 1433– 1438. doi :10.1177/0022034510384870. ISSN 0022-0345. PMID 20929719. S2CID 2879392.
- ^ Paranjpe, Avina; Smoot, Tyler; Zhang, Hai; Johnson, James D. (декабрь 2011 г.). «Прямой контакт с минеральным триоксидным агрегатом активирует и дифференцирует клетки пульпы зуба человека». Journal of Endodontics . 37 (12): 1691– 1695. doi :10.1016/j.joen.2011.09.012. ISSN 0099-2399. PMC 3223385 . PMID 22099907.
- ^ Галлер, К. М.; Д'Соуза, Р. Н.; Хартгеринк, Дж. Д.; Шмальц, Г. (15.06.2011). «Матрицы для инженерии тканей пульпы зубов» (PDF) . Достижения в стоматологических исследованиях . 23 (3): 333– 339. doi :10.1177/0022034511405326. ISSN 0895-9374. PMID 21677088. S2CID 25894798.
- ^ Ким, Джин Й.; Синь, Сюэцзюнь; Мойоли, Эдуардо К.; Чунг, Дженни; Ли, Чан Хун; Чен, Мо; Фу, Сьюзан Й.; Кох, Питер Д.; Мао, Джереми Дж. (октябрь 2010 г.). «Регенерация ткани, подобной пульпе зуба, путем самонаведения клеток, вызванного хемотаксисом». Тканевая инженерия, часть A. 16 ( 10): 3023– 3031. doi :10.1089/ten.tea.2010.0181. ISSN 1937-3341. PMC 2947424. PMID 20486799 .
- ^ Троп, Мартин (июль 2008 г.). «Регенеративный потенциал пульпы зуба». Журнал эндодонтии . 34 (7): S13 – S17 . doi :10.1016/j.joen.2008.04.001. ISSN 0099-2399. PMID 18565365.
- ^ Лавлейс, Тайлер В.; Генри, Майкл А.; Харгривз, Кеннет М.; Диогенес, Анибал (февраль 2011 г.). «Оценка доставки мезенхимальных стволовых клеток в пространство корневого канала некротизированных незрелых зубов после клинической регенеративной эндодонтической процедуры». Журнал эндодонтии . 37 (2): 133– 138. doi :10.1016/j.joen.2010.10.009. ISSN 0099-2399. PMID 21238791.
- ^ Иохара, Коитиро; Имабаяси, Киёми; Исидзака, Рё; Ватанабэ, Ацуши; Набекура, Дзюнъити; Ито, Масатака; Мацусита, Кэндзи; Накамура, Хироси; Накашима, Мисако (август 2011 г.). «Полная регенерация пульпы после пульпэктомии путем трансплантации стволовых клеток CD105+ с фактором-1, полученным из стромальных клеток». Тканевая инженерия, часть A. 17 ( 15– 16 ): 1911– 1920. doi :10.1089/ten.tea.2010.0615. ISSN 1937-3341. PMID 21417716.
- ^ Хуан, Джордж Т.-Дж.; Ямаза, Такаёши; Ши, Лонни Д.; Джуад, Фарида; Кун, Настаран З.; Туан, Рокки С.; Ши, Сонгтао (февраль 2010 г.). «Опосредованная стволовыми/прогениторными клетками регенерация De Novo пульпы зуба с недавно отложенным непрерывным слоем дентина в модели In Vivo». Тканевая инженерия, часть A. 16 ( 2): 605– 615. doi :10.1089/ten.tea.2009.0518. ISSN 1937-3341. PMC 2813150. PMID 19737072 .
- ^ Иохара, К.; Накашима, М.; Ито, М.; Ишикава, М.; Накасима, А.; Акамине, А. (август 2004 г.). «Регенерация дентина с помощью терапии стволовыми клетками пульпы зуба с использованием рекомбинантного человеческого костного морфогенетического белка 2». Журнал стоматологических исследований . 83 (8): 590– 595. doi :10.1177/154405910408300802. ISSN 0022-0345. PMID 15271965. S2CID 2667748.
- ^ Östby, B. Nygaard (январь 1961 г.). «Роль кровяного сгустка в эндодонтической терапии. Экспериментальное гистологическое исследование». Acta Odontologica Scandinavica . 19 ( 3– 4): 323– 353. doi : 10.3109/00016356109043395. ISSN 0001-6357. PMID 14482575.
- ^ Диоген, Анибал; Генри, Майкл А.; Тейшейра, Фабрицио Б.; Харгривз, Кеннет М. (март 2013 г.). «Обновление клинической регенеративной эндодонтии». Эндодонтические темы . 28 (1): 2– 23. doi :10.1111/etp.12040. ISSN 1601-1538.
- ^ Диоген, Анибал Р.; Рупарель, Никита Б. (2015), «Ирригация при регенеративных эндодонтических процедурах», Эндодонтическое орошение , Springer International Publishing, стр. 301–312 , doi :10.1007/978-3-319-16456-4_18, ISBN 978-3-319-16455-7
- ^ abc Диоген, Анибал. «Регенеративные эндодонтические процедуры». Dental Clinics of North America, 2017-01-01 . том 61, выпуск 1: 111–125 .
- ^ Ашраф Ф. Фуад и Энтони Дж. Смит (2015). Защита пульпы и содействие созреванию зубов . Эндодонтия: принципы и практика. стр. Глава 2, 21–36 .
- ^ Cortes, MIS; Marcenes, W.; Sheiham, A. (февраль 2001 г.). «Распространенность и корреляты травматических повреждений постоянных зубов школьников в возрасте 9–14 лет в Белу-Оризонти, Бразилия». Dental Traumatology . 17 (1): 22– 26. doi :10.1034/j.1600-9657.2001.170105.x. ISSN 1600-4469. PMID 11475767.
- ^ Дивья, Д.; Наик, Сарасватив; Раджу, О.С.; Шивани, Беллал; Басаппа, Н.; Бетур, Арчанап (2021). «Концептуальное сочетание дезинфекции в регенеративной эндодонтии: традиционная и лазерная дезинфекция». Журнал консервативной стоматологии . 24 (3): 252–259 . doi : 10.4103/jcd.jcd_96_21 . PMC 8717846. PMID 35035150 .
- ^ Simon, Stéphane RJ; Tomson, Phillip L.; Berdal, Ariane (апрель 2014 г.). «Регенеративная эндодонтия: регенерация или восстановление?». Journal of Endodontics . 40 (4): S70 – S75 . doi :10.1016/j.joen.2014.01.024. ISSN 0099-2399. PMID 24698698. S2CID 20712343.
- ^ Носрат, Али; Колахдузан, Алиреза; Хоссейни, Фарзанех; Мехризи, Эхсан А.; Верма, Прашант; Торабинежад, Махмуд (октябрь 2015 г.). «Гистологические результаты лечения неинфицированных незрелых зубов человека с помощью регенеративной эндодонтии: 2 отчета о случаях». Журнал эндодонтии . 41 (10): 1725– 1729. doi :10.1016/j.joen.2015.05.004. ISSN 0099-2399. PMID 26259646.
- ^ «Заявление о позиции AAE: Область применения эндодонтии: регенеративная эндодонтия». Журнал эндодонтии . 39 (4): 561– 563. Апрель 2013 г. doi : 10.1016/s0099-2399(13)00231-8. ISSN 0099-2399.
- ^ Левитан, Марк Э.; Химель, Ван Т. (январь 2006 г.). «Dens Evaginatus: обзор литературы, патофизиология и комплексная схема лечения». Журнал эндодонтии . 32 (1): 1– 9. doi :10.1016/j.joen.2005.10.009. ISSN 0099-2399. PMID 16410059.
- ^ Paul.T., Sharp; Chandrasekaran, Dhivya; Babb, Rebecca; Neves, Vitor CM Neves (2017). «Стимулирование естественного восстановления зубов с помощью малых молекулярных антагонистов GSK3». Scientific Reports . 7 : 39654. Bibcode :2017NatSR...739654N. doi :10.1038/srep39654. PMC 5220443 . PMID 28067250.
Внешние ссылки
- Американская ассоциация эндодонтии Страница регенеративной эндодонтии
