Ортогнатическая хирургия
| Ортогнатическая хирургия | |
|---|---|
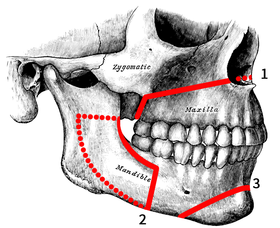 Остеотомии челюстей: 1. LeFort I 2. Двусторонний сагиттальный сплит 3. Гениопластика 4. IMDO 5. GenioPaully 6. Индивидуальный PEEK 7. SARME 8. Индивидуальный BIMAX 9. Супер БИМАКС | |
| МКБ-9-КМ | 76.6 |
Ортогнатическая хирургия ( / ˌ ɔːr θ ə ɡ ˈ n æ θ ɪ k / ), также известная как корректирующая хирургия челюсти или просто хирургия челюсти , представляет собой хирургическую операцию , предназначенную для исправления состояний челюсти и нижней части лица, связанных со структурой, ростом, проблемами дыхательных путей, включая апноэ во сне , расстройства височно-нижнечелюстного сустава , проблемы с прикусом, возникающие в первую очередь из-за скелетных дисгармоний, и другие ортодонтические проблемы с прикусом зубов, которые невозможно легко вылечить с помощью брекетов, а также широкий спектр лицевых дисбалансов, дисгармоний, асимметрий и неправильных пропорций, где коррекция может рассматриваться как способ улучшения эстетики лица [1] и повышения самооценки.
Истоки ортогнатической хирургии лежат в хирургии полости рта и основных операциях, связанных с хирургическим удалением ретенированных или смещенных зубов – особенно там, где это показано ортодонтами для улучшения стоматологического лечения неправильного прикуса и скученности зубов. Одним из первых опубликованных случаев ортогнатической хирургии был случай доктора Саймона П. Хуллихена в 1849 году.
Первоначально придуманный Гарольдом Харгисом, он был более популярен сначала в Германии, а затем наиболее известен благодаря Хуго Обвегезеру, который разработал двустороннюю сагиттальную расщепляющую остеотомию (BSSO). Эта операция также используется для лечения врожденных заболеваний, таких как расщелина неба . [2] Обычно операция выполняется через рот, где челюстная кость разрезается, перемещается, модифицируется и перестраивается для исправления неправильного прикуса или зубочелюстной деформации . Слово «остеотомия» означает разделение кости посредством хирургического разреза.
«Остеотомия челюсти» (верхней или нижней челюсти, а обычно и обеих) позволяет (обычно) хирургу-стоматологу и челюстно-лицевому хирургу хирургически выровнять зубную дугу или сегмент зубной дуги с соответствующей челюстной костью относительно других сегментов зубных дуг. Работая с ортодонтами, координация зубных дуг в первую очередь была направлена на создание рабочей окклюзии. Таким образом, ортогнатическая хирургия рассматривается как вторичная процедура, поддерживающая более фундаментальную ортодонтическую цель.
Лишь недавно, и особенно с развитием челюстно-лицевой хирургии, которая превратилась в основную медицинскую специальность (в отличие от ее давнего статуса стоматологической специальности), ортогнатическая хирургия все чаще стала использоваться в качестве основного метода лечения обструктивного апноэ сна, а также для первичной коррекции пропорциональности или симметрии лица.
Первичное использование хирургии для исправления диспропорции челюсти или неправильного прикуса редко встречается в большинстве стран из-за частного медицинского страхования и финансирования государственных больниц, а также проблем с доступом к здравоохранению. Небольшое количество в основном социалистических стран сообщают, что процедуры по исправлению челюсти в той или иной форме проводятся примерно у 5% населения в целом, но эта цифра будет на самом краю обслуживания [3] [4] [5], проявляясь в зубочелюстных деформациях , таких как прогнатизм верхней челюсти, прогнатизм нижней челюсти, открытый прикус, затрудненное жевание, затрудненное глотание, боли из-за дисфункции височно-нижнечелюстного сустава , чрезмерный износ зубов и скошенный подбородок.
Все чаще, поскольку люди все больше способны самостоятельно финансировать хирургию, появляются 3D-системы диагностики и проектирования лица, а также новые операции, которые позволяют проводить широкий спектр процедур коррекции челюсти, которые стали легкодоступными; в частности, в частной челюстно-лицевой хирургической практике. К этим процедурам относятся IMDO, SARME, GenioPaully, индивидуальные процедуры BIMAX и индивидуальные процедуры PEEK. Эти процедуры заменяют традиционную роль некоторых операций ортогнатической хирургии, которые на протяжении десятилетий служили исключительно и в первую очередь ортодонтическим или стоматологическим целям. [6] Еще одной разработкой в этой области является новый индекс, называемый индексом потребности в ортогнатическом функциональном лечении (IOFTN), который выявляет пациентов с наибольшей потребностью в ортогнатической хирургии как части их комплексного лечения. [7] IOFTN был проверен на международном уровне и выявил более 90% пациентов с наибольшей потребностью в ортогнатической хирургии. [8]
Медицинское применение

По оценкам, около 5% населения Великобритании и США имеют зубочелюстные деформации, которые не поддаются ортодонтическому лечению и требуют ортогнатической хирургии как части их радикального лечения. [9] [4] [5] Ортогнатическая хирургия может использоваться для исправления:
- Грубые расхождения челюстей (переднезадние, вертикальные или поперечные расхождения) [10]
- Скелетно-лицевые различия, связанные с задокументированным апноэ во сне, дефектами дыхательных путей и различиями в мягких тканях
- Скелетно-лицевые различия, связанные с документированной патологией височно-нижнечелюстного сустава
Непропорционально большая верхняя или нижняя челюсть вызывает зубочелюстные деформации. Жевание становится проблематичным, а также может вызывать боль из-за напряжения челюстных мышц и костей. Деформации варьируются от микрогнатии , когда нижняя челюсть недостаточно растёт вперёд (перекус), и когда нижняя челюсть растёт слишком сильно, вызывая перекус; все это неудобно. Также полная остеотомия верхней челюсти используется для лечения «синдрома длинного лица», известного как скептический открытый прикус, идиопатическое длинное лицо, гиперрасходящееся лицо, полная гиперплазия альвеолярного отростка верхней челюсти и вертикальный избыток верхней челюсти. Перед операцией хирурги должны сделать рентгеновские снимки челюсти пациента, чтобы определить деформацию и составить план процедур. [11] Остеотомия нижней челюсти или корректирующая хирургия челюсти приносит пользу людям, которые испытывают трудности с жеванием, глотанием, боли в височно-нижнечелюстном суставе , чрезмерный износ зубов, открытый прикус, перекус , недокус или скошенный подбородок. [ требуется ссылка ] Перечисленные выше деформации могут быть исправлены с помощью операции остеотомии верхней или нижней челюсти (в зависимости от того, что требуется для деформации), которую выполняет хирург-стоматолог, специализирующийся на работе как с верхней, так и с нижней челюстью. [12] Ортогнатическая хирургия также доступна как очень успешное лечение (90–100%) обструктивного апноэ сна. [13]
- Расщелина губы и неба
Ортогнатическая хирургия является общепризнанным и широко используемым вариантом лечения недостаточного роста верхней челюсти у пациентов с орофациальной расщелиной . [14] Существуют некоторые споры относительно сроков проведения ортогнатических процедур, чтобы максимизировать потенциал естественного роста лицевого скелета. [15] Пациенты сообщили об эстетических результатах ортогнатической хирургии расщелины губы и неба, по-видимому, в целом удовлетворены, [16] [17] несмотря на осложнения, которые могут возникнуть. Потенциально значимым долгосрочным результатом ортогнатической хирургии является нарушение роста верхней челюсти из-за образования рубцовой ткани. [18 ] Систематический обзор 2013 года, сравнивающий традиционную ортогнатическую хирургию с дистракционным остеогенезом верхней челюсти , показал, что доказательства были низкого качества; казалось, что обе процедуры могут быть эффективными, но предполагалось, что дистракционный остеогенез может снизить частоту долгосрочных рецидивов. [19] Наиболее распространенными причинами расщелины губы и неба являются генетические и экологические факторы. Известно, что расщелины возникают из-за дефицита фолиевой кислоты, железа и йода [20]
Риски
Хотя это случается нечасто, могут возникнуть осложнения, такие как кровотечение, отек, инфекция, тошнота и рвота. [21] После ортогнатической хирургии сообщается о частоте инфекций до 7%; антибиотикопрофилактика снижает риск инфекций в месте операции, когда антибиотики вводятся во время операции и продолжаются дольше, чем один день после операции. [22]
Также может наблюдаться некоторое послеоперационное онемение лица из-за повреждения нерва. [23] Диагностика повреждения нерва состоит из: направленной дискриминации мазка кистью (BSD), порога обнаружения прикосновения (TD), дискриминации теплого/холодного (W/C) и острого/тупого (S/B), электрофизиологических тестов (рефлекс мигания ментального нерва (BR), исследования нервной проводимости (NCS) и порогов обнаружения холода (CDT) и тепла (WDT). [24] Нижний альвеолярный нерв , который является ветвью нижнечелюстного нерва , должен быть идентифицирован во время операции и тщательно обработан, чтобы свести к минимуму повреждение нерва . Онемение может быть либо временным, либо, что реже, постоянным. [25] Восстановление после повреждения нерва обычно происходит в течение трех месяцев после восстановления. Некоторые трехмерные движения считаются более рискованными, чем другие, такие как ущемление верхней челюсти. [26]
Операция
Ортогнатическая хирургия выполняется челюстно-лицевым или оральным хирургом или пластическим хирургом в сотрудничестве с ортодонтом . Она часто включает брекеты до и после операции, а также ретейнеры после окончательного снятия брекетов. Ортогнатическая хирургия часто необходима после реконструкции расщелины неба или других крупных краниофациальных аномалий. Тщательная координация между хирургом и ортодонтом имеет важное значение для обеспечения правильной посадки зубов после операции.
Планирование
Планирование операции обычно включает участие многопрофильной команды, включающей челюстно-лицевых хирургов, ортодонтов и иногда логопеда. Хотя это зависит от причины операции, предварительная работа с логопедом может помочь свести к минимуму потенциальный рецидив. Операция обычно приводит к заметным изменениям в лице пациента; иногда требуется психологическая оценка, чтобы оценить потребность пациента в операции и ее прогнозируемое влияние на пациента. Для помощи в планировании делаются рентгенограммы и фотографии. Существует также передовое программное обеспечение, которое может предсказать форму лица пациента после операции, [27] [28] [29] [30] [31] , что полезно для планирования, а также для объяснения операции пациенту и его семье. [32] На этапе планирования необходимо проявлять большую осторожность, чтобы максимизировать проходимость дыхательных путей.
Ортодонтия является важнейшим компонентом ортогнатической хирургии. Традиционно предоперационная ортодонтическая фаза может длиться до одного года и проводится с использованием обычных металлических брекетов. [33] Однако в наши дни существуют новые подходы и парадигмы, включая хирургическое вмешательство [34] и использование прозрачных элайнеров для ортодонтического лечения (например, Invisalign) [35] [36]
Сагиттальная расщепляющая остеотомия

Эта процедура используется для исправления ретрузии нижней челюсти и прогнатизма нижней челюсти (перекус и недокус). Сначала делается горизонтальный разрез на внутренней стороне ветви нижней челюсти , простирающийся спереди до передней части восходящей ветви . Затем разрез делается ниже по восходящей ветви до нисходящей ветви, простираясь до боковой границы нижней челюсти в области между первым и вторым моляром . В это время делается вертикальный разрез, простирающийся ниже тела нижней челюсти, до нижней границы нижней челюсти. Все разрезы делаются в середине кости, где находится костный мозг . Затем в уже имеющиеся разрезы вставляется долото и аккуратно постукивается во всех областях, чтобы разделить нижнюю челюсть на левую и правую стороны. Отсюда нижнюю челюсть можно перемещать как вперед, так и назад. При скольжении назад дистальный сегмент должен быть обрезан, чтобы обеспечить место для скольжения нижней челюсти назад. Наконец, челюсть стабилизируется с помощью стабилизирующих винтов, которые вставляются внеротовым способом. Затем челюсть фиксируется проволокой примерно на 4–5 недель. [37]

Гениопластическая остеотомия (внутриротовая)
Эта процедура используется для продвижения (движения вперед) или ретракции (движения назад) подбородка. Сначала разрезы делаются от первого премоляра до первого премоляра, обнажая нижнюю челюсть . Затем мягкие ткани нижней челюсти отделяются от кости; это делается путем отслаивания прикрепляющихся тканей. Затем горизонтальный разрез делается ниже первого премоляра, с двух сторон, где разрезы кости (остеотомии) делаются вертикально ниже, простираясь до нижнего края нижней челюсти, тем самым отделяя костные сегменты нижней челюсти. Костные сегменты стабилизируются титановыми пластинами; фиксация (связывание челюсти) не требуется. Если показано продвижение подбородка, имеются инертные продукты, которые можно имплантировать в нижнюю челюсть, используя титановые винты, минуя костные разрезы. [38] [39]
Быстрая остеотомия небного расширения
Когда у пациента сужена (овальной формы) верхняя челюсть , но нормальная нижняя челюсть , многие ортодонты просят быстрое небное расширение. Это заключается в том, что хирург делает горизонтальные разрезы на боковой поверхности верхней челюсти, простирающиеся спереди до нижней границы носовой полости . В это время используется долото, предназначенное для носовой перегородки , для отделения верхней челюсти от основания черепа . Затем крыловидное долото, которое представляет собой изогнутое долото, используется с левой и правой стороны верхней челюсти для отделения крыловидных нёбных костей. Необходимо соблюдать осторожность, чтобы не повредить нижнюю небную артерию. Перед процедурой ортодонт прикрепляет ортопедическое приспособление к зубам верхней челюсти, с двух сторон, простирающееся над нёбом с помощью насадки, поэтому хирург может использовать шестигранный винт, чтобы поместить его в устройство, чтобы надавить спереди назад, чтобы начать раздвигать костные сегменты. [37] Расширение верхней челюсти может занять до восьми недель, при этом хирург будет продвигать шестигранный фиксатор расширителя вбок (← →) один раз в неделю.
После операции
После ортогнатической операции пациентам часто приходится некоторое время придерживаться полностью жидкой диеты. Потеря веса из-за отсутствия аппетита и жидкой диеты является обычным явлением. Нормальное время восстановления может составлять от нескольких недель для незначительной операции до года для более сложной операции. Для некоторых операций боль может быть минимальной из-за незначительного повреждения нервов и отсутствия чувствительности. Врачи назначают пациенту обезболивающие и профилактические антибиотики. Часто наблюдается большой отек вокруг области челюсти, а в некоторых случаях и синяки. Большая часть отека проходит в течение первых нескольких недель, но некоторые могут сохраняться в течение нескольких месяцев.
Восстановление
Все дентофациальные остеотомии требуют начального времени заживления в 2–6 недель с вторичным заживлением (полное костное сращение и ремоделирование кости), занимающим еще 2–4 месяца. Иногда челюсть иммобилизуют (движение ограничивается проволокой или резинкой) примерно на 1–4 недели. Однако челюсти все равно потребуется от двух до трех месяцев для надлежащего заживления. Наконец, если в челюсть были вставлены винты, кость, как правило, нарастет поверх них в течение двух-трехмесячного периода заживления. Пациенты также не могут водить или управлять транспортными средствами или крупной техникой во время приема обезболивающих, которые обычно принимаются в течение шести-восьми дней после операции, в зависимости от испытываемой боли. Сразу после операции пациенты должны придерживаться определенных инструкций по профилактике инфекций, таких как ежедневная чистка и прием антибиотиков . Чистка полости рта всегда должна проводиться независимо от операции, чтобы обеспечить здоровые, крепкие зубы. Пациенты могут вернуться на работу через 2–6 недель после операции, но должны следовать определенным правилам восстановления в течение ~8 недель. [40]
История
Остеотомии нижней и верхней челюсти датируются 1940-ми годами. Они использовались для исправления зубочелюстных деформаций, таких как неправильный прикус и прогнатизм . [41] Были достигнуты успехи в процедурах и в используемой анестезии . В 1985 году остеотомии нижней и верхней челюсти эффективно использовались для исправления более экстремальных деформаций, таких как скошенный подбородок, и для облегчения боли при расстройстве височно-нижнечелюстного сустава (ВНЧС).
До 1991 года у некоторых пациентов, перенесших дентофациальную остеотомию, все еще были третьи моляры (зубы мудрости), и их удаляли во время операции. Обширное исследование, проведенное доктором М. Лейси и доктором Р. Колклефом, было использовано для выявления угроз объединения двух операций с участием 83 пациентов в период с 1987 по 1991 год. Пациенты были обследованы и разделены на две группы: те, у кого были удалены третьи моляры во время дентофациальной остеотомии, и те, у кого не были удалены третьи моляры. Исследование показало, что у 73% пациентов развилась инфекция металлоконструкций, вставленных в челюсть, когда им удаляли третьи моляры во время остеотомии. Данные показали, что одновременное проведение остеотомии и удаления третьих моляров значительно увеличивает вероятность развития инфекции. [42]
Достижения в хирургических методах позволяют хирургам проводить операцию под местной анестезией с помощью внутривенной седации. Доктор Раффаини представил эту технику в 2002 году после четырехлетнего исследования, проведенного с местной анестезией и помощью внутривенной седации. До этого хирурги полностью усыпляли пациентов , госпитализируя их вскоре после операции на 2–3 дня восстановления, в частности от анестезии . Достижения позволяют хирургам расширить использование остеотомии на большем количестве частей челюстей с более быстрым временем восстановления, меньшей болью и без госпитализации, что делает операцию более эффективной с точки зрения времени и восстановления. [43] Процедура, которая строго используется для деформации и мобилизации нижней челюсти (челюсти), является усовершенствованной по сравнению с аналогичными, очень эффективными процедурами, проводимыми с 1985 года. Первоначальная процедура остеотомии нижней челюсти и верхней челюсти до сих пор остается практически неизменной, поскольку она является самой простой и по-прежнему самой эффективной для исправления зубочелюстной деформации.
Смотрите также
- Челюстно-лицевая хирургия
- Брекеты для зубов
- Патология полости рта и челюстно-лицевой области
- Остеотомия Ле Фора
Ссылки
- ^ Эстетическая ортогнатическая хирургия и ринопластика. Дерек М. Штайнбахер. Хобокен, Нью-Джерси. 2019. ISBN 978-1-119-18711-0. OCLC 1057242839.
{{cite book}}: CS1 maint: местоположение отсутствует издатель ( ссылка ) CS1 maint: другие ( ссылка ) - ^ Bill J, Proff P, Bayerlein T, Blens T, Gedrange T, Reuther J (сентябрь 2006 г.). «Ортогнатическая хирургия у пациентов с расщелиной». J Craniomaxillofac Surg . 34 (Suppl 2): 77–81. doi :10.1016/S1010-5182(06)60017-6. PMID 17071397.
- ^ Posnick, Jeffrey C. (сентябрь 2013 г.). Ортогнатическая хирургия: принципы и практика. Амстердам: Elsevier . С. 61–68. doi :10.1016/B978-1-4557-2698-1.00003-4. ISBN 978-145572698-1.
- ^ ab Harrington C, Gallagher JR, Borzabadi-Farahani A (апрель 2015 г.). «Ретроспективный анализ деформаций челюстно-лицевой области и ортогнатических операций с использованием индекса потребностей в ортогнатическом функциональном лечении (IOFTN)». Int J Pediatr Otorhinolaryngol . 79 (7): 1063–6. doi :10.1016/j.ijporl.2015.04.027. PMID 25957779.
- ^ ab Borzabadi-Farahani A, Eslamipour F, Shahmoradi M (2016). «Функциональные потребности субъектов с деформациями челюстно-лицевой области: исследование с использованием индекса потребности в ортогнатическом функциональном лечении (IOFTN)». J Plast Reconstr Aesthet Surg . 69 (6): 796–801. doi :10.1016/j.bjps.2016.03.008. PMID 27068664.
- ^ Coceancig, Paul (2021). 6 способов создания лица: корректирующая хирургия челюсти для оптимизации прикуса, дыхательных путей и лицевого баланса . Batavia: Quintessence Publishing. ISBN 978-086715966-0.
- ^ Ireland AJ, Cunningham SJ, Petrie A, Cobourne MT, Acharya P, Sandy JR, Hunt NP (2014). «Индекс потребности в ортогнатическом функциональном лечении (IOFTN)». J Orthod . 41 (2): 77–83. doi :10.1179/1465313314Y.0000000100. PMC 4063315. PMID 24951095 .
- ^ Борзабади-Фарахани, А (2023). «Систематический обзор и метаанализ индекса потребности в ортогнатическом функциональном лечении для выявления субъектов с острой потребностью в ортогнатической хирургии». Cleft Palate Craniofac J. doi : 10.1177/10556656231216833. PMID 38037271.
- ^ Posnick, Jeffrey C. (сентябрь 2013 г.). Ортогнатическая хирургия: принципы и практика . Амстердам: Elsevier . стр. 61–68. doi :10.1016/B978-1-4557-2698-1.00003-4. ISBN 978-145572698-1.
- ^ "Ortho Criteria". AAOMS.org . Американская ассоциация хирургов полости рта и челюстно-лицевой хирургии . Получено 2014-11-05 .
- ^ Арнет, Гэри Ф. и Линда М. Бейсхор. «Реконструкция челюстно-лицевой области». Американский журнал сестринского дела. 12. 84 (1984): 1488-490.
- ^ Уильям Х. Белл; Уильям Р. Проффит ; Рэймонд П. Уайт (1980). Хирургическая коррекция зубочелюстных деформаций . Saunders. ISBN 978-0-7216-1675-9.
- ^ Prinsell JR (декабрь 1999 г.). «Операция по перемещению верхней и нижней челюсти в рамках специфического подхода к лечению обструктивного апноэ сна у 50 последовательных пациентов». Chest . 116 (6): 1519–29. doi :10.1378/chest.116.6.1519. PMID 10593771.
- ^ DeLuke, Dean M; Marchand, Anick; Robles, Elizabeth C; Fox, Patricia (1997). «Рост лица и необходимость ортогнатической хирургии после восстановления расщелины неба: обзор литературы и отчет о 28 случаях». Журнал челюстно-лицевой хирургии . 55 (7): 694–697. doi : 10.1016/s0278-2391(97)90579-6 . PMID 9216501.
- ^ Wolford, Larry M.; Stevao, Eber LL (2016-11-10). «Коррекция деформаций челюсти у пациентов с расщелиной губы и неба». Труды (Университет Бейлора. Медицинский центр) . 15 (3): 250–254. doi :10.1080/08998280.2002.11927848. ISSN 0899-8280. PMC 1276618. PMID 16333445 .
- ^ Мунц, SM; Эдвардс, SP; Инглхарт, MR (2011-08-01). «Качество жизни, связанное со здоровьем полости рта, и удовлетворенность лечением и результатами лечения подростков/молодых людей с расщелиной губы/неба: исследование». Международный журнал челюстно-лицевой хирургии . 40 (8): 790–796. doi :10.1016/j.ijom.2011.03.002. PMID 21474288.
- ^ Gkantidis, Nikolaos; Papamanou, Despina A.; Christou, Panagiotis; Topouzelis, Nikolaos (2013). «Эстетический результат лечения расщелины губы и неба. Восприятие пациентов, семей и медицинских работников по сравнению с широкой общественностью». Журнал черепно-челюстно-лицевой хирургии . 41 (7): e105–e110. doi :10.1016/j.jcms.2012.11.034. PMID 23287059.
- ^ Даскалогианнакис, Джон; Мехта, Маниша (2009-10-05). «Необходимость ортогнатической хирургии у пациентов с восстановленной полной односторонней и полной двусторонней расщелиной губы и неба». The Cleft Palate-Craniofacial Journal . 46 (5): 498–502. doi :10.1597/08-176.1. PMID 19929100. S2CID 12917010.
- ^ Клоукос, Димитриос; Фудалей, Петр; Секейра-Байрон, Патрик; Катсарос, Христос; Клоукос, Димитриос (2013). Клоукос, Димитриос (ред.). «Дистракционный остеогенез верхней челюсти по сравнению с ортогнатической хирургией для пациентов с расщелиной губы и неба». База данных систематических обзоров Кокрейна . doi :10.1002/14651858.CD010403.

- ^ Баладжи, SM (8 февраля 2018 г.). «ХИРУРГИЯ РАСЩЕЛИНЫ ГУБЫ И НЕБА».
- ^ Silva AC, O'Ryan F, Poor DB (сентябрь 2006 г.). «Послеоперационная тошнота и рвота (PONV) после ортогнатической хирургии: ретроспективное исследование и обзор литературы». J. Oral Maxillofac. Surg . 64 (9): 1385–97. doi :10.1016/j.joms.2006.05.024. PMID 16916674.
- ^ Brignardello-Petersen, Romina; Carrasco-Labra, Alonso; Araya, Ignacio; Yanine, Nicolás; Cordova Jara, Luis; Villanueva, Julio (2015-01-05). "Антибиотикопрофилактика для предотвращения инфекционных осложнений в ортогнатической хирургии". База данных систематических обзоров Cochrane . 1 (1): CD010266. doi :10.1002/14651858.CD010266.pub2. ISSN 1469-493X. PMC 9674113. PMID 25561078 .

- ^ Panula K, Finne K, Oikarinen K (октябрь 2001 г.). «Частота осложнений и проблем, связанных с ортогнатической хирургией: обзор 655 пациентов». J. Oral Maxillofac. Surg . 59 (10): 1128–36, обсуждение 1137. doi :10.1053/joms.2001.26704. PMID 11573165.
- ^ Teerijoki-Oksa T, Jääskeläinen SK, Forssell K, Forssell H (2004). «Восстановление повреждения нерва после сагиттальной расщепленной остеотомии нижней челюсти. Диагностическая ценность клинических и электрофизиологических тестов в последующем наблюдении». Int J Oral Maxillofac Surg . 33 (2): 134–40. doi :10.1054/ijom.2003.0463. PMID 15050068.
- ^ Eckert AW, Maurer P, Kriwalsky MS, Schubert J (сентябрь 2006 г.). "P.292 Осложнения в ортогнатической хирургии". J Craniomaxillofac Surg . 34 (Suppl 1): 206. doi :10.1016/S1010-5182(06)60797-X.
- ^ Лопес, Т. и др. (октябрь 2022 г.). «Осложнения при импакции верхней челюсти: систематический обзор и метаанализ». Журнал стоматологической хирургии полости рта и челюстно-лицевой хирургии . 123 (5): e268–e272. doi : 10.1016/j.jormas.2021.10.014. PMID 34755611.
- ^ Mischkowski RA, Zinser MJ, Kübler AC, Krug B, Seifert U, Zöller JE (декабрь 2006 г.). «Применение инструмента дополненной реальности для позиционирования верхней челюсти в ортогнатической хирургии — исследование осуществимости». J Craniomaxillofac Surg . 34 (8): 478–83. doi :10.1016/j.jcms.2006.07.862. PMID 17157519.
- ^ Uechi J, Okayama M, Shibata T и др. (декабрь 2006 г.). «Новый метод трехмерного моделирования ортогнатической хирургии с использованием метода мультимодального слияния изображений». Am J Orthod Dentofacial Orthop . 130 (6): 786–98. doi :10.1016/j.ajodo.2006.03.025. PMID 17169742.
- ^ Park, Kitae E.; Maniskas, Seija; Allam, Omar; Pourtaheri, Navid; Steinbacher, Derek M. (январь 2021 г.). «Ортогнатическая хирургия для улучшения профиля лица: оценка, трехмерное планирование и техника». Журнал эстетической хирургии. Открытый форум . 3 (1): ojaa051. doi : 10.1093/asjof/ojaa051. ISSN 2631-4797. PMC 7954391. PMID 33791672 .
- ^ Steinbacher, Derek M. (декабрь 2015 г.). «Трехмерный анализ и хирургическое планирование в краниомаксиллофациальной хирургии». Журнал челюстно-лицевой хирургии . 73 (12 Suppl): S40–56. doi :10.1016/j.joms.2015.04.038. ISSN 1531-5053. PMID 26608154.
- ^ Пфафф, Майлз Дж.; Штайнбахер, Дерек М. (март 2016 г.). «Применение пластической хирургии с использованием трехмерного планирования и компьютерного проектирования и производства». Пластическая и реконструктивная хирургия . 137 (3): 603e–616e. doi :10.1097/01.prs.0000479970.22181.53. ISSN 1529-4242. PMID 26910704. S2CID 35719377.
- ^ Tsuji M, Noguchi N, Shigematsu M и др. (сентябрь 2006 г.). «Новая навигационная система на основе цефалограмм и зубных слепков для челюстно-лицевой хирургии». Int J Oral Maxillofac Surg . 35 (9): 828–36. doi :10.1016/j.ijom.2006.02.024. PMID 16690251.
- ^ Современное лечение зубочелюстной деформации. Уильям Р. Проффит, Рэймонд П. Уайт, Дэвид М. Сарвер. Сент-Луис, Миссури: Мосби. 2003. ISBN 0-323-01697-9. OCLC 49221892.
{{cite book}}: CS1 maint: другие ( ссылка ) - ^ Чанг, Джой; Штайнбахер, Дерек; Нанда, Равиндра; Урибе, Флавио (июль 2019 г.). «Подход «сначала хирургия» с терапией Invisalign для исправления аномалии прикуса II класса и тяжелого ретрогнатизма нижней челюсти». Журнал клинической ортодонтии . 53 (7): 397–404. ISSN 0022-3875. PMID 31648215.
- ^ Канкам, Хадин; Мадари, Сарика; Савх-Мартинес, Раджендра; Брукман, Карл К.; Штайнбахер, Дерек М. (июль 2019 г.). «Сравнение результатов ортогнатической хирургии с использованием прозрачных элайнеров и обычных несъемных устройств». Журнал черепно-лицевой хирургии . 30 (5): 1488–1491. doi : 10.1097/SCS.0000000000005572. ISSN 1536-3732. PMID 31299750. S2CID 139100781.
- ^ Канкам, Хадин КН; Гупта, Химанк; Савх-Мартинес, Раджендра; Штайнбахер, Дерек М. (июль 2018 г.). «Сегментарная многочелюстная хирургия без ортодонтии: только прозрачные элайнеры». Пластическая и реконструктивная хирургия . 142 (1): 181–184. doi :10.1097/PRS.0000000000004491. ISSN 1529-4242. PMID 29952900. S2CID 49475709.
- ^ AB доктор Чарльз А. Лоскьяво. Личное. 2 апреля 2009 г.
- ^ Ким, Юнсу А.; Штайнбахер, Дерек М. (август 2014 г.). «Деминерализованный костно-фибриновый сэндвич для гениопластики». Эстетическая пластическая хирургия . 38 (4): 755–758. doi :10.1007/s00266-014-0362-y. ISSN 1432-5241. PMID 24938690. S2CID 27263835.
- ^ Уокер, Марк Э.; Савх-Мартинес, Раджендра; Стейнбахер, Дерек М. (2019), «Костная гениопластика», Эстетическая ортогнатическая хирургия и ринопластика , John Wiley & Sons, Ltd, стр. 517–533, doi :10.1002/9781119187127.ch20, ISBN 978-1-119-18712-7, S2CID 242253796 , получено 2021-04-11
- ^ Остеотомия нижней челюсти. 2007. Британская ассоциация хирургов полости рта и челюстно-лицевой хирургии (BAOMS). 29 февраля 2009 г. http://www.baoms.org.uk
- ^ Puricelli, Edela. "Новая техника остеотомии нижней челюсти". Head & Face Medicine 3.15 (2007). Head & Face Medicine. 13 марта 2007 г. BioMed Central Ltd. 27 февраля 2009 г. http://www.head-face-med.com
- ^ Lacey MS, Colcleugh RG (1995). «Инфицированные винты у пациентов, лечившихся с помощью сагиттальной расщепленной остеотомии нижней челюсти». J. Oral Maxillofac. Surg . 53 (5): 510–2, обсуждение 513. doi :10.1016/0278-2391(95)90059-4. PMID 7722717.
- ^ Раффаини М., Эрнандес Альфаро Ф., Гиларди Р., Гарсия Лопес А. (2002). «Сагиттальная остеотомия нижней челюсти под местной анестезией и внутривенной седацией: четырехлетний многоцентровой опыт». Int J Adult Orthodon Orthognath Surg . 17 (4): 267–71. PMID 12592998.
